Непроходимость желудка является одним из серьезных заболеваний, которое встречается в медицинской практике достаточно часто.
Причиной развития патологического процесса органа пищеварительной системы может стать не только неправильный образ жизни или травмы, но и врожденные пороки.
Чтобы избежать возникновения серьезных осложнений со здоровьем, рекомендуется не игнорировать симптомы и своевременно обращаться за квалифицированной помощью.
Провокационные факторы патологического процесса
Причины, вызывающие желудочную непроходимость, практически невозможно диагностировать, основываясь только на симптомах. Для получения полной клинической картины необходимо провести соответствующие мероприятия, которые направлены на исследование патологического участка.
Достаточно часто причинами у взрослых являются опухолевые новообразования. При диагностировании такой формы патологии необходимо определить, является ли процесс злокачественным. Также оценивается степень изменения структур внутренних стенок желудка, которые снижают его функциональность.
Непроходимость может развиваться по причине язвенной болезни. Такая патология редко встречается у маленьких детей, но тоже не исключается. По мере прогрессирования болезни начинают изменяться ткани, что приводит к сужению прохода в кишечник. На фоне этого теряется нормальная работоспособность органов всего пищеварительного тракта.
К другим источникам, которые способствуют развитию непроходимости, относят:
- спаечные процессы;
- грыжу живота;
- встревание одной части кишечника в просвет другой его части (инвагинация);
- наличие чужеродного тела, которое находится в желудке (безоар);
- туберкулез пищеварительных органов прогрессирующего характера;
- наличие воспалительного процесса в кишечнике;
- образование патологических участков, отверстий, которые локализуются в просвете желудка или кишечника.
На основании многочисленных исследований было выявлено, что непроходимость желудка у взрослой категории пациентов случается зачастую на фоне снижения функциональности других органов пищеварительной системы с возрастом. Схожая проблема наблюдается и у маленьких детей.
В течение некоторого периода после рождения желудочный тракт ребенка адаптируется к новой пище. Именно по этой причине к вопросу прикорма малыша следует относиться с особой ответственностью.
Закупорка может быть спровоцирована и под влиянием высокой температуры или инфекционного поражения организма.
Симптомы патологии
Когда возникает непроходимость желудка, симптомы проявляют себя в зависимости от стадии патологического процесса. Характерным признаком желудочной непроходимости является рвота.
Такая реакция организма объясняется тем, что поступившие продуты не могут пройти в кишечник из-за закупорки и поэтому выбрасываются наружу. Предварительно, перед высвобождением содержимого желудка, больной ощущает тяжесть в животе и тошноту. Высвободившиеся рвотные массы имеют гнилостный запах.
В них можно заметить частички непереваренной пищи. Также может присутствовать слизистое содержимое с зеленым оттенком и примесь крови (сгустки).
Если причины непроходимости вызваны злокачественным процессом, то патология может сопровождаться следующими симптомами:
- утрата аппетита;
- резкое снижение веса;
- постоянная слабость;
- апатия;
- побледнение эпидермиса;
- боль в животе различной интенсивности.
Диагностические мероприятия
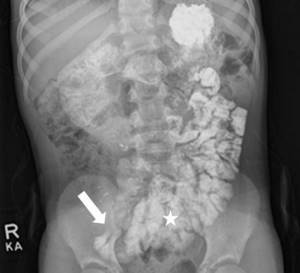
Наличие симптомов, которые указывают на непроходимость, является поводом к проведению фиброгастроскопии и рентгенографии с применением контраста. Предварительно врач проводит пальпацию.
Фиброгастроскопия дает возможность выявить преграду, которая стала препятствием прохождения пищевого комка. Диагностика позволяет визуально исследовать и детально описать характер патологического участка и состояние стенок слизистой желудка. Дополнительно берется образец тканей для определения природы новообразования.
Рентгенологическое исследование, в процессе которого вводится контраст, позволяет оценить степень сужения просвета и точное место его локализации. Диагностика позволяет выявить объект, который создает препятствие полноценному пассажу пищевого комка.
В том случае, когда у пациента контрастное вещество равномерно распределяется по органу, а в области пилорического отдела наблюдается расширение, подозревается вероятность спазма привратника.
Такие нарушения свойственны пациентам, у которых присутствует язвенная болезнь.
Методы лечения
За счет того, что ярко выраженным симптомом непроходимости является рвота, оказание первой помощи будет заключаться в содействии больному.
Требуется обеспечить человека всем необходимым во время того, как будут выходить рвотные массы, и следить за тем, чтобы пациент ими не захлебнулся.
Когда желудок будет опустошен, проводят все необходимые санитарно-гигиенические мероприятия и отправляют больного в соответствующее медицинское учреждение.
Пациенты с непроходимостью, в большинстве случаев, нуждаются в оперативном методе лечения, но есть ли в ней крайняя необходимость, решает врач после полного обследования.
В том случае, когда сразу не удается поставить остаточный диагноз или нецелесообразно проводить операцию, назначают консервативное лечение.
В процессе его выполнения проводят дальнейшее исследование, пока вся клиническая картина не будет полностью ясна.
Консервативное лечение заключается в следующем:
- снижение болевых ощущений;
- нормализация процессов саморегуляции организма;
- постановка клизмы для устранения кишечного застоя;
- предотвращение дальнейшего распространения патологии по организму (в случае онкологии);
- промывание ЖКТ от непереваренной застоявшейся пищи.
Кроме употребления медикаментозных препаратов, пациенту назначают специальную диету и курс упражнений, которые направлены на нормализацию физической активности.
Когда консервативное лечение не дает желаемых результатов или состояние пациента угрожает его жизни, проводят операцию. Ее цель будет направлена на восстановление работоспособности органа и устранение фактора, который спровоцировал патологический процесс. Не исключается вероятность частичного или полного удаления желудка.
Желудочная непроходимость может стать причиной летального исхода. Согласно статистическим данным, такой исход заболевания наблюдается у 25% пациентов. Поэтому, если появляются признаки кишечной или желудочной непроходимости, очень важно не откладывать визит к специалисту.
Кроме самого заболевания, угрозу для жизни больного представляет развитие шокового состояния. Если наблюдаются его признаки, то назначается дополнительное медикаментозное лечение для устранения явления.
Кроме шока и летального исхода, осложнения непроходимости могут быть следующими:
- развитие паралитической непроходимости;
- сильные боли;
- поражение организма инфекцией;
- ограниченность в передвижении;
- угнетение иммунитета за счет разрушения внутренней микрофлоры.
Степень тяжести осложнений зависит от следующих факторов:
- Период от появления первых симптомов до обращения за врачебной помощью, то есть степень поражения организма.
- Вид непроходимости.
- Наличие шока. В учет также берутся мероприятия, которые направлены на его снятие.
- Общее состояние пациента: наличие других заболеваний, давление, температура, истощение организма и пр.
- Наличие/отсутствие онкологических процессов.
- Гендер.
- Возрастная категория пациента.
Профилактика
Чтобы предотвратить развитие непроходимости, которое может возникать и повторно после лечения, рекомендуется придерживаться некоторых правил. Желательно отказаться или ограничить употребление продуктов, которые отрицательно влияют не только на работу органов пищеварения, но и на сам организм. Негативное воздействие имеют и вредные привычки.
Отрицательно на функциональность всех систем и органов человеческого тела имеют паразитирующие организмы.
Несмотря на то что дети больше подвержены риску быть инфицированными глистами, взрослым тоже не следует забывать о вероятности возникновения данной проблемы.
Следует учитывать, что если кто-то из членов семьи или близкого окружения был заражен паразитами, то риск инфицирования значительно возрастает. По этой причине все, кто находится в группе риска, должны пройти соответствующий терапевтический курс.
Чтобы предотвратить заражение, необходимо регулярно проводить профилактическое лечение и сдавать анализы на выявление глистной инвазии в случае возникновения характерных для нее симптомов.
Если у пациента в анамнезе присутствуют хронические заболевания желудочно-кишечного тракта, то, чтобы избежать обострения, которое может привести к непроходимости, проводят их профилактическое лечение.
Если не удалось избежать рецидива, симптомы проявления патологии нельзя игнорировать, следует обращаться за врачебной помощью.
Непроходимость является серьезной патологией, которая не предусматривает самолечения.
Источник: https://kiwka.ru/zheludok/neprohodimost-3.html
Симптомы кишечной непроходимости у взрослых
Симптомы этого заболевания очень часто принимают за признаки других болезней желудочно-кишечного тракта и пытаются справиться с ними самостоятельно. Этого делать категорически нельзя, так как только вовремя предоставленная врачебная помощь может спасти жизнь пациенту. Это заболевание лечиться только в стационаре хирургического отделения.
Виды и причины
Существует несколько разновидностей КН.
1. Согласно причинам возникновения различают врожденную и приобретенную формы. Врожденная форма выявляется в младенческом возрасте и вызвана аномалиями развития тонкой или толстой кишки. Приобретенная форма становится результатом определенных процессов, которые проходят в организме человека, как правило, в более взрослом возрасте.
2. Различают также функциональную и механическую КН.
Функциональная КН — возникает как результат негативных процессов в кишечнике, после которых он полностью или частично прекращает функционировать. Причинами возникновения закупорки такого типа могут стать разнообразные факторы:
- сопутствующие заболевания ЖКТ;
- воспаления брюшной полости (а именно, такие болезни, как аппендицит, холецистит, панкреатит, перитонит);
- операции, которые проводились на брюшной полости;
- внутренние кровотечения;
- травмы живота;
- обильная тяжелая еда в большом количестве после долгого голодания;
- кишечная колика.
Все эти процессы могут привести к функциональной закупорке кишки, которая проявляется в двух формах: как спастическая и как паралитическая закупорка. Спастическая КН характеризируется спазмом определенного участка кишок.
Спазм может проявляться в тонкокишечном или в толстокишечном отделах.
На более поздних сроках заболевания, через 18-24 часа после начала спазмолитической закупорки может проявиться паралитическая форма, при которой парализуется весь кишечник.
Второй вид заболевания – механическая КН. В отличие от функциональной формы, при механической разновидности моторика кишечника продолжает активно работать, но существующая преграда мешает ему вывести каловые массы наружу. В свою очередь, механическая закупорка делиться на две формы относительно того, появились ли при закупорке нарушения кровообращения в желудочно-кишечном тракте.
А) Странгуляционная непроходимость. В этом случае наблюдаются нарушения кровообращения в желудочно-кишечном тракте. Причины такого явления следующие:
- запущенная грыжа (кишечные петли ущемляются в грыжевом отверстии);
- спайки;
- перекручивание кишечных петель вследствие жизнедеятельности кишечника;
- образование узлов в кишках.
Б) Обтурационная кишечная непроходимость, при которой нарушение кровообращения ЖКТ не наблюдается. Как правило, она возникает, когда кишки закупориваются
- инородным телом;
- комком глистов;
- опухолями (опухоль может возникнуть как в кишке, так и в других органах, например, опухоли матки, почек, поджелудочной железы могут закупоривать кишки);
- каловым камнем.
По клиническому течению различают острую и хроническую формы кишечной непроходимости. Острая форма КН проявляется резко и болезненно, с каждым часом все усугубляясь, плоть до летального исхода. Хроническая форма вызвана ростом спаек или опухолей в желудочно-кишечном тракте.
Она развивается очень медленно, время от времени напоминая о себе симптомами метеоризма, запора и поноса, чередующихся между собой.
Но рано или поздно, когда опухоль вырастает до определенного состояния, она закупоривает кишку полностью, и проблема переходит в острую фазу со всеми негативными последствиями.
- боль в животе (чаще всего он наблюдается в районе пупка);
- запор и невозможность выхода газов;
- рвота.
Через 12-18 часов к течению кишечной непроходимости могут добавиться новые симптомы:
- выраженная перистальтика;
- живот раздувается и принимает неправильную форму;
- наблюдаются кишечные шумы, урчание;
- обезвоживание;
- сухость во рту.
На третьи сутки после возникновения болезни, если не начать своевременное лечение, у больного начинается лихорадка и шоковое состояние. Исходом такого состояние может быть перитонит и смерть больного. Это является серьезным заболеванием, при котором очень важно вовремя обратиться за медицинским лечением.
Есть некоторые особенности симптомов непроходимости, которые должен знать каждый.
Рвота. Рвота при кишечной непроходимости сначала имеет цвет и запах желудочных масс, но через некоторое время она приобретает желтоватый цвет и запах кала.
Это происходит тогда, когда кишечник, не имея возможности освободиться от каловых масс естественным путем, использует для их эвакуации путь через желудок.
Как правило, это касается ситуаций, когда возникает тонкокишечная непроходимость.
Если случается толстокишечная непроходимость, то кишечник не в состоянии «вытолкать» все каловые массы вспять по длине кишок. В этом случае в животе происходит бурление, урчание, «переливание», болезненные спазмы, но не происходит облегчения в виде рвоты, хотя постоянная тошнота присутствует.
Понос. Иногда при кишечной непроходимости может проявляться кровавый понос. Он свидетельствует о внутреннем кровоизлиянии.
Диагностика
При поступлении больного с подозрением на кишечную непроходимость необходимо исключить другие болезни с похожей симптоматикой:
- язвенная болезнь;
- аппендицит;
- холецистит;
- воспаления гинекологического характера у женщин.
После этого проводиться исследование для подтверждения диагноза КН и правильного медикаментозного или хирургического лечения.
- Прежде всего, осмотр и опрос больного (при острой форме пациент может сказать точное время, когда начались болевые процессы), обязательно проводится пальпация живота. С помощью пальпации можно оценить состояние больного, выявить место закупорки и даже в некоторых случаях определить ее причину, будь то каловый камень, спайки или заворот кишок.
- Рентген с контрастным веществом (барием). Эта процедура определяет, если ли наличие непроходимости. Также с помощью рентгена можно точно узнать место ее локализации в тонком или толстом кишечнике.
- Ультразвуковое исследование ЖКТ.
- Коллоноскопия. Эта процедура дает возможность исследовать весь кишечник, найти и осмотреть проблемную его часть.
Лечение кишечной непроходимости
- очищение верхнего отдела желудочно-кишечного тракта через специальный зонд;
- введение препаратов, стимулирующих моторику;
- введение препаратов, снимающих спазмы с ЖКТ.
Если после консервативного лечения в течении 12 часов не наблюдается улучшения состояния больного, применяют хирургическое вмешательство. В процессе операции хирурги проводят разрез брюшной полости, определяют причину проблемы и устраняют ее в зависимости от формы заболевания, например:
- удаляют часть кишки при ее некрозе;
- удаляют спайки и опухоли;
- исправляют завороты и узлы кишок;
- при перитоните проводят санацию и дренирование брюшной полости.
Послеоперационный период
В большей степени послеоперационный период при непроходимости кишечника зависит от тяжести состояния больного и проведенной операции. Как правило, в первые несколько дней пациенту назначается постельный режим.
В первое время питание может вводиться больному внутривенно. Спустя несколько дней можно принимать перетертую белковую пищу. Далее назначается диетический стол №2.
Наряду с этим проводиться медикаментозное лечение.
Назначаются антибактериальные препараты во избежание воспалительных процессов в организме. Кроме того, необходимо нормализовать водно-солевой обмен, который был нарушен во время заболевания.
Для этого назначаются специальные препараты внутривенно или подкожно.
После выписки необходимо придерживаться диеты №4, которая создана для людей с заболеваниями желудочно-кишечного тракта.
Диета
Как и при любом заболевании кишечника, при КН показано есть часто и маленькими порциями. Это снижает нагрузку с ЖКТ, дозирует выделение желудочных соков и желчных кислот, облегчает работу тонкого и толстого кишечников.
Избегайте есть слишком горячую и слишком холодную пищу. Также не ешьте грубую пищу, которая тяжело переваривается. Минимизируйте употребление соли. Пейте много воды.
В первый месяц после операции питайтесь перетертой пищей. Разрешены следующие продукты:
- крупы (манная, гречневая, рисовая, овсяная крупы);
- нежирные сорта мяса и рыбы;
- овощи после термической обработки, не вызывающие вздутие живота;
- фрукты, не вызывающие вздутие живота, перетертые, можно печеные;
- нежирный творог, ацидофилин;
- компоты и кисели из фруктов и ягод.
При кишечной непроходимости категорически запрещены продукты, способствующие метеоризму, запорам:
- жирное мясо, рыба;
- крупы, которые тяжело перевариваются (пшенная крупа, перловка);
- бобовые, грибы;
- копченые, соленые, острые, пряные продукты;
- газировки, кофе, алкоголь;
- сладости и шоколад;
- свежий хлеб и сдобная выпечка;
- белокачанная капуста;
- яблоки;
- кефир, сметана, сыр, сливки, молоко.
Осложнения
Кишечная непроходимость является очень опасным заболеванием с серьезными осложнениями, которые возникают уже на 2-3 сутки. Если вовремя не обратиться к врачу, то можно очень усугубить ситуацию вплоть до летального исхода. Через несколько суток после начала острой закупорки тонкого или толстого кишечника могут начаться такие негативные процессы, как перфорация кишки.
Перфорация кишки при КН случается тогда, когда происходит омертвение (некроз) какой-то части кишки из-за нарушения кровообращения. Так как долгое время каловые массы скапливаются, не имея выхода, и под их давлением происходит разрыв стенки омертвевшей кишки, так ее стенки теряют эластичность.
Перитонит – инфицирование брюшной полости. Как правило, возникает вследствие перфорации кишки и попадания каловых масс в брюшину. При перитоните показано срочное хирургическое вмешательство.
Профилактика
Для того, чтобы минимизировать появление кишечной непроходимости или исключить ее рецидив после операции, необходимо придерживаться следующих правил.
- Своевременно лечить заболевания желудочно-кишечного тракта, которые могут напрямую вызвать КН: паховая грыжа и пупочная грыжа, опухоли в кишечнике и других органах, близких к нему.
- При вынужденных операциях на брюшной полости отдавайте предпочтение лапароскопическим способам хирургического вмешательства, поскольку после лапароскопии образование спаечных процессов минимальное.
- Придерживайтесь дробного питания. Переедание может негативно сказаться на кишечнике после операции непроходимости, которая проводилась ранее. Исключите из рациона вредную пищу.
- Активный образ жизни очень важен для здоровья ЖКТ, поскольку держит на необходимом уровне моторику кишечника.
Источник: https://zabolevanija.net/kishechnaya-neprokhodimost-simptomy-lechenie/
Непроходимость желудка — симптомы, помощь при патологии
Патология, при которой пищевой комок не может передвигаться из желудка далее по пищеварительному тракту, называется непроходимость желудка.
В результате застоя пищи желудочная стенка растягивается, в ней отмечаются нарушения кровотока и снабжения кислородом.
Нарушение функций желудка вызывает бурное размножение бактерий, проникающих в двенадцатиперстную кишку, просачивание жидкости через пилорус в кишечник. Последствия токсического действия бактерий вызывают позывы к рвоте, гиповолемию.
Причины непроходимости
Непроходимость желудка сопровождает многие заболевания, одним из которых является рак желудка. При язвенной болезни, охватывающей пилорический отдел, происходит сужение привратника, последствие чего являются застойные явления.
Реже аномальное явление имеет место при приеме пищи, содержащей вещества, неспособные перевариваться и перемещаться по желудочно-кишечному тракту (классический пример – вата).
Каловые пробки и врожденное узкое отверстие (или ее отсутствие) заднего прохода у новорожденных не создает возможности для перистальтических движений. Патология прогрессирует на фоне бурного размножения возбудителя Morbus Hirchsprung.
Причины острой непроходимости
Непроходимость желудка также связана с:
- образованием дивертикулы в пищеварительном органе;
- спаечными процессами;
- туберкулезом с поражением пищеварительных органов;
- ущемлении кровеносных сосудах при грыже;
- формировании инородного тела в желудке при сваливании волос и прочих волокнистых образований. Безоар (инородное тело) закупоривает отверстие пилоруса;
- инвагинации кишечника;
- формировании желудочных свищей, одним из распространенных которых является фистула между желудком и желчным пузырем.
Если в желудке обнаруживается карцинома, то излюбленное место ее топографии – кардиальная часть. Разрастание карциномы сопровождается постоянной рвотой, плотными и увеличенными лимфатическими узлами, похудением пациента, желтушными кожными покровами, асцитом, чувством переполненного желудка.
Симптомы
Клиническая картина патологии неоднозначна и привязывается к топографическому расположению причины непроходимости. В случае возникновения злокачественных опухолей поражается верхний отдел органа пищеварительной системы (кардиальный отдел).
По этой причине пища начинает задерживаться еще при переходе из пищевода в желудок, что сопровождается неминуемой рвотой. Причина рвоты объясняется также второй причиной: пораженные клетки органа пищеварения перестают выполнять функцию переваривания пищи в результате непереваренная пища вынуждена извергаться наружу.
Больные раком желудка имеют рвотную массу с тухлым запахом, визуальное исследование ее обнаруживает наличие крови или большого количества слизи.
Рвота – не единственный признак, по которому судят о непроходимости желудка. Патологию сопровождают также:
- зловонный запах отрыжки;
- резкое снижение веса тела;
- чувство желудочного перенасыщения, возникающее по истечении нескольких часов после принятия пищи;
- ощущение тяжести в верхней части пищеварительного органа.
Если непроходимость желудка проявляется симптомами в начальных стадиях своего развития, то провоцирующим фактором для этого служит обильное потребление пищи или избыток твердой пищи. В процессе дальнейшего развития непроходимость обнаруживается симптомами даже при питании жидкой пищи в небольших количествах.
Желудочная непроходимость нелегко отличить от язвенных болезней, поскольку все перечисленные симптомы одинаковы у обеих болезней с небольшой разницей: при язве желудка присоединяется резкая боль в эпигастральной области. Боль сопровождает не только язву пищеварительного органа, но и располагающееся в нем злокачественное новообразование.
Интенсивность боли при карциноме зависит от стадии ее развития и степени метастазирования.
Совет от заведующего гастроэнтерологическим отделением!
Байшев В.М.:»Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита, которое теперь рекомендуется и Минздравом…» Читать далее »
Как обнаружить желудочную непроходимость?
Патология может обнаружиться с использованием двух методов:
- Фиброгастроскопия с введением контрастирующего вещества позволяет обнаружить причину непроходимости, исследовать структуру и поверхность обнаруженной структуры. Этот метод позволяет взять забор клеток для дальнейшего микроскопического анализа (биопсия с последующей гистологией), если имеются основания подозревать злокачественную опухоль.
- Рентгеновское обследование дает возможность уточнить степень сужения отверстий желудка, обнаружить объект, препятствующий нормальному движению пищевой массы. Если контрастирующее вещество заполняет пищеварительный орган равномерно, а пилорическая часть имеет расширение, то делают вывод о спазмах привратника, имеющих место при язвенной болезни.
Рентгеновскими лучами обнаруживаются раковые опухоли в пищеварительном органе. В этом случае стенки органа принимают форму кобуры пистолета, а границы контрастирующего вещества имеют изъеденные края. Просвет желудка сужается заметно в размере.
Схема лечения патологии
При раке желудка симптомы означают 3 или 4 стадию развития, сопровождаемую рвотой. Больные подлежат радикальному лечению с удалением части желудка, в которой обнаружен злокачественный узел. Если оперативный путь невозможен или метастазирование охватило соседние органы и ткани, назначается устранение болевого симптома сильными анальгетиками и питание больного через зонд. Пища перетирается и вводится в теплом виде. Так можно вводить через зонд кисели, супы пюре, бульоны, надеясь хотя бы на частичное усваивание желудком легкоусвояемой пищи.
Первая доврачебная помощь
При медленно развивающейся желудочной непроходимости необходимости в доврачебной помощи нет. Если открывается рвота, больной нуждается в санитарном уходе: обеспечении посудой для рвотных масс, салфетками для вытирания рта и рук.
Последствия состояния непроходимости
Желудочная непроходимость при несвоевременном лечении приводит к шоку, имеющему опасные последствия. Летальный исход обнаруживается у каждого шестого пациента с подобной патологией яркой выраженности. С каждым часом вероятность летального исхода увеличивается на 1%. Непроходимость механического характера в отсутствие лечения заканчивается паралитической.
- Опасные последствия болезни должны настораживать человека и своевременно обращаться к докторам.
Источник: http://zheludok24.ru/simptomy/neproxodimost-zheludka/
Непроходимость желудка
Непроходимость желудка – синдром, который характеризуется нарушением прохождения пищи или жидкости по всему пищеварительному тракту.
В результате развития такого патологического процесса происходит застой пищи, стенки желудка растягиваются, и нарушается кровоток и процесс подачи кислорода.
Как следствие этого начинается выделение токсинов, просачивание жидкости из желудка в кишечник, что влечет за собой развитие других заболеваний, уже не только гастроэнтерологического характера.
Следует отметить, что непроходимость желудка довольно часто выступает симптомом или осложнением других заболеваний ЖКТ, в том числе и рака желудка. Однако не следует исключать и те случаи, когда патология была спровоцирована употреблением веществ, которые не могут перевариваться ЖКТ.
Клиническая картина довольно ярко выражена. Исключение составляет проявление такого синдрома при раке. Ввиду того, что признаки этого патологического процесса носят скорее неспецифический характер (особенно, у новорожденных), сразу же следует обращаться за квалифицированной медицинской помощью, а не проводить самостоятельные терапевтические мероприятия.
Постановка точного диагноза осуществляется посредством физикального осмотра больного и проведения всех необходимых диагностических процедур. Лечение назначается только врачом.
Причины проявления такого симптома могут быть как внутренними (то есть, обусловлены определенными патологическими процессами), так и внешними – спровоцированы негативными факторами воздействия.
К первой группе этиологических факторов следует отнести:
- доброкачественные или злокачественные образования в желудочно-кишечном тракте;
- воспалительные или инфекционные процессы в ЖКТ;
- язва кишечника, которая приводит к сужению выходного отдела органа;
- копростаз;
- атрезия пищевода;
- инвагинация кишечника;
- туберкулез кишечника;
- образование спаек;
- дивертикулез;
- нарушение кровообращения в пищеводе;
- образование свищей.
Что касается второй группы этиологических факторов, то здесь следует выделить такие причины:
- употребление некачественной, плохо перевариваемой ЖКТ пищи;
- алкоголизм;
- попадание в желудок инородного тела, которое не может переработать желудочно-кишечный тракт;
- неправильное питание, а именно – злоупотребление фаст-фудом, свежей выпечкой, исключение достаточного количества первых блюд в ежедневном рационе;
- проглатывание больших кусков грубой пищи.
Установить точно, что именно привело к тому, что пищевые продукты не выходят из желудка естественным физиологическим образом, может только врач. Самостоятельно это сделать невозможно.
Данный синдром у новорожденных или же у взрослых классифицируется по нескольким клиническим показателям. Так, по характеру развития патологического процесса выделяют следующие формы недуга:
- механическая;
- метаболическая.
По характеру течения непроходимость желудка может быть острой или хронической.
Виды врожденной непроходимости желудка
Общая клиническая картина может дополняться специфическими симптомами, характер которых будет зависеть от первопричинного фактора. В целом, непроходимость желудка симптомы имеет такие:
- отрыжка, с резким неприятным запахом. Это будет обусловлено тем, что в желудке скапливается пища и начинается процесс гниения;
- тошнота с рвотой. Рвота может иметь примеси слизи, кровяных сгустков с резким неприятным запахом;
- боль в области кишечника, постоянное ощущение дискомфорта;
- ощущение насыщенности и переполненности в желудке, даже при минимальном количестве употребляемой пищи или жидкости;
- резкое снижение массы тела;
- периодические спазмы в области живота;
- симптоматика общей интоксикации организма;
- задержка выхода газов и каловых масс;
- позже происходит расслабление сфинктера заднего прохода;
- вздутие живота, но асимметрического характера;
- периодически резко возникает напряжение брюшной стенки;
- в толстой кишке накапливаются газы;
- выделение кала происходит с сильным натуживанием, в кале есть примеси крови.
Если на данном этапе развития патологического процесса больному не будет предоставлена корректная медицинская помощь, то клиническая картина будет дополнена следующим:
- сильная рвота, что влечет за собой обезвоживание;
- атония;
- нарушение обмена веществ;
- запоры;
- общее истощение организма.
Кроме этого, не следует забывать, что развитие первичного патологического процесса также перейдет в более сложную форму, а потому могут возникать не только осложнения – в таком случае не следует исключать и летальный исход.
У новорожденных точно определить наличие такого синдрома только по одной клинической картине невозможно. Одним из наиболее характерных признаков развития такого патологического процесса будет постоянное срыгивание и частая рвота у малыша.
При наличии симптомов, которые указаны выше, следует обращаться за помощью к гастроэнтерологу. Однако дополнительно может понадобиться консультация онколога.
Диагностическая программа включает в себя два этапа работы с больным. Первоначально проводиться физикальный осмотр больного, в ходе которого клиницист должен выяснить следующее:
- когда начали проявляться первые симптомы, длительность и характер признаков;
- есть ли в личном или семейном анамнезе онкологические заболевания;
- как питается больной, не было ли механического повреждения желудка.
Для того чтобы определить характер течения патологического процесс и следовательно точно поставить диагноз, проводят такие диагностические мероприятия:
- ОАК и БАК;
- общий анализ кала и мочи;
- анализ каловых масс на скрытую кровь;
- тест на онкомаркеры;
- фиброгастроскопия;
- рентгеновское исследование пищевода;
- эндоскопические исследования.
Программа диагностических мероприятий может меняться, в зависимости от текущей клинической картины.
Непроходимость желудка может быть устранена как консервативным, так радикальным методом. В данном случае, все индивидуально и зависит от формы синдрома, осложнений, и текущего состояния больного.
Консервативная терапия, в этом случае, включает в себя:
- прием медикаментов;
- соблюдение диеты;
- выполнение физических упражнений;
- постановка клизмы для освобождения пищеварительного тракта от застойных явлений.
В том случае, если консервативное лечение не дает должного результата или состояние больного критическое, проводиться операция. Как в первом, так и во втором случае, пациенту нужно некоторое время придерживаться диеты. Диетическое питание подразумевает выполнение таких рекомендаций:
- исключается жирная, жареная, маринованная, копченая, слишком приправленная пища;
- питание должно быть дробным, 5-6 раз в день небольшими порциями;
- соблюдение оптимального питьевого режима.
Список блюд, которые запрещены и разрешены, определяет врач. В большинстве случаев, если обращение к врачу было своевременным, лечение было пройдено полностью, и причиной синдрома не является онкология, то прогноз благоприятный.
Отсутствие своевременного и правильного лечения может привести к следующему:
- шоковое состояние больного;
- паралитическая непроходимость;
- разрушение микрофлоры;
- развитие других гастроэнтерологических заболеваний.
Не исключается и летальный исход.
Профилактика этого патологического процесса заключается в следующем:
- достаточное количество ежедневных физических нагрузок;
- оптимальное для организма питание;
- своевременное и правильное лечение всех болезней ЖКТ и их профилактика;
- принимать медицинские препараты только при надобности и после назначения врача.
Также, лицам, у которых в анамнезе (как личном, так и семейном) есть онкологические заболевания, нужно с периодичностью раз в 2-3 месяца проходить медицинское обследование.
Источник: https://OkGastro.ru/zheludok/1182-neprokhodimost-zheludka
Непроходимость желудка: причины, симптомы, лечение
Затруднённое продвижение пищевой массы через ЖКТ врачи на практике диагностируют довольно часто. Причины, вызывающие непроходимость желудка, различны. При обнаружении симптомов задержки пищи в желудке не стоит пытаться решить проблему самостоятельно, а обратиться в лечебное учреждение для обследования и назначения своевременного лечения.
Механизм и течение болезни
Непроходимость – это задержка или невозможность продвижения пищи из желудка по пищевому тракту.
- Пищевая масса застаивается в желудке на длительное время или вообще не может его покинуть, стенки желудка растягиваются, слабеют и уже не могут самостоятельно продвигать пищевой комок дальше в кишечник.
- Пища, задержавшись в кишечнике, должным образом не усваивается, подвергается гнилостному процессу, страдают обменные процессы, организм пациента слабеет.
Виды непроходимости
Различают несколько видов непроходимости желудка:
- Атрезия – сращивание внутренних оболочек, каналов или отверстий, соединяющих полости желудка и двенадцатиперстной кишки.
- Засорение – результат перееданий или попадания внутрь органа несъедобных предметов, которые накапливаясь, создают препятствие для продвижения пищи.
- Сужение (стеноз) выходного отдела желудка.
Причины
Атрезия желудка. Под этим понимают полное отсутствие соединения желудка с кишечником. Основной причиной атрезии являются врождённые аномалии развития органов. Чаще атрезия или сращивание оболочек желудка и естественных каналов или отверстий наблюдается в пилорическом отделе, то есть в месте соединения желудка и двенадцатиперстной кишки.
Стеноз от атрезии отличается тем, что в этом случае отмечается сужение желудочных каналов в различной степени, но полного зарастания прохода нет. При атрезии создаётся препятствие для свободного перемещения пищи по пищевым каналам и делается невозможным процесс переваривания.
Очень редко причиной патологии являются приобретённые факторы или заболевания:
- термические и химические ожоги слизистой привратника;
- воспалительные или злокачественные заболевания.
Засорение полости желудка. Случается в результате обильных перееданий, заболеваний органов пищеварения, употребления некачественной или несъедобной пищи.
Маленькие дети или люди с нарушениями психики при недосмотре заглатывают посторонние предметы – шерсть животных, пуговицы и другие вещи, не имеющие отношения к продуктам питания, которые перекрывают выход из желудка.
Причины появления чувства переполненного желудка, лечение
Значительные скопления подобных предметов могут основательно засорить орган, и он перестанет работать.
Сужение (пилороспазм) выходного отдела желудка или стеноз привратника. Может быть врождённой патологией или появиться:
- в результате рубцевания находившейся в этом месте язвы;
- после различных видов ожогов;
- разрастания полипов или злокачественной опухоли, которые сдавливают пилорический канал.
Симптомы
Несмотря на разные причины, способные вызвать непроходимость желудка, признаки патологии похожи:
- постоянная тяжесть в верхней части живота, сопровождаемая отрыжкой;
- частая рвота непереваренной пищей;
- больной теряет в весе.
Атрезия
Для атрезии характерно полное отсутствие продвижения пищи из желудка. У новорождённых непроходимость характеризуется:
- повторяющейся рвотой с отсутствием при этом признаков желчи в рвотных массах;
- быстрым обезвоживанием;
- постепенным уменьшением мекония (фекалии новорождённого) до полного отсутствия стула.
При осмотре можно наблюдать сильное напряжение верхней части живота при расслабленной нижней и перистальтику кишечника слева направо. У детей с такой патологией могут быть нарушения в органах дыхания из-за попадания в них рвотных масс, что далее может привести к аспирационной пневмонии.
Засорение желудка
Симптомы наличия в желудке инородных тел непостоянны или отсутствуют. Это зависит от вида и количества посторонних предметов.
Симптоматика может быть разнообразной — от чувства тяжести и рвоты до постоянной резкой боли. Для подтверждения диагноза необходимо рентгенологическое обследование.
Сужение выходного отдела (пилороспазм)
Стеноз привратника или сужение выходного отдела желудка разделяют на 3 степени:
Первая степень – компенсированный стеноз. Выходное отверстие желудка сужено незначительно, пища проходит в кишку с некоторой незначительной задержкой.
- Больной чувствует после еды в верхней части живота переполнение и тяжесть, появление кисловатой на вкус отрыжки.
- Рвота приносит облегчение.
- Состояние больного удовлетворительное.
Вторая степень – субкомпенсация. Сужение выражено сильнее.
- Объективно больного беспокоят одновременно чувство переполнения и тупые боли в животе.
- Рвота начинает появляться чаще, иногда даже при приёме пищи, после чего приходит небольшое облегчение.
- Человек худеет.
Третья степень – декомпенсация. Клиника выражена сильнее, желудок растянут и не может освободиться, протолкнув пищу в кишечник.
- Истощение и обезвоживание больного усиливаются.
- Беспокоит постоянная рвота, после которой нет облегчения.
- От рвотных масс исходит зловоние, в них видны остатки пищи, употребляемой накануне.
Как уменьшит желудок самостоятельно и с помощью операции
Диагностика
- Для уточнения диагноза при желудочной непроходимости используют несколько методов.
- Начинают как обычно с беседы, визуального осмотра, затем прощупывания (пальпации) и прослушивания живота.
- Назначают лабораторные обследования крови, мочи, желудочного содержимого и каловых масс.
- Для полноты обследования необходимы:
- УЗИ органов брюшной полости – даёт возможность оценить размеры увеличенного желудка.
- Более полную картину дают рентгеноскопия и рентгенография с контрастным веществом. Метод позволяет определить размеры желудка, имеется ли сужение канала, за какое время происходит эвакуация пищевой массы из органа.
- Эзофагогастроскопия – при помощи зонда и миниатюрной видеокамеры осматривается внутреннее состояние стенок желудка, можно определить размеры и наличие деформаций органа. Также при подозрении на опухоль есть возможность взять ткань на гистологический анализ.
- Электрогастроэнтерография – даёт представление о моторной функции желудка, его электрической активности.
На основании полученных результатов обследования врач определяет диагноз и назначает лечение.
Лечение
При малейшем подозрении на непроходимость желудка нужно срочно обращаться за врачебной помощью. Больного помещают в стационар, где после проведенного обследования назначается соответствующая терапия, чаще всего это срочная операция.
- Лечение непроходимости желудка консервативным способом не практикуется, за исключением незначительного засорения.
- Под контролем врача, с применением инструментальных методов диагностики, в условиях стационара, может быть проведено промывание желудка.
- Но чаще всё-таки операция.
Первая доврачебная помощь на дому не рекомендуется, даже если развитие симптомов происходит медленно. Тем более опасно самостоятельное применение симптоматических лекарственных средств.
Возможные осложнения
Отказ от госпитализации при непроходимости желудка может иметь серьёзные последствия:
- внезапное ухудшение общего состояния здоровья;
- болевой шок;
- стать толчком для развития онкологических или инфекционных заболеваний органов ЖКТ;
- привести к необратимым процессам в желудке и невозможности восстановления его функции;
- даже к летальному исходу.
Профилактика
Если непроходимость не вызвана врождённой патологией, для её предупреждения достаточно соблюдать:
- распорядок дня;
- избегать стрессовых нагрузок;
- четко соблюдать режим правильного питания;
- исключать самолечение;
- проходить регулярные профилактические медицинские осмотры;
- вести достаточно физически активный образ жизни.
Эти несложные правила помогут сохранить здоровье на долгие годы.
(1
Источник: http://GastroMedic.ru/zheludok/neprohodimost-zheludka.html