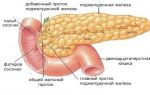
Практически каждый человек когда-либо испытывал острый желудочный дискомфорт, проявляющийся тошнотой, рвотой, диареей. Одни называют это отравлением, другие несварением желудка. На самом деле, это большая группа заболеваний со сходной симптоматикой, объединённых общим понятием – острый гастроэнтерит.
Итак, острый гастроэнтерит – это воспалительный процесс слизистой оболочки желудка и тонкого кишечника с внезапным началом, быстрым развитием диспепсических симптомов, интоксикацией и обезвоживанием организма. Острый гастроэнтерит в лёгкой форме может излечиться самостоятельно.
Если поражение желудочно-кишечного тракта серьёзное, часто наступает хронизация процесса.
Причины возникновения острого гастроэнтерита
Люди, считающие, что заболеть острым гастроэнтеритом можно, только употребив в пищу недоброкачественные продукты, ошибаются. Погрешности питания являются самым частым, но не единственным фактором, провоцирующим развитие болезни. Острый гастроэнтерит делится на две большие группы:
- Острый гастроэнтерит инфекционной этиологии;
- Острый гастроэнтерит неинфекционной этиологии.
Гастроэнтерит инфекционной этиологии
- Вирусный. Вызывают вирусы Коксаки, энтеровирусы, ротавирусы, аденовирусы и другие.
- Бактериальный. Возбудителями являются бактерии: сальмонеллёз, дизентерия, иерсиниоз и другие.
Заболевание инфекционной этиологии передаётся от больного человека здоровому. Пути передачи разные. Бактерии, простейшие и вирусы выделяются с фекалиями и рвотными массами, обсеменяют воду, почву, продукты питания.
При употреблении заражённой воды или пищи, можно заболеть. Кроме того, вирусы попадают в окружающую среду с кашлем и чиханием.
Здоровый человек вдыхает крохотные частички слюны, кишащие возбудителем, и инфицируется. Заражению подвергаются близко контактирующие с заболевшим, например, члены семьи, детский коллектив, сотрудники по работе.
Инфекционные агенты попадают в организм, размножаются, поражают слизистую оболочку желудочного тракта. На борьбу с микробами устремляются клетки иммунной системы. Высвобождаются вещества, повреждающие вирус или бактерию.
Погибая, возбудитель заболевания выбрасывает токсины, которые по кровеносному руслу попадают в другие органы и ткани. Развивается воспалительная реакция.
Отдельную нишу среди острых гастроэнтеритов занимают пищевые токсикоинфекции. Клостридия ботулизма, находясь в продуктах питания, например, в консервах или вяленом мясе, продуцирует большое количество токсина. Попадая в желудок человека, ботуллотоксин вызывает тяжёлое отравление. Сама бактерия опасности не представляет.
Виды острого неинфекционного гастроэнтерита
- Алиментарный. Заболевание развивается после употребления жирной, острой, пряной, чрезмерно солёной или кислой пищи. Очень часто симптомы острого гастроэнтерита появляются после неумеренного приёма алкоголя. Вредные факторы раздражают желудок, вызывая диспепсические расстройства.
- Аллергический. Пищевую аллергию чаще всего вызывают молоко, рыба, орехи, злаки. Клетки иммунной системы, на фоне недостатка, расщепляющих пищу, ферментов, распознают продукты питания, как врага. Эозинофилы устремляются в желудочно-кишечный тракт и повреждают слизистую оболочку. Отсюда другое название аллергического острого гастроэнтерита – эозинофильный. Может сопровождаться кожными проявлениями аллергии.
- Токсический. Провоцируется поступлением в организм ядов и токсинов. Например, отравление растительными и животными ядами, употребление суррогатов алкоголя, попадание в желудочно-кишечный тракт бытовой химии. Сюда же относится лекарственный гастроэнтерит, развивающийся в ответ на приём некоторых медикаментов.
- Радиационный. Является осложнением лучевой терапии. Развивается у онкологических пациентов из-за радиационного поражения желудочно-кишечного тракта.
- Гельминтозный. Паразиты, обитающие в кишечнике, обычно вызывают хронический воспалительный процесс. Однако, при массивной глистной инвазии заболевание может протекать остро.
- Геморрагический гастроэнтерит не является самостоятельным заболеванием, а развивается, как осложнение токсического, аллергического или бактериального процесса. Основные симптомы: кровавая рвота, диарея и сгущение крови. При своевременной госпитализации и качественном лечении, с применением инъекционных антибиотиков и инфузий, пациент быстро и полностью выздоравливает.
Ежегодно во всём мире болеет острым гастроэнтеритом большое количество людей. В краях с тёплым климатом чаще болеют тоже в прохладное время. В развивающихся странах с большой плотностью населения высока смертность от острого гастроэнтерита, особенно среди младенцев.
Симптомы острого гастроэнтерита
Острый гастроэнтерит начинается внезапно. Развёрнутой клинической картине предшествует инкубационный период, длительность которого зависит от этиологического фактора.
Все симптомы острого гастроэнтерита можно объединить в несколько синдромов:
Диспепсический синдром включает в себя:
- изжогу;
- отрыжку;
- тошноту;
- рвоту;
- метеоризм;
- усиление перистальтики кишечника, проявляющееся урчанием в животе;
- нарушения всасывания питательных веществ в тонкой кишке и понос.
Болевой синдром характеризуется болью в подложечной области и по ходу кишечника. В зависимости от этиологии и тяжести заболевания интенсивность болевых ощущений бывает разная.
Синдром интоксикации проявляется:
- общей слабостью;
- повышенной утомляемостью;
- снижением аппетита, вплоть до полного отказа от еды;
- потливостью.
Лихорадка. Сопровождает инфекционные формы заболевания. Температура тела бывает от гипертермической (выше 39,5–40 градусов) до субфебрильной (от 37 до 38). При неадекватном лечении возникают тяжёлые осложнения.
Пациент теряет воду и электролиты с жидкими каловыми массами и рвотой. Нарушается работа органов систем. Страдают почки, печень, сердечная мышца. Токсины поражают центральную нервную систему.
Развивается полиорганная недостаточность.
Cтепени тяжести острого гастроэнтерита
- Лёгкая. Абдоминальные боли незначительные или умеренные. Рвота один раз в сутки или отсутствует. Стул жидкий или кашицеобразный, от 3 до 5 раз за день. Интоксикационный синдром слабо выражен. Температура тела нормальная или субфебрильная.
- Средняя. Боль в животе от умеренной до интенсивной.
Рвота и жидкий стул от пяти до десяти раз в сутки. Фебрильная лихорадка (от 38 до 39,5 градусов). Присутствуют симптомы интоксикации и лёгкого обезвоживания. Больного беспокоит умеренная общая слабость, чувство жажды.
- Тяжёлая степень. Боль в эпигастрии и по ходу кишечника от умеренной до сильной схваткообразной.
Рвота частая, от 10 раз за сутки, иногда неукротимая. Диарея больше 10 раз в сутки, профузный понос. Фебрильная или гипертермическая лихорадка. Выраженное обезвоживание и интоксикация. Сильная общая слабость. Пациент с трудом встаёт с постели либо не в состоянии подняться. Язык, слизистые оболочки полости рта сухие.
Бледность и сухость кожных покровов. Кожа выглядит дряблой. Мочится редко. С течением болезни развивается острая почечная недостаточность, нарушается сознание.
Под маской диспепсических расстройств часто скрываются другие грозные заболевания, например, абдоминальная форма инфаркта миокарда, прободение стенки желудка, острый панкреатит, нижнедолевая пневмония. Дифференциальная диагностика основывается на данных анамнеза и клинической симптоматики.
Окончательный диагноз выставляется по результатам клинических исследований: лабораторных анализов, посевов кала. При необходимости выполняется ультразвуковое исследование, фиброгастроскопия, ректоскопия.
Лечение острого гастроэнтерита
Списав тошноту, рвоту и расстройство стула на погрешности питания, человек не всегда торопится в поликлинику. Заболевший лёгкой формой гастроэнтерита, использует в самолечении тот или иной народный метод либо применяет знакомые лекарства от расстройства желудка.
Зачастую самолечение помогает. Но, если в течение суток состояние не улучшается, необходимо посетить врача. При среднетяжёлом или тяжёлом течении болезни важно безотлагательно обратиться за медицинской помощью. Больные инфекционным гастроэнтеритом, с отравлением ядами или токсинами госпитализируются в стационар.
Питание
Важным составляющим лечения является диета. В первый день пациенту назначается голод. Через сутки разрешается поесть. Диета при гастроэнтерите должна быть щадящей.
Показана лёгкая, не раздражающая желудочно-кишечный тракт, еда. На вторые сутки больному разрешаются пшеничные сухари, затем рисовая каша на воде.
Постепенно в меню вводят отварные овощи, слизистые каши из разных круп, печёные яблоки.
По мере выздоровления добавляется варёное куриное филе и рыба. Пища подаётся тёплой, малыми порциями 5–6 раз в день. После выздоровления на протяжении нескольких месяцев питание должно быть диетическим. Запрещаются сладости, солёная, острая пища, кофе, шоколад. Мясо и рыба, входящие в рацион, готовятся на пару либо варятся.
Питьевой режим
С первых часов лечения необходимо восполнять потерю жидкости. Больному показано обильное питьё малыми порциями. Для выпаивания подойдёт минеральная вода без газа либо специальные растворы для регидратации. При частой рвоте растворы вводятся внутривенно.
Медикаментозная терапия
Основные группы лекарственных средств для лечения острого гастроэнтерита:
- Антибиотики и противомикробные препараты сульфаниламидного ряда.
- Солевые растворы. Восполняют потерю жидкости и микроэлементов.
- Ферментные препараты. Помогают переваривать пищу.
- Средства, влияющие на моторику кишечника. Замедляют сокращение мышечной стенки кишечника, останавливают понос.
- Противорвотные.
- Жаропонижающие и спазмолитики.
Симптомы и лечение у детей
Любопытный маленький ребёнок познаёт окружающий мир всеми органами чувств. Незнакомые предметы нужно понюхать, потрогать, попробовать на вкус. Дети дружат и тесно общаются, посещают детские сады и школы. Далеко не каждый ребёнок соблюдает элементарные гигиенические правила. Нечаянно и нарочно дети пробуют несъедобные ягоды, тянут в рот грязные руки, пьют из открытых водоёмов.
И в результате заболевают. По частоте случаев заболеваемость острым гастроэнтеритом находится на втором месте после респираторных инфекций. Этиологическая классификация острого гастроэнтерита у детей не отличается от таковой у взрослых.
Малыши чаще, чем взрослые болеют вирусным гастроэнтеритом, гельминтозами. Контактируя в детском учреждении с источником инфекции, дошколята и школьники заражаются сами и приносят возбудителя домой.
В настоящее время особое значение придаётся ротавирусному гастроэнтериту. Эта заболевание передаётся воздушно-капельным путём. Дети до года особенно восприимчивы, болеют тяжело. Лечить сложно.
Из-за несовершенства иммунной системы болезнь протекает бурно.
После короткого инкубационного периода появляется ярко выраженная симптоматика. Часто ротавирусный инфекционный гастроэнтерит начинается с продромального периода, проявляющегося кашлем, насморком. Ребёнок становится вялым и плаксивым. Затем присоединяются рвота, боли в животе, понос.
Подозрение на гастроэнтерит является прямым показанием для срочного обращения к врачу. Чем меньше ребёнок, тем стремительнее развивается заболевание, сильнее симптомы интоксикации, быстрее наступает обезвоживание. Без адекватной терапии состояние больного прогрессивно ухудшается, может наступить летальный исход.
Методы диагностики и основные принципы лечения острого гастроэнтерита такие же, как у взрослых пациентов. Для определения потери массы тела, больного ребёнка обязательно взвешивают. В отличие от взрослых и детей старшего возраста, грудным младенцам нужно питаться с первого дня заболевания.
Рекомендуется дробное кормление. Малыш кушает чаще, но малыми порциями. Больные дети требуют особого ухода. Необходимы регулярные проветривания и ежедневная влажная уборка. Гигиенические процедуры выполняются после каждого акта дефекации.
Профилактические мероприятия
- Соблюдение правил личной гигиены, особенно пребывая в очагах инфекции.
- Рациональное питание. Не допускать переедания, избыточного употребления алкоголя. Не есть просроченные или испорченные продукты. Не пить некачественную воду.
- Правильная термическая обработка мяса, рыбы, птицы, грибов.
- Изоляция заразного больного.
Общественная профилактика направлена на соблюдение санитарных требований в пищевой промышленности, водоснабжении, детских учреждениях.
Известны случаи, когда из-за скрытых носителей сальмонеллёзной инфекции или дизентерии, работавших с молочной продукцией, возникали вспышки и эпидемии.
Источник: https://otravamnet.ru/zabolevaniya/ostryj-gastroenterit-simptomy-lechenie.html
Острый гастроэнтерит
Острый гастроэнтерит – это воспаление слизистой оболочки желудка и тонкого кишечника, обусловленное воздействием инфекционных (бактериальных, вирусных), аллергических или алиментарных факторов.
Заболевание широко распространено и с одинаковой частотой поражает как взрослых, так и детей – по распространенности оно лишь немногим уступает респираторным вирусным инфекциям. В развивающихся странах острый гастроэнтерит является одной из основных причин детской смертности.
Острый гастроэнтерит – это воспаление слизистой оболочки желудка и тонкого кишечника
В последние годы в практике гастроэнтерологов все чаще наблюдаются пациенты с острым гастроэнтеритом аллергической природы.
Специалисты объясняют это явление формированием у населения неправильных пищевых привычек, увлечением фаст-фудом, снеками, сладкими газированными напитками и другими продуктами, содержащими большое количество промышленных пищевых добавок.
Наиболее часто отмечается аллергический острый гастроэнтерит у детей первых лет жизни. По данным медицинской статистики, около 8% детей младшего возраста страдают пищевой аллергией, проявляющейся признаками поражения желудка и кишечника.
Причины и факторы риска
К развитию острого гастроэнтерита приводят инфекции, пищевая аллергия и грубые погрешности в питании.
Острый гастроэнтерит инфекционного генеза вызывается инфицированием разными видами патогенной микрофлоры (норавирус, ротавирус, кампилобактерии, шигеллы, сальмонеллы, кишечная палочка). Как показывает статистика, чаще всего заболевание вызывает ротавирус. Именно эта инфекция ответственна за 90% случаев острого гастроэнтерита в зимнее время и за 50% – в весенне-летний период.
Острый гастроэнтерит может быть вызван инфекционными агентами
Заражение происходит одним из следующих механизмов:
- контактно-бытовой;
- водный;
- пищевой.
Предрасполагающими факторами к развитию инфекционного острого гастроэнтерита являются неправильное питание и антибиотикотерапия (длительная и/или проводящаяся с применением антибиотиков широкого спектра действия), подавляющая нормальную микрофлору кишечника.
Микроорганизмы, попавшие в желудок, а оттуда в тонкий кишечник, начинают активное размножение. При этом они выделяют токсины, вызывающие воспаление слизистой оболочки и усиление секреции ее клетками электролитов и жидкости в просвет пищеварительного тракта.
В результате развивается тошнота, затем рвота, а чуть позже и диарея.
Токсины из пищеварительного тракта попадают в кровоток и разносятся по организму, обусловливая развитие общей интоксикации (головная боль, слабость, отсутствие аппетита, повышение температуры тела).
Другой причиной развития острого гастроэнтерита может стать употребление в пищу некачественных продуктов, а также употребление экзотических блюд, тяжелой, жирной или острой пищи, т. е. алиментарный фактор.
При нарушении правил приготовления или хранения пищи в ней активно размножается условно-патогенная флора, выделяя при этом огромное количество цитотоксинов и энтеротоксинов. Эти вещества вызывают развитие токсикоинфекции, т. е.
острого гастроэнтерита алиментарного генеза.
Острый гастроэнтерит может развиваться при употреблении некачественной пищи
Правильный иммунный ответ пищеварительного тракта на пищевые антигены формируется у ребенка в первый год жизни.
Если в этот период нарушаются правила кормления, введения прикорма, то существует высокая вероятность того, что в будущем у ребенка сформируется аномальная реакция на некоторые пищевые продукты.
Эта реакция будет проявляться симптомами острого гастроэнтерита. В качестве пищевых аллергенов наиболее часто выступают злаковые и бобовые культуры, рыба, куриные яйца, коровье молоко.
Факторами, повышающими риск развития у детей острого гастроэнтерита аллергической природы, являются:
- частое лечение антибиотиками (более трех курсов за 5 лет);
- наличие аллергических заболеваний;
- наследственная предрасположенность;
- проживание в экологически неблагоприятных районах.
Стадии заболевания
В зависимости от выраженности клинических симптомов острый гастроэнтерит подразделяется на три степени тяжести:
- Легкая – общее состояние страдает незначительно, температура тела нормальная, рвота отсутствует, понос не более трех раз в течение суток, признаков обезвоживания нет.
- Средняя – общее состояние значительно снижено, наблюдается многократная рвота, частота дефекаций доходит до 10-12 раз за сутки, температура тела повышается до лихорадочных значений (38-39 °С), отмечаются симптомы умеренного обезвоживания.
- Тяжелая – рвота и понос принимают неукротимый характер, что приводит к тяжелым нарушениям водно-электролитного баланса, температура тела повышается до 40-41 °С, появляются признаки поражения центральной нервной системы (оглушенность, заторможенность, иногда потеря сознания).
В отсутствие лечения острый гастроэнтерит может привести к значительному обезвоживанию организма, развитию гиповолемического или токсико-инфекционного шока, острой почечной недостаточности.
Симптомы острого гастроэнтерита
Острый инфекционный гастроэнтерит возникает внезапно. Его первым признаком обычно является тошнота и однократная рвота (рвота может быть частой и даже неукротимой).
Затем появляются боли в области эпигастрия, вздутие живота. Перистальтика кишечника значительно усиливается и становится слышна на расстоянии как характерное урчание.
Аппетит значительно снижается, вплоть до полного отсутствия. Может повыситься температура тела.
Первыми симптомами острого гастроэнтерита являются тошнота и рвота
Через несколько часов к описанным выше симптомам присоединяется диарея. Стул обильный, жидкий, пенистый, патологически окрашенный (темно-зеленый, оранжевый, зеленый, ярко-желтый), содержит комочки непереваренной пищи.
Аллергический острый гастроэнтерит начинается с сильной тошноты и боли в животе, возникающих вскоре после употребления в пищу продуктов, к которым повышена чувствительность. Затем появляются рвота и понос, после чего состояние пациента улучшается.
Аллергический острый гастроэнтерит наиболее часто встречается у детей первых лет жизни.
- Молочная сыворотка: 7 полезных свойств знакомого продукта
- 10 способов очистки воды в походных условиях
- Хозяйке на заметку: 10 продуктов с самым длительным сроком хранения
Диагностика
Диагностика острого гастроэнтерита обычно не вызывает затруднений и осуществляется на основании характерной клинической картины заболевания. Для выявления возбудителя и определения его чувствительности к антибактериальным средствам выполняют бактериологическое исследование кала.
Для оценки степени нарушений водно-электролитного баланса проводят:
- общий анализ крови (на фоне обезвоживания повышается уровень эритроцитов, гемоглобина и увеличивается гематокрит);
- определение электролитов крови (частая рвота и понос приводят к значительной потере ионов хлора и калия);
- биохимический анализ крови (сильное обезвоживание может привести к развитию преренальной острой почечной недостаточности, что проявляется повышением концентрации креатинина и мочевины в крови).
Для диагностики острого гастроэнтерита проводят общий и биохимический анализы крови
При остром гастроэнтерите аллергического генеза может возникнуть необходимость в проведении эндоскопического исследования, которое позволяет дифференцировать его от неспецифического язвенного колита и болезни Крона.
Лечение острого гастроэнтерита
Острый гастроэнтерит у детей первых трех лет жизни, а также тяжелая форма заболевания у детей более старшего возраста и у взрослых, являются показанием для госпитализации. В остальных случаях лечение острого гастроэнтерита проводится амбулаторно.
Пациентам назначают полупостельный режим, обильное питье, энтеросорбенты и ферментные препараты. До полного прекращения тошноты и рвоты показана водно-чайная пауза.
Затем рацион постепенно расширяют, вводя некрепкий бульон, сухарики из белого хлеба, отварной рис, кисель, картофельное пюре на воде без масла.
При хорошей переносимости питания в меню включают паровые тефтели из постного мяса, хорошо разваренные каши.
При легкой степени острого гастроэнтерита достаточно обильного питья и приема энтеросорбентов
При остром гастроэнтерите средней и тяжелой степени тяжести возникает необходимость в проведении инфузионной терапии, направленной на коррекцию нарушений водно-электролитного баланса.
Антибиотики назначают только при тяжелом течении заболевания. Первоначально применяют антибиотики широкого спектра действия, а после получения результатов бактериологического исследования кала производят смену препарата с учетом чувствительности к нему возбудителя.
В развивающихся странах острый гастроэнтерит является одной из основных причин детской смертности.
Лечение острого гастроэнтерита, вызванного аллергией, заключается в исключении из рациона продуктов, к которым повышена индивидуальная чувствительность. В большинстве случаев этого достаточно, чтобы предотвратить развитие обострений. При необходимости могут быть назначены антигистаминные препараты.
В тех случаях, когда явления острого гастроэнтерита вызываются белками коровьего молока, из рациона полностью исключают любые молочные продукты. Детям грудного возраста, находящимся на искусственном вскармливании, вместо них рекомендуют смеси на основе соевого молока, которое обычно они хорошо переносят.
Возможные последствия и осложнения
В отсутствие лечения острый гастроэнтерит может привести к значительному обезвоживанию организма, развитию гиповолемического или токсико-инфекционного шока, острой почечной недостаточности. Особенно опасно обезвоживание для детей первых лет жизни, так как способно быстро вызвать нарушения, приводящие к летальному исходу.
Прогноз
В целом прогноз. Он ухудшается при тяжелых степенях обезвоживания и развитии осложнений. Раннее прерывание антибиотикотерапии инфекционной формы острого гастроэнтерита приводит к переходу заболевания в хроническую форму или формированию бессимптомного бактерионосительства.
Профилактика
Профилактика острого гастроэнтерита включает в себя:
- тщательное соблюдение правил личной гигиены;
- отказ от питья воды из сомнительных источников;
- тщательное мытье перед едой овощей и фруктов, с бланшированием кипятком;
- соблюдение технологии приготовления продуктов и правил их хранения.
Источник: https://www.neboleem.net/ostryj-gastrojenterit.php
Острый гастроэнтерит
Острый гастроэнтерит – недуг, который поражает тонкую кишку и слизистую оболочку желудка, что провоцирует развитие соответствующей симптоматики. Чаще всего диагностируется инфекционная природа этого заболевания, однако не исключаются и другие этиологические факторы, в том числе и отравление токсическими веществами. Следует отметить, что ограничений, касательно возраста и пола, данная болезнь не имеет. По Международной классификации болезней десятого пересмотра этот недуг имеет отдельный код по МКБ-10 – К52.
При условии своевременного обращения за медицинской помощью эффективно лечение консервативными методами терапии. Тактику терапии может назначать только врач, после проведения соответствующих диагностических мероприятий.
Острый гастроэнтерит может развиваться вследствие наличия таких этиологических факторов:
- пищевая аллергия;
- поражение организма энтеротропными вирусами;
- несоблюдение правил личной гигиены перед употреблением пищи;
- употребление сырой воды из непредназначенных для санитарного использования источников;
- грубое нарушение санитарной обработки продуктов питания перед употреблением в пищу;
- неправильное хранение продуктов, что может привести к размножению в них ротавируса, сальмонеллы, норовируса;
- длительная антибиотикотерапия, что приводит к нарушению нормальной микрофлоры желудка;
- неправильное питание, в том числе употребление в пищу несочетаемых продуктов, длительное соблюдение диеты;
- токсическое отравление;
- генетическая предрасположенность;
- слабая иммунная система;
- частые пищевые отравления;
- наличие определённых аллергических заболеваний.
Нужно понимать и то, что ни один из вышеперечисленных факторов не следует рассматривать как 100% предрасположенность к развитию этого вида гастроэнтерологического заболевания.
Механизм развития заболевания обусловлен либо непосредственным воздействием микроорганизма-возбудителя на слизистую оболочку желудка и тонкую кишку, или же при попадании возбудителя в организм гематогенным путём (через кровь).
Инкубационный период заболевания составляет от 3 до 5 дней.
В более редких случаях это заболевание может протекать до одной недели, в этом случае все зависит от личного анамнеза больного, тяжести поражения ЖКТ и провоцирующего фактора.
Если рассматривать этиологический фактор, то можно выделить такие подвиды острого гастроэнтерита у взрослых или детей:
- алиментарный – провоцируется развитие такой формы недуга систематическим перееданием, причём преобладает острая и слишком солёная пища, которая раздражает кишечник, злоупотребление алкогольными напитками и суррогатами;
- острый инфекционный гастроэнтерит – провоцирующим фактором выступает определённый вирус (сальмонелла, ротавирус, норовирус);
- аллергический – при непереносимости определённых продуктов питания или медикаментов;
- токсический – отравление ядами, тяжёлыми металлами, химическими веществами, а также ядовитыми грибами и ягодами.
Несколько реже, но все же встречается неуточненная форма данной болезни.
Также выделяют формы острого гастроэнтерита по степени тяжести развития патологического процесса:
- лёгкая – интенсивной симптоматики нет, приступы рвоты и диареи наблюдаются не чаще 3 раз за сутки, состояние больного нормализуется через 1–2 суток;
- средней тяжести – частые приступы рвоты и диареи, повышается температура тела, может присутствовать симптоматика начальной стадии обезвоживания;
- тяжёлая – потеря сознания, высокая температура тела, обезвоживание организма на фоне частых приступов рвоты и интенсивного жидкого стула.
Степени тяжести острого гастроэнтерита
- Последняя форма развития заболевания требует срочного медицинского вмешательства, так как обезвоживание организма опасно для жизни и может привести к летальному исходу.
- Клинические проявления острой формы гастроэнтерита проявляются довольно быстро и во многом схожи с типичным пищевым отравлением.
- В целом это заболевание характеризуется следующей клинической картиной:
- тошнота, которая позже дополняется рвотой. В зависимости от возбудителя заболевания рвотные массы могут быть зелёного, жёлтого цвета, содержать в себе примеси слизи;
- частые приступы диареи (при тяжёлой форме заболевания до 20 раз за сутки). Стул пенистой консистенции, со зловонным запахом, может содержать частички непереваренной пищи;
- субфебрильная или высокая температура тела (при тяжёлой форме недуга показатель теплового состояния тела доходит до 40 градусов);
- полное отсутствие аппетита;
- боли в эпигастральной области и вокруг пупка.
Если лечение не будет начато своевременно, то происходит переход к тяжёлой форме недуга, что будет провоцировать проявление следующих симптомов:
- постоянная жажда;
- частые позывы к мочеиспусканию;
- покраснение кожных покровов, особенно хорошо просматривается это на лице;
- одышка;
- слабость, сонливость;
- тревожность, ощущение страха на фоне обезвоживания организма;
- признаки поражения ЦНС;
- температура тела может доходить до 40 градусов по Цельсию;
- лихорадка, озноб;
- потеря сознания.
Подобное состояние человека требует немедленного медицинского вмешательства, так как высокая температура и обезвоживание организма крайне опасно для жизни и может привести к летальному исходу. Самостоятельно сопоставлять симптомы и лечение настоятельно не рекомендуется.
При вышеописанной симптоматике может потребоваться консультация инфекциониста и гастроэнтеролога. Также если будет установлена аллергическая природа заболевания, то может потребоваться дополнительное обследование у аллерголога.
Программа обследования для уточнения диагноза и этиологии болезни может включать в себя:
- физикальный осмотр больного со сбором общего анамнеза;
- ЭГДС;
- копрограмма;
- тест на наличие аллергена;
- бактериологическое исследование кала;
- общий и биохимический анализ крови;
- общий анализ мочи.
Так как клиническое проявление схоже с другими гастроэнтерологическими патологиями может потребоваться проведение дифференциальной диагностики острого гастроэнтерита, для того чтобы подтвердить или исключить такие болезни:
- болезнь Крона;
- неспецифический язвенный колит.
Установить природу недуга и подобрать наиболее эффективную тактику лечения можно только после прохождения необходимых, в этом случае, диагностических процедур.
Больные, у которых диагностирована средняя и тяжёлая степень развития болезни, подлежат госпитализации. Лечение консервативное, со строгим соблюдением диеты.
В рамках лечения острой формы гастроэнтерита могут назначаться такие медикаменты:
- спазмолитики;
- антибиотики;
- ферменты;
- энтеросорбенты;
- пробиотики;
- противорвотные;
- противодиарейные.
В тяжёлых случаях дополнительно проводится массивная инфузионная терапия.
Обязательно прописывается диета и обильное питье, для восполнения жидкости в организме и восстановления водно-электролитного баланса. Диетическое питание подразумевает полный отказ от следующего:
- острое, солёное, с большим количеством приправ;
- жареная, жирная пища;
- продукты, вызывающие брожение в желудке;
- жирные сорта рыбы и мяса;
- крепкий кофе и чёрный чай;
- кондитерские изделия, особенно с кремом;
- бобовые;
- алкоголь и суррогаты;
- продукты, богатые на клетчатку;
- растительное и сливочное масло;
- кисломолочные продукты.
Рацион больного должен основываться на следующих рекомендациях:
- лёгкая пища, но с достаточным количеством необходимых минералов и витаминов;
- оптимальный способ приготовления – отварная, запечённая без жира и корки, приготовленная на пару. Пища обязательно должна проходить термическую обработку, сырое употреблять нельзя до полного выздоровления;
- питание больного должно быть частым, но небольшими порциями, с перерывом между приёмами еды не менее 2,5 часов;
- консистенция пищи – пюреобразная, перетёртая, жидкая;
- блюда должны употребляться только в теплом виде.
Также нужно обратить внимание на то, что в первые сутки следует полностью отказаться от пищи, рекомендуется употреблять некрепкий зелёный чай без сахара, укрепляющие отвары трав, минеральную воду без газа.
Обильное питье (не менее 2 литров в сутки, сюда не входят супы) должно присутствовать в течение всего курса лечения.
Точный диетический стол прописывается индивидуально, в зависимости от формы, степени развития недуга и индивидуальных особенностей организма.
При условии своевременно начатого лечения и соблюдения всех рекомендаций врача прогноз благоприятный, полное выздоровление наступает через 5–7 дней. При сильном обезвоживании возможно развитие осложнений, которые будут обусловлены данным фактором.
Острая форма гастроэнтерита это одна из немногих гастроэнтерологических патологий, которую можно предотвратить, если следовать элементарным профилактическим рекомендациям:
- соблюдение гигиены перед трапезой и во время неё – мыть руки с мылом перед едой, использовать только чистую посуду как для приготовления, так и для употребления пищи;
- правильное хранение продуктов и их последующая обработка;
- употребление в пищу только качественных продуктов питания;
- питьевая вода должна быть очищенной, в крайнем случае кипячённой;
- укрепление иммунной системы;
- сбалансированное питание.
Предотвратить данное заболевание у детей и взрослых гораздо проще, чем лечить. Также нужно помнить о целесообразности профилактических медицинских осмотров.
Гастроэнтерит – представляет собой воспаление слизистого слоя таких органов, как желудок и тонкий кишечник. Может протекать как остро, так и хронически, однако первая разновидность встречается намного чаще.
Существует большое количество источников, которые могут вызвать развитие недуга.
Сюда стоит отнести патологическое влияние болезнетворных микроорганизмов, раздражители механического и физического характера, а также аллергические реакции.
…
Дивертикулы пищевода – патологический процесс, который характеризуется деформированием стенки пищевода и выпячиванием всех её слоёв в виде мешочка в сторону средостения. В медицинской литературе дивертикул пищевода также имеет ещё одно название – эзофагеальный дивертикул.
В гастроэнтерологии на долю именно такой локализации мешковидного выпячивания приходится около сорока процентов случаев. Чаще всего патология диагностируется у представителей мужского пола, которые перешагнули пятидесятилетний рубеж.
Но также стоит отметить, что обычно у таких лиц имеется один или несколько предрасполагающих факторов — язвенная болезнь желудка, холецистит и прочие. Код по МКБ 10 – приобретённый тип K22.5, дивертикул пищевода — Q39.6.
…
Ахалазия кардии – хроническое расстройство пищевода, которое характеризуется нарушением процесса глотания. В этот момент наблюдается расслабление нижнего сфинктера.
В результате подобного нарушения происходит скопление частичек пищи непосредственно в пищеводе, отчего наблюдается расширение верхних отделов этого органа. Такое расстройство является достаточно распространённым. Практически в равной степени поражает представителей обоих полов.
Кроме этого, зафиксированы случаи обнаружения заболевания у детей. В международной классификации болезней – МКБ 10, такая патология имеет собственный код – К 22.0.
…
Дистальный эзофагит – патологическое состояние, которое характеризуется прогрессированием воспалительного процесса в нижнем отделе пищеводной трубки (расположенном ближе к желудку).
Такое заболевание может протекать как в острой, так и в хронической форме, и часто является не основным, а сопутствующим патологическим состоянием. Острый или хронический дистальный эзофагит может развиться у любого человека – ни возрастная категория, ни половая принадлежность роли не играют.
Медицинская же статистика такова, что чаще патология прогрессирует у людей трудоспособного возраста, а также у пожилых.
…
Кандидозный эзофагит – патологическое состояние, при котором наблюдается поражение стенок этого органа грибками из рода Кандида.
Чаще всего они поражают сначала слизистую ротовой полости (начальный отдел пищеварительной системы), после чего проникают в пищевод, где начинают активно размножаться, тем самым провоцируя проявление характерной клинической картины.
Ни гендерная принадлежность, ни возрастная категория не влияет на развитие патологического состояния. Симптомы кандидозного эзофагита могут проявиться как у маленьких детей, так и взрослых людей из средней и старшей возрастной группы.
…
Источник: https://OkGastro.ru/zheludok/984-ostryj-gastroenterit
Острый гастроэнтерит
Острый гастроэнтерит – представляет собой довольно распространённое расстройство, при котором воспаление поражает одновременно оболочку желудка и тонкого кишечника.
Недуг может поразить абсолютно каждого человека, нет ограничений по возрасту и полу. Заболевание имеет различную природу, но наиболее часто причиной воспаления выступают болезнетворные микроорганизмы.
Однако также выделяют алиментарные и аллергические предрасполагающие факторы.
Поставить правильный диагноз, основываясь лишь на внешних признаках невозможно, потому что симптомы, свойственные для такой формы гастроэнтерита, могут указывать на множество других патологий ЖКТ. Основными симптомами выступают болезненность в животе, расстройство стула, приступы тошноты и рвоты.
Диагностика проводится при помощи как лабораторных проб, так и инструментальных обследований пациента. Не последнее место занимает физикальный осмотр, проводимый гастроэнтерологом.
Лечение острого гастроэнтерита всегда носит консервативный характер, отчего основывается на приёме лекарственных препаратов и соблюдении щадящего рациона.
В международной классификации заболеваний такой патологии присвоено собственное значение, которое включает в себя всевозможные разновидности недуга. Таким образом, код по МКБ-10 будет – К 52.
Этиология
Основная причина развития воспаления одновременно в слизистой оболочке желудка и тонкого кишечника заключается в патологическом влиянии различных вирусов и бактерий. В подавляющем большинстве случаев, в качестве возбудителя выступают:
- ротавирусы – в 90% ситуаций являются источником инфекции;
- норовирусы;
- шигеллы;
- кишечная и дизентерийная палочка;
- вибрион холеры;
- сальмонеллы;
- вирус гриппа и брюшного тифа;
- кампилобактерии.
Механизм развития гастроэнтерита
Помимо этого, острый гастроэнтерит у детей и взрослых может быть вызван такими предрасполагающими факторами:
- длительный приём медикаментов, в частности антибактериальных средств, препаратов йода и сульфаниламидов, которые нарушают нормальную микрофлору кишечника;
- нерациональное питание, а именно те случаи, при которых основу меню человека составляют жирные, солёные и острые блюда, копчёности и консервы, кондитерские изделия и продукты с красителями, газированные напитки и крепкий кофе. Из-за присутствия такой причины в терапии недуга не последнее место занимает диета;
- несоблюдение правил личной гигиены или неправильное приготовление пищи;
- употребление в пищу некачественных продуктов, которые приводят к развитию токсикоинфекции. Из-за неправильного хранения ингредиентов, условно-патогенная микрофлора, присутствующая в организме каждого человека, начинает очень быстро увеличивать свою численность. Это приводит к тому, что выделяются энтеротоксины и цитотоксины. Такие вещества, уже через несколько часов, после потребления внутрь, вызывают тяжёлое воспаление оболочки кишечника и желудка;
- пищевые аллергии, которые зачастую формируются ещё на этапе внутриутробного развития плода, в тот период, когда у ребёнка начинает формироваться иммунная система;
- нарушение правил вскармливания или приготовления пищи для младенцев в первые несколько месяцев жизни после появления на свет – именно в это время формируется иммунитет ЖКТ. Наиболее часто аллергия на такие продукты становится источником воспаления. В перечень входит коровье молоко, рыба и яйца, бобовые культуры и злаки;
- неблагоприятные экологические условия;
- генетическая предрасположенность.
Также здоровый человек может заразиться при контакте с инфицированным человеком или носителем инфекции. Нередко вирусы проникают воздушно-капельным путём, а именно при вдыхании.
Классификация
Основное разделение болезни, которое используют специалисты из области гастроэнтерологии, делит воспаление в зависимости от причины формирования. Таким образом, существует:
- бактериальный или вирусный гастроэнтерит;
- алиментарный острый гастроэнтерит – развивается из-за неправильного питания;
- токсический гастроэнтерит – формируется на фоне не только отравления химическими веществами и ядами, содержащимися в грибах, но также употреблением внутрь печени щуки, икры скумбрии, налима, и плодов, у которых есть косточки;
- аллергический острый гастроэнтерит;
- лекарственный гастроэнтерит.
Отдельно стоит выделить такую форму заболевания, как неуточненный острый гастроэнтерит – это означает, что неизвестным остаётся возбудитель или предрасполагающий фактор, повлиявший на развитие воспалительного процесса.
При остром гастроэнтерите также выделяют несколько степеней тяжести протекания:
- лёгкую – симптоматика при этом выражается довольно слабо, отчего состояние человека практически не меняется;
- среднетяжелую – клинические проявления выражаются ярче, нежели при предыдущем варианте течения. Помимо этого, у пациента возникает лёгкая степень обезвоживания, вызванная рвотой и диареей;
- тяжёлую – интенсивно проявляются общие признаки и симптоматика обезвоживания.
Симптоматика
В тех ситуациях, когда у человека развивается острый инфекционный гастроэнтерит, целесообразно упомянуть про инкубационный период – это время с момента проникновения возбудителя до выражения внешних признаков. Время инкубации в этом случае зависит от типа бактерии или вируса, отчего может продолжаться от нескольких часов до недели, однако зачастую составляет трое суток.
При лёгком и среднетяжелом течении симптоматическая картина будет представлена:
- приступами тошноты и рвоты, которые приносят облегчение состояния человека;
- незначительным повышением температуры – до 37.5 градусов;
- вздутием живота;
- появлением характерного урчания;
- повышенным газообразованием;
- болезненными ощущениями с локализацией вверху живота или в области вокруг пупка;
- вялостью и слабостью организма;
- расстройством стула, что выражается в диарее – при этом каловые массы могут иметь примеси слизи, а также изменяются в оттенке – они становятся жёлтыми и оранжевыми, реже зелёными. Позывы к опорожнению кишечника многократные, вплоть до десяти раз в сутки;
- ознобом и потоотделением;
- понижением аппетита.
При тяжёлом протекании болезни наблюдаются не только вышеуказанные симптомы острого гастроэнтерита, но также и признаки обезвоживания, к которым стоит отнести:
- сухость слизистых, кожного покрова и ротовой полости;
- дряблость и вялость кожи;
- резкое снижение АД;
- бредовое состояние и судороги;
- возможные приступы потери сознания;
- нарушение ЧСС;
- возрастание температуры до 40 градусов;
- обложенность языка белым налётом;
- частые позывы к опорожнению кишечника – от пятнадцати раз и более.
Признаки обезвоживания организма
При остром гастроэнтерите вышеуказанные клинические проявления наблюдаются как у взрослых, так и у детей. Стоит отметить, что у ребёнка недуг развивается быстрее и протекает тяжелее.
Диагностика
Диагноз острый гастроэнтерит ставится после того, как гастроэнтеролог ознакомится с результатами лабораторно-инструментальных исследований и самостоятельно проведёт несколько манипуляций, среди которых:
- изучение истории болезни пациента и его близких родственников;
- анализ анамнеза жизни больного – для выявления наиболее характерной причины возникновения воспаления оболочки желудка и тонкого кишечника;
- тщательный физикальный осмотр, направленный на пальпацию передней стенки брюшной полости, измерение температуры и кровяного тонуса, а также изучение состояния кожного покрова;
- детальный опрос пациента – для установления характера выраженности симптоматики, что позволит выяснить степень тяжести протекания недуга.
Лабораторные исследования предполагают осуществление:
- микроскопического изучения каловых масс;
- общеклинического анализа крови;
- бактериального посева фекалий – для выявления вируса или бактерии, ставшей провокатором болезни;
- анализ РНГА – для выявления антител к возбудителю.
Инструментальные диагностические мероприятия включают в себя:
- ЭГДС – для визуализации внутренней поверхности органов ЖКТ;
- УЗИ брюшины;
- рентгенографию с контрастированием;
- КТ и МРТ.
Кроме определения правильного диагноза, требуется дифференциальная диагностика, в ходе которой острый гастроэнтерит отличают от недугов с аналогичной симптоматикой. К ним стоит отнести:
Лечение
В независимости от степени тяжести протекания воспаления пациента помещают в инфекционное отделение и выполняют следующие мероприятия консервативной терапии:
- промывание желудка;
- назначение лекарственных препаратов;
- дезинтоксикационное лечение;
- диетотерапию.
Процедура промывания желудка
Лечение острого гастроэнтерита при помощи медикаментов направлено на приём:
- антибактериальных и противовирусных средств;
- энтеросорбентов и ферментов;
- противорвотных, жаропонижающих, болеутоляющих и других препаратов, направленных на купирование симптоматики;
- средств, для восстановления кишечной микрофлоры;
- пероральный приём или внутривенное введение солевых растворов – для борьбы с обезвоживанием.
Лечить заболевание также необходимо при помощи диеты. В первые сутки после установления правильного диагноза пациентам рекомендуется полностью отказаться от пищи. Во время лечебного голодания разрешено лишь пить воду без газа, некрепкий зелёный чай без сахара и отвар на основе шиповника.
Из рациона полностью исключаются:
- жирные разновидности мяса, птицы и рыбы;
- копчёности и консервы;
- маринады и субпродукты;
- полуфабрикаты и фастфуд;
- жареные, острые и солёные блюда;
- газированные напитки;
- крепкий чёрный чай и кофе;
- спиртное;
- кондитерские изделия и сдоба;
- бобовые культуры и жирная молочная продукция.
Основу меню должны составлять:
- диетические сорта мяса и рыбы;
- каши, сваренные на водной основе;
- кисломолочная продукция с низким процентом жирности;
- отварные овощи и запечённые фрукты;
- блюда, приготовленные на пару;
- подсушенный белый хлеб;
- соки, компоты и кисели.
Все остальные правила питания соответствуют диетическому столу номер четыре, а расширять рацион может только лечащий врач. Сроки соблюдения диеты – примерно один месяц.
Возможные осложнения
Неправильное лечение гастроэнтерита у взрослых и детей может привести к развитию следующих последствий:
- сильное обезвоживание;
- переход воспаления в хроническую форму;
- разнесение инфекции по всему организму, что также носит названия септицемия;
- кровоизлияния в ЖКТ;
- шоковое состояние или коллапс;
- дисбактериоз кишечника.
Профилактика и прогноз
Чтобы не допустить развития болезни необходимо:
- полностью отказаться от вредных привычек;
- правильно и сбалансировано питаться;
- не принимать лекарства дольше указанного лечащим врачом времени;
- соблюдать правила хранения продуктов;
- перед употреблением того или иного продукта проверять его на свежесть и тщательно промывать;
- избегать контакта с пациентами, которым поставлен подобный диагноз;
- несколько раз в год обследоваться у гастроэнтеролога, в особенности это касается тех, кто имеет отягощённую наследственность.
Прогноз при остром гастроэнтерите зачастую благоприятный, однако отсутствие лечения может привести к осложнениям, а некоторые из них чреваты летальным исходом.
Источник: https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/2573-ostryj-gastroenterit-simptomy
Острый гастроэнтерит
Острый гастроэнтерит (лат. Acuti gastroenteritis) – это заболевание, которое поражает слизистую оболочку тонкого кишечника и желудка, иногда в воспалительный процесс вовлекается подслизистая основа данных органов, а также мышечный и серозный слои.
Острый гастроэнтерит – причины (этиология)
Данное заболевание возникает весьма неожиданно и остро.
Острый гастроэнтерит поражает преимущественно детей дошкольного возраста. Причины гастроэнтерита те же, что и острого гастрита (см. Острый гастрит).
Острые гастроэнтериты могут быть инфекционного или вирусного генеза и сопровождаться тяжелой симптоматикой. К таким патологиям относятся холера, брюшной тиф, сальмонеллез, грипп.
Причиной алиментарных гастроэнтеритов становится переедание, употребление острой, раздражающей пищи, большого количества грубых волокон.
Также заболевание может носить аллергический характер или же стать следствием отравления пищевыми продуктами, мышьяком, сулемой, некоторыми ядами.
Развитие заболевания начинается после непосредственного воздействия патологического агента на слизистую тонкого кишечника либо после попадания микроорганизмов или токсинов с током крови в сосуды, расположенные в толще кишечника. Раздражение слизистой происходит в этом случае при выделении веществ в просвет кишки или из-за аутоиммунных процессов. К факторам риска относят холодное питье и переохлаждение организма, авитаминоз, погрешности в диете.
Острый гастроэнтерит – механизм возникновения и развития (патогенез)
Выделяют острые гастроэнтериты:
- инфекционного и вирусного происхождения (с клинической картиной тяжелого гастроэнтерита протекают холера, брюшной тиф, сальмонеллезы, иногда грипп и т. д.);
- алиментарные (обусловленные перееданием с приемом большого количества острой либо слишком грубой пищи, раздражающих слизистую оболочку приправ, крепких алкогольных напитков);
- токсические (при отравлениях соединениями мышьяка, сулемой и другими ядами; отравлениях грибами – бледной поганкой, мухоморами, ложными опятами, другими ядовитыми веществами небактериальной природы, которые могут содержаться в пищевых продуктах – косточковых плодах, некоторых рыбных продуктах – печень налима, щуки, икра скумбрии и т. д.);
- аллергические (при идиосинкразии к некоторым пищевым продуктам – землянике, яйцам, крабам и т. д. или при аллергической реакции на медикаменты – препараты йода, брома, некоторые сульфаниламиды, антибиотики и т. п.).
Патогенез обусловлен либо непосредственным действием патологического начала на слизистую оболочку тонкой кишки, либо его гематогенным заносом (микробы, токсины) в кишечные сосуды, а затем повреждающим действием при выделении слизистой оболочкой в просвет кишечника либо вследствие аутоиммунных механизмов. Предрасполагающими моментами к возникновению острого гастроэнтерита являются холодное питье, общее охлаждение организма, полигиповитаминозы, злоупотребление продуктами, богатыми грубой клетчаткой, и другие факторы.
Острый гастроэнтерит – патологическая анатомия
Изменения локализуются в желудке и тонком кишечнике, реже – в толстой и прямой кишках. Совсем редко в процесс заболевания вовлекаются легкие, сердце, почки, поджелудочная железа, плевра, брюшина, брыжейка, лимфатические узлы, желчный и мочевой пузырь. В детском возрасте поражаются в основном тонкий кишечник и желудок; аппендикс также может быть поражен.
Макроскопические изменения отличаются:
- диффузным утолщением и уплотнением желудочно-кишечной стенки, иногда с участием брыжейки и сальника; могут образоваться разъязвления;
- очаговыми изменениями в виде узелков, полипов, полиповидных разрастаний; полипы часто подвергаются разъязвлению.
- Микроскопически обнаруживаются массивная инфильтрация зрелыми эозинофильными клетками вместе с плазматическими клетками и лимфоцитами, иногда со значительным отеком. Инфильтрация может ограничиться эпителием и подслизистой и вызвать частичную или полную атрофию ворсинок (синдром мальабсорбции).
Иногда она выражена сильнее в мышечном слое, сопровождаясь соединительнотканной пролиферацией, вызывающей склероз и стеноз (привратника, антральной области, кишки), или же в серозной оболочке с последующим развитием асцита с перитонитом или без него. В некоторых случаях инфильтрация охватывает все слои стенки.
Острый гастроэнтерит – симптомы (клиническая картина)
По клинической картине острый гастроэнтерит мало отличается от острого гастрита. Общее состояние в той или иной степени нарушено: повышается температура тела, отсутствует аппетит, появляются рвота, отрыжка, язык обложен, кожные покровы бледные.
Боль в животе, которая вначале локализуется в эпигастральной области, затем распространяется по всему животу. Отмечается урчание, вздутие живота. Стул вначале кашицеобразный, учащенный, затем жидкий, водянистый, в последующие дни иногда появляется слизь.
Необходимо провести бактериологическое исследование испражнений для исключения дизентерии, сальмонеллеза и других кишечных инфекций.
У большинства детей наступает полное и быстрое выздоровление; переход в затяжную форму наблюдается очень редко.
Острый гастроэнтерит – лечение
Лечение острого гастроэнтерита следует начинать с промывания желудка.
Промывание производят до получения чистой воды. Можно промывать желудок путем приема 2-4 стаканов теплой воды или раствора гидрокарбоната натрия с последующим искусственным вызыванием рвоты.
После промывания желудка (если отсутствует упорная рвота и общее состояние удовлетворительное) дают слабительное (10-15 г сульфата магния, растворенные в 50-100 мл воды). Назначают постельный режим на 1-3 дня в зависимости от тяжести общего состояния. Ребенка тепло укрывают, на живот кладут грелку.
Вводят достаточное количество жидкости в виде чая, изотонического раствора хлорида натрия, воды с лимонным, клюквенным соком. При очень упорной рвоте назначают подкожные вливания изотонического раствора хлорида натрия, раствора Рингера, 5% раствора глюкозы.
В ряде случаев необходимо назначить антибактериальную терапию (фталазол, сульгин) и заместительную терапию ферментами (пепсин с хлористоводородной кислотой).
В течение 1-х суток ребенок получает только питье до 1-1,5 л. При этом ему дают охлажденное питье небольшими порциями, но часто.
Вначале предлагают охлажденный чай или кипяченую воду, затем – 5% раствор глюкозы в сочетании с изотоническим раствором хлорида натрия или раствором Рингера в соотношении 1:1. Если больной испытывает жажду, то ее всегда следует утолять. В последующие дни постепенно вводят пищу.
На 2-й день дают чай с сухарями, овощной или мясной бульон, фруктовый кисель, жидкую манную кашу; в последующие дни добавляют мясо в виде суфле или фрикаделей, творог, кефир, картофельное пюре, черствый белый хлеб. В первые дни ребенка кормят небольшими порциями через 3-4 ч.
Через 1-2 дня его переводят на обычную пищу, исключая пряности, жирные блюда, колбасы, острые закуски, консервы, жареное мясо и ограничивая количество сырых фруктов и свежего хлеба.
Острый гастроэнтерит – профилактика
Основным в профилактике гастритов, гастроэнтеритов, как и всех заболеваний пищеварительного тракта, является правильно организованный пищевой режим. Особое внимание должно быть уделено пищевому режиму ребенка при бытовых переменах, которые связаны после 3 лет с пребыванием в детском саду, а после 7 лет – с началом посещения школы.
Прежде всего необходима регулярность в приеме пищи. В зависимости от распорядка дня, часов занятий пища должна быть распределена между завтраком, обедом и ужином.
Во время еды необходимо создать спокойную обстановку, нельзя разрешать чтение во время еды. Необходимо избегать переедания, особенно пищи, богатой клетчаткой.
Нельзя допускать еду всухомятку, а также в промежутках между основными приемами пищи.
Большое значение в профилактике имеет уход за зубами и систематическая санация полости рта, что обеспечивает хорошее пережевывание пищи.
Пищевой режим должен качественно и количественно соответствовать образу жизни ребенка, его индивидуальным особенностям. Следует учитывать аппетит ребенка и его энерготраты при физической нагрузке.
Дегельминтизация имеет большое значение в профилактике заболеваний желудка, особенно у детей, отстающих в физическом развитии, перенесших в прошлом кишечные заболевания, в частности дизентерию.
Правильное лечение острого гастроэнтерита – важное профилактическое мероприятие в предупреждении хронического гастрита и заболеваний пищеварительного тракта у взрослых.
Соблюдение санитарно-гигиенических правил во время приготовления, хранения и выдачи пищи предупреждает возникновение у детей острого гастрита на почве токсикоинфекции. Необходимо проведение строгого санитарного–эпидемиологического надзора за пищевыми предприятиями и их работниками, а также массовое санитарное просвещение по вопросам пищевой гигиены.
Источник: https://dreamsmedic.com/encziklopediya/pediatriya/ostryij-gastroenterit.html