Если пациенту врач диагностировал гастрит, то помимо приема лекарств, ему необходимо соблюдать строгую диету. Она назначается для того, чтобы оказать щадящее воздействие на воспаленный орган и в целях профилактики рецидивов болезни. В связи с этим из рациона питания человека исключаются многие привычные продукты. Но при этом больному следует получать витамины и полезные элементы.
Строгая диета при гастрите — это равновесие между щадящим и полноценным питанием.
Почему при гастрите нужно соблюдать диету?
Медикаментозная терапия не может полностью излечить любые виды гастрита: острый, хронический, с повышенным либо пониженным уровнем кислотности. Все препараты, которые в ассортименте лежат полках аптечных киосков, способны лишь убрать на некоторое время симптомы болезни: боли, спазмы, изжогу.
Без диеты лекарства — это только пустышки, которые не приведут к желаемому результату, будут бесполезной финансовой растратой.
Общие принципы диеты
В период проявления воспалительного процесса в слизистой оболочке желудка важно питаться рационально, чтобы нормализовать пищеварение. Диетическое питание имеет некоторые особенности, которые помогут больному с легкостью справиться с гастритом:
- любой вид гастрита требует употребления полезных веществ в необходимом количестве: по 100 г белков, жиров и 400 г углеводов. Количество употребляемых калорий также важно, оно не должно превышать отметки 3000;
- постарайтесь пить много жидкости, если на то нет противопоказаний (около 2-х литров/день);
- кушайте часто, но в умеренных количествах. Диета при гастрите содержит необходимые для организма витамины и питательные вещества;
- исключите из ежедневного рациона жесткую пищу. Употребляемые продукты должны успокаивать раздраженные стенки желудка. Перед употреблением любые продукты следует дробить, измельчать и хорошо проваривать;
- прием пищи должен быть частым 5-6 раз в сутки;
- блюда не должны быть слишком холодными или слишком горячими;
- запрещено есть перед сном, так как желудку необходимо отдыхать.
Специалисты рекомендуют кушать часто, но понемногу.
Диета при хроническом гастрите
Каждому пациенту гастроэнтеролог её индивидуально назначает.
Он учитывает то,
- как протекает заболевание,
- обращает внимание на выраженность симптомов,
- изучает результаты анализов, уровень кислотности желудка.
Поэтому консультация гастроэнтеролога обязательна. Ни в коем случае не стоит заниматься самолечением.
- Блюда при хроническом гастрите готовят на пару, запекаются, варят или тушат.
- В рационе больного не должно быть острой, жирной, копченой, соленой и жесткой пищи.
- В среднем диету нужно соблюдать 2 месяца.
Однако существуют некоторые правила рационального питания, которые нельзя нарушать до конца жизни:
- не переедать;
- отказаться от употребления спиртного, фаст-фудов, газированных напитков;
- бросить курить.
Чтобы запустить процесс восстановления функций пищеварительных органов, в рационе питания больного должна присутствовать белковая пища, витамины Е и группы В.
Какие продукты рекомендуют при гастрите с нормальной/повышенной кислотностью желудка?
- овощные и мясные блюда в пюреобразном состоянии;
- слизистые супы (например, из овсянки);
- паровые омлеты, яйца всмятку;
- подсушенный пшеничный хлеб;
- некрепкие мясные бульоны;
- фрикадельки, кнели, суфле, тефтели из нежирного мяса;
- некрепкие чаи (зеленый, черный), фруктовые компоты, отвары ягод шиповника;
- галетное печенье;
- нежирные сорта рыбы;
- желе;
- растительные масла, несоленое и нежирное (не более 50%) несоленое сливочное масло;
- крупы: гречневая, манная, рис.
Рекомендуем: Диета при рефлюкс гастрите
Внимательно следует относиться к запрещенным продуктам:
- свежая и сдобная выпечка;
- копченые колбасы;
- грибы;
- маринованные овощи;
- жирные блюда;
- соленая пища;
- мороженое;
- алкогольные и газированные напитки;
- пряности и специи;
- цитрусовые фрукты;
- чеснок, лук;
- уксус.
Чем питаться при гастрите с пониженной кислотностью желудка?
- рыбные и мясные бульоны;
- грибные и овощные отвары;
- свежие овощи, фруктовые соки;
- свежий салат из помидоров;
- свекольники с мелкоизмельченными овощами;
- неострый сыр;
- красная икра;
- запеченные яблоки и груши.
Можно ли употреблять кефир и простоквашу? Всем известно, что кисломолочная продукция содержит бифидобактерии. Эти микроорганизмы благоприятно влияют на процесс переработки пищи. Врачи рекомендуют регулярное употребление кефира в период течения хронической болезни. Такая кефирная диета способна нормализовать все процессы обмена и пищеварения при гастрите. Запрещается употреблять пищевые продукты, в составе которых много растительной клетчатки и животных волокон:
- редис, редька, репа, хрен, горчица;
- виноград;
- жирное мясо, сало;
- копчености;
- консервы;
- свежая выпечка;
- молоко и сливки;
- вяленая рыба;
- каши: гречка и перловка;
- ржаной хлеб;
- халва.
Диета при остром гастрите
В случае острого приступа болезни у пациента и нарушении общего состояния, ему назначается жесткая диета. В первые сутки усиление проявления заболевания больному разрешено пить жидкость в теплом виде: воду, отвар шиповника, чай.
На следующий день больному назначается диета по Певзнеру №1А, которая разрешает употребление вязкого супа, приготовленного на рисе или овсянке. Она способствует уменьшению воспалительного процесса в желудке.
Через некоторое время начинайте кушать продукты и блюда, относящиеся к столу №1Б:
- жидкие каши из риса, гречки, манки;
- измельченное в блендере мясо;
- яйца всмятку, омлет на пару;
- допускается употребление молочной продукции: молоко, творог в виде парового суфле.
- Категорически запрещается употребление: сметаны, кваса, кисломолочных продуктов, газированных напитков и кофе.
Что может произойти, если не соблюдать строгую диету при гастрите?
Несоблюдение правил диетического питания при воспалительном процессе оболочки желудка может привести к неприятным последствиям:
- существует большая вероятность возникновения язв и эрозий;
- нарушается функционирование органов ЖКТ;
- возможно развитие рака.
Не пренебрегайте простыми правилами строгой диеты при гастрите. Только тогда вам и вашему здоровью ничего не будет угрожать.
Источник: https://VseProGastrit.ru/pitanie-pri-gastrite/diety-pri-gastrite/strogaya-dieta-pri-gastrite/
Как правильно питаться и соблюдать диету при гастрите
Гастриты – одна из наиболее распространенных патологий пищеварительного тракта, встречающаяся повсеместно. По статистическим данным, заболеваемость гастритом и дуоденитом в РФ с 1997 г. по 2014 г. выросла на 4%.
Основными причинами развития хронического воспаления считаются бактерия Helicobacter pylori, нарушение выработки соляной кислоты и нерациональное питание.
Острый гастрит развивается под воздействием токсичных, раздражающих слизистую желудка веществ или при пищевых отравлениях.
«А может, не надо?»: так ли необходима диета при гастрите
Как острый, так и хронический гастрит требуют соблюдения щадящей диеты.
Даже при назначении адекватной медикаментозной терапии (без которой в случае обострения не обойтись) желудку нужна помощь для восстановления нормального режима работы.
Полноценная регенерация слизистой невозможна, если на нее продолжают воздействовать повреждающие факторы в виде грубой, острой, слишком горячей или холодной пищи.
Несмотря на то, что в 80% случаев «виновником» воспалительных изменений в желудке является хеликобактер, полное удаление его из организма далеко не всегда приводит к уменьшению симптомов гастрита. Этот факт отражен в научных публикациях и подтверждает важность других лечебных мероприятий: нормализации кислотности, моторики желудка и диетотерапии.
Рекомендации гастроэнтерологов
Диета при остром гастрите и разных формах хронического воспаления (поверхностном, антральном, эрозивном, гипо — и гиперацидном) имеет свои особенности. Тем не менее существуют общие для всех вариантов болезни принципы рационального питания, рекомендованные гастроэнтерологами и диетологами:
- Частые приемы пищи – до 5-6 раз в сутки. Это стабилизирует желудочную секрецию и препятствует перевариванию стенки желудка собственными ферментами.
- Небольшие разовые порции. После еды не должно возникать ощущения переполненности желудка, тяжести. Большой объем пищи затрудняет и замедляет работу органа.
- Отказ от трудноперевариваемой, грубой, слишком жирной пищи. Это овощи с плотной клетчаткой, некоторые мясные, рыбные, молочные продукты, грибы.
- Удаление из рациона пряностей, маринадов, консервов, которые оказывают раздражающее влияние на внутреннюю выстилку пищеварительного тракта.
- Ограниченное употребление соли: до 8 г в сутки, оптимально – 5-6 г. Она слишком активно стимулирует желудочную секрецию.
- Выбор безопасного способа приготовления: на пару, в духовке, в мультиварке. Еду разрешается также тушить или варить. Запрещены жареные, копченые блюда, соленья.
- Измельчение продуктов. Оно в первую очередь необходимо при остром гастрите либо обострении хронического. В дальнейшем достаточно просто хорошо пережевывать пищу.
- Средние показатели температуры употребляемых блюд (15-55°C). Излишне горячая или охлажденная пища дополнительно травмирует слизистую оболочку.
- Ориентация на тип кислотности желудочного содержимого при составлении меню. Ограничение стимуляторов секреции при гиперацидном гастрите и строгое ограничение «тяжелой» пищи при гипоацидном.
- Сбалансированность рациона. Энергетическая ценность пищи снижается только в острой фазе болезни преимущественно за счет углеводов и жиров. Обязательно употребление витаминов, микро- и макроэлементов в достаточном объеме.
Что можно есть?
Возможность употребления многих овощей, фруктов, сыров, других кисломолочных продуктов, чая, кофе во многом зависит от типа воспаления желудка. Обо всех этих особенностях вы можете подробно прочитать на нашем сайте. Здесь же приведем список тех продуктов, которые разрешены при любом варианте гастрита.
- вермишель;
- манная, овсяная, гречневая, рисовая каши;
- нежирная рыба (тилапия, минтай, окунь, макрурус, щука, судак);
- постное мясо (крольчатина, говядина, индейка, телятина, курица);
- говяжий язык;
- некрепкие бульоны;
- растительные масла, сливочное – ограниченно;
- цельное нежирное молоко и обезжиренные кисломолочные продукты;
- яйца в виде омлетов либо сваренные всмятку;
- вегетарианские, кремообразные, крупяные, слизистые супы;
- овощные культуры (бахчевые, картошка, свекла, морковь, брокколи, цветная капуста);
- фрукты (яблоки, груши, хурма, бананы, авокадо, арбуз) и свежевыжатые соки на их основе;
- ягоды (вишня, клубника, виктория);
- несдобная выпечка, подсушенный хлеб;
- десерты (суфле, пастила, зефир, безе, натуральный мармелад);
- некрепкий черный, зеленый чай;
- кисели (фруктово-ягодный, молочный, овсяный).
Опасные продукты при гастрите
Список запрещенных пищевых продуктов для разных форм гастрита тоже несколько отличается. Тем не менее, некоторые из них кушать в любом случае не следует. На них и остановимся:
- кукурузная, пшенная каша (перловая и ячневая – ограниченно);
- рыба с высоким содержанием жиров (угорь, осетровые, палтус, жирная сельдь);
- мясо, содержащее тугоплавкие жиры (баранина, жирная свинина, гусь, утка);
- субпродукты (почки, легкие, печень);
- копчености;
- наваристые бульоны;
- острые жирные сыры;
- заправочные, острые, томатные, кислые супы;
- овощи (бобовые, кукуруза, ограниченно – шпинат, белокочанная капуста);
- грибы;
- маринады;
- пряности;
- орехи;
- фрукты (виноград, гранат);
- ягоды (малина, ежевика, красная смородина);
- сдоба, свежий хлеб;
- десерты (пирожные и торты с кремом, шоколад, мороженое);
- консервированная продукция;
- спиртное;
- крепкий чай;
- кофе;
- какао;
- газированные напитки.
Суточный рацион
Очень важно соблюдать режим питания. Когда прием пищи происходит каждый день примерно в одно и то же время, желудок привыкает вырабатывать соляную кислоту и ферменты в соответствии с этим ритмом. Если же режим нарушается, то выработка сока в пустом желудке приведет к повреждению его стенок, и наоборот: запоздалая секреция помешает перевариванию пищевого комка.
Три приема пищи должны быть наиболее энергоемкими: завтрак, обед и ужин. Между ними нужны небольшие перекусы в виде овощей, фруктов, выпечки. В рационе обязательно должны присутствовать супы. Предпочтительно кушать их в обед.
Есть перед сном не обязательно, но в некоторых ситуациях это способствует улучшению самочувствия. В любом случае поздний ужин должен быть низкокалорийным и максимально легким.
Идеально подходит стакан кисломолочного напитка, киселя, сухарики, фрукты.
Столы по Певзнеру
Классическим вариантом диет при разных болезнях считается система лечебных столов по М. И. Певзнеру, предложенная еще в советское время. И хотя современные гастроэнтерологи и терапевты ее нередко критикуют из-за отсутствия индивидуального подхода к пациенту, но адекватного альтернативного варианта на сегодняшний день все равно нет.
Справка. Более современной считается стандартная система диет с буквенными обозначениями.
В частности, при болезнях желудочно-кишечного тракта применяется диета «П», основанная на принципе термического, химического и механического щажения.
Однако эта система является, по сути, еще более унифицированной, и не учитывает наличие у больного сопутствующих патологий. В лечебных учреждениях такая маркировка практически не используется.
При остром течении гастрита в первые 1-3 дня больной находится на полном голодании. Ему можно только пить негазированную минеральную воду, жидкие кисели. В дальнейшем пациенту назначают стол № 1а со значительным ограничением энергетической ценности, максимально легкими блюдами в измельченном виде.
После стабилизации состояния диету немного расширяют, и рацион становится более калорийным – это стол № 1б. Добавляют мясные блюда, более грубые каши, овощи.
Когда симптомы гастрита сведены к минимуму, то для гиперацидной формы болезни рекомендуют стол № 1, для гипоацидной – стол № 2. Они являются более энергоемкими и сбалансированными.
При хорошей переносимости такой диеты больного плавно переводят на стол №5, а затем на общий – № 15.
Обратите внимание. Длительность каждой из перечисленных диет строго не регламентирована и определяется в зависимости от особенностей течения болезни.
Однако продолжительное (более месяца) соблюдение строгих ограничений (диеты № 1а и № 1б) не приветствуется.
Они низкокалорийные, недостаточно сбалансированные по питательным веществам и не отвечают в полной мере всем потребностям организма.
Семидневное меню
Следуя всем приведенным выше правилам рационального питания при гастрите, и с умом комбинируя разрешенные продукты, можно составить разнообразное меню на всю неделю.
Безусловно, наш пример такого меню рассчитан на стабильное состояние пациента. В остром периоде ограничения несколько строже.
Важно также учитывать форму гастрита при выборе овощей и фруктов и при покупке минеральной воды.
Понедельник
- Завтрак: геркулесовая каша с яблоками и медом; чай с молоком.
- Ланч: манник с банановой начинкой и морковный сок.
- Обед: суп молочный с вермишелью; тилапия в картофельной шубе; компот из сухофруктов (без ягод).
- Полдник: закуска из креветок и авокадо.
- Ужин: рисовая запеканка с куриным филе; пастила; минеральная вода без газа.
- Перед сном: стакан «Снежка».
Вторник
- Завтрак: тыквенная каша с рисом; ромашковый чай.
- Ланч: творожная запеканка с хурмой с фруктовым смузи.
- Обед: овощной суп с фрикадельками; кнели из крольчатины со смешанным гарниром из брокколи и цветной капусты; фруктово-ягодный кисель.
- Полдник: овощной салат с оливковым маслом.
- Ужин: рыбный пирог с зубаткой в духовке; ванильные меренги; чай с мелиссой.
- Перед сном: стакан нежирного молока.
Среда
- Завтрак: манная каша на яблочном отваре; разбавленный чай.
- Ланч: морковное печенье с молочным киселем.
- Обед: рыбный суп со щукой; ежики из курицы с тыквенным пюре; минеральная вода без газа.
- Полдник: запеченная тыква с медом.
- Ужин: булгур с телятиной и овощами; вишневое желе.
- Перед сном: стакан обезжиренного кефира.
Четверг
- Завтрак: гречка с обезжиренным молоком.
- Ланч: гренки с авокадо и напиток из шиповника.
- Обед: уха из минтая с нежирными сливками; куриная грудка в сливочном соусе с картофельным пюре; грушевый компот.
- Полдник: овощной салат с йогуртовой заправкой.
- Ужин: пирог бурек с говяжьим фаршем; зефир; отвар шиповника.
- Перед сном: стакан варенца.
Пятница
- Завтрак: рисовая каша с грушей на молоке; зеленый чай.
- Ланч: яблочные печеные пирожки с некрепким растворимым цикорием.
- Обед: куриный суп-лапша; судак на пару с морковно-свекольными котлетами; ягодный кисель.
- Полдник: салат из сыра и запеченной свеклы.
- Ужин: кальмар, фаршированный овощами; безе без крема; отвар ромашки.
- Перед сном: натуральный обезжиренный йогурт.
- Завтрак: каша из кус-куса с бананом; травяной чай.
- Ланч: паровой омлет с овсяным киселем.
- Обед: тыквенно-морковный крем-суп; бефстроганов с печеной картошкой; яблочный сок.
- Полдник: печеные яблоки с медом.
- Ужин: пирог из несдобного теста с минтаем и рисом; фруктовое желе.
- Перед сном: стакан ряженки.
Воскресенье
- Завтрак: каша из дробленой гречки с манкой; напиток из цикория с молоком.
- Ланч: сырники в мультиварке с тыквенным соком.
- Обед: свекольный суп на курином бульоне; кальмар, тушенный с овощами; компот из сухофруктов (без ягод).
- Полдник: фруктовый салат.
- Ужин: фаршированные «лодочки» из цуккини; ванильное суфле; минеральная вода без газа.
- Перед сном: стакан молочно-бананового коктейля.
«Вкус и пользу совмещай»: полезные рецепты
Приведенные в нашем меню блюда лишь на первый взгляд кажутся сложными. Опишем поэтапное приготовление некоторых из них. Учтите, что вы можете менять начинки в пирогах и комбинировать горячие блюда с любимыми гарнирами по вашему усмотрению. Важно только не отходить от общих рекомендаций гастроэнтерологов.
подборку оригинальных рецептов при гастрите.
Каша из дробленой гречки с манкой
Такую оригинальную кашу можно кушать на завтрак или добавлять в качестве гарнира. Для приготовления используют расщепленную (дробленую) гречневую крупу – продел.
Состав:
- 250 г дробленой гречки;
- 60 г манки;
- 1 яйцо;
- 2 л воды;
- щепотка соли.
Как готовить:
- Перемешиваем в кастрюле гречневый продел с яйцом.
- Засыпаем туда манку, размешиваем.
- Несколько раз промываем кипятком. За это время каша набухнет.
- Заливаем кашу кипятком, чтобы он лишь немного покрывал ее поверхность.
- Варим на слабом огне 5-7 минут.
Пирог бурек с говяжьим фаршем
Это турецкий пирог, рецепт которого мы лишь слегка модифицировали – убрали острые специи и уменьшили количество яиц. Главной «фишкой» блюда считается тончайшее (не более 1 мм) пресное тесто фило (или юфка по-турецки). Его можно приобрести в продуктовом супермаркете либо приготовить самостоятельно из воды, муки и оливкового масла.
Ингредиенты:
- 400 г теста фило;
- 500 г говяжьего фарша;
- 1 луковица;
- 3 ст. л. оливкового масла;
- 3 яйца;
- 5 ст. л. обезжиренного йогурта;
- 125 мл воды;
- соль по вкусу.
Рецепт:
- Мелко режем лук, смешиваем его с фаршем и тушим под крышкой около 15 минут.
- Солим и остужаем фарш.
- Смешиваем 2 яйца с 3 ст. л. йогурта и 3 ст. л. сливочного масла.
- Добавляем воду в будущую заливку и тщательно размешиваем.
- Раскладываем пласт теста, обильно промазываем его пропиткой.
- На край одного пласта «дорожкой» выкладываем часть фарша.
- Закатываем фарш в тесто трубочкой, которую затем складываем «улиткой» и помещаем в круглую форму для запекания.
- Аналогично поступаем с оставшимися ингредиентами, постепенно расширяя нашу «улитку».
- Оставшееся яйцо перемешиваем с 2 ст. л. йогурта и поливаем этим составом пирог.
- Бурек выпекаем 40 минут в разогретой до 200°C духовке.
Любая форма гастрита – заболевание неприятное, требующее серьезного пересмотра образа жизни. Пациенту в данном случае нужно смириться с неизбежными обстоятельствами и строго следовать рекомендациям врача.
Только в этом случае возможно выздоровление и снятие большинства запретов.
А для того, чтобы жизнь не утратила всю свою прелесть, нужно творчески подходить к организации собственного питания и постепенно расширять рацион.
Источник: https://MedBrat.online/zheludok/gastrit/pitanie/dieta.html
Диета при гастрите в стадии обострения
Главная › Гастрит › Диета ›
Гастрит даже после эффективного лечения долго не отступает. Более того: заболевание имеет склонность возвращаться. Рецидивы происходят по причинам, не зависящим от больного. Пищевые полуфабрикаты с красителями, утомление, стресс и даже избыточная порция клетчатки, содержащейся в свежих овощах, – все эти факторы могут вызвать болезненные проявления. Если такое случилось, помните: при гастрите в стадии обострения диета является более действенным методом, чем новые рецепты.
Смысл новой жизни – щадящее питание
Отныне целебной является та пища, которая уберегает слизистую желудка от раздражающих компонентов. В отличие от лекарственного лечения – весьма непродолжительного, диетическую терапию приходится соблюдать годами. Пациент ежедневно должен решать важную задачу: как уберечься от рецидива.
Малейшее нарушение режима может вновь повлечь колики, тяжесть в желудке, кровотечения и тошноту. Врачи советуют: при обострении хронического гастрита необходимо наладить полноценное диетическое питание.
При правильной организации возрастают шансы того, что состояние здоровья войдет в норму без применения лекарств.
Однако при появлении первых признаков ухудшения самочувствия визит к доктору – крайне необходимое мероприятие.
Своевременное обращение к гастроэнтерологу поможет избежать появления более тяжелых симптомов. Степень выраженности патологических проявлений зависит от тяжести заболевания и индивидуальных особенностей больного.
В одном случае ноющая боль продолжается на протяжении дня, в другом – спазматические ощущения появляются во время еды. Интенсивность страданий также бывает различной.
Своевременная диагностика – гарантия выздоровления и отсутствия осложнений.
Симптомы рецидивирующего острого гастрита:
- Ощущение дискомфорта, сменяющееся болью. Проявления локализуются в слева области желудка;
- Признаки интоксикации (отравления);
- Расстройство аппетита;
- Снижение веса без видимых причин;
- Рвотные позывы, сопровождающиеся сухостью в ротовой полости;
- Интенсивное слюноотделение;
- Изжога, метеоризм;
- Задержка стула, диарея;
- При эрозивном гастрите кал становится темным из-за вкраплений крови.
Первоочередные меры
Снизить остроту симптомов и стабилизировать самочувствие при обострении хронического гастрита поможет лечебная диета. Наиболее действенная мера в экстремальной ситуации – отказ от приема твердой пищи.
Важно! Лучшее меню при обострении гастрита в первый день – редкий кисель, жидкая овсянка или манная каша на воде, напиток из шиповника, минеральная вода.
Жидкая обволакивающая питательная масса распределится тонким слоем по воспаленному эпителию желудка. Объем воды в первые сутки должен составлять 2 и более литров.
На второй день рекомендуется дополнить рацион вареными или парными диетическими блюдами без приправ.
Три правила диеты при обострении гастрита
Правило первое. Кушать нужно часто, но помалу. Оптимальная частота питания – 6 раз в день. Маленькие порции дают возможность разгрузить желудок, снизить интенсивность продуцирования пепсина – соляной кислоты, избыток которой разъедает стенки желудка.
Правило второе. Пища мягкой консистенции позволяет снизить механическое воздействие на слизистую желудка. Продукты готовятся на пару, отвариваются или запекаются в фольге: еда должна быть желеобразной без корочек и косточек. Кусочками могут быть нарезаны мягкие мясные или рыбные блюда.
Правило третье. Здоровая пища – пресная пища. Чтобы снизить секреторную функцию, уменьшить химическое воздействие на стенки желудка нужно оставить в рационе теплые блюда (37 оС), отказаться от специй, соли, не перегружать желудок перед сном.
Важно! Из предлагаемых правил следует вывод: чтобы выздороветь, мало соблюдать канон – что можно есть при обострении гастрита. Едва ли не более важным является режим питания условие – как есть.
Принципы лечебного питания
Обострение заболевания может сопровождаться как пониженной, так и повышенной кислотностью. Чтобы стимулировать продуцирование соляной кислоты, в ежедневное меню включают маринованные огурцы, куриные супы. В состав напитков вводят легкий раствор лимонного сока. Из рациона при этом исключают свежий хлеб, сдобную выпечку, цельное молоко.
Если врач диагностировал повышенную кислотность, первым делом нужно защитить слизистую желудка от раздражающего воздействия концентрированного желудочного сока. Чтобы нормализовать секрецию, вечером рекомендуется выпивать 200 мл разбавленного молока или отвара из семян льна.
Не стоит путать лечебное питание с разгрузочными меню для похудения. Рацион диеты при обострении гастрита и панкреатита богат калориями.
Энергетическая емкость блюд суточной нормы для мужчин составляет 2600-2900 кКал, для женщин – 2000-2200 кКал.
Организм должен в достатке получать витамины и микроэлементы: строительство (восстановление) нового эпителиального покрова требует полноценного питания. Открытым остается вопрос: что же можно есть при обостренном гастрите?
Перечень продуктов, рекомендованных гастроэнтерологами
- Мучные продукты – пшеничный, слегка подсохший хлеб, пресные булочки и лепешки. Сдоба запрещена. В качестве начинок можно использовать яйца, веяный творог, отварные крупы, мясной отварной фарш.
- Жидкие блюда – овощные отвары, заправленные вермишелью, рисом. В исключительных случаях разрешены разбавленные куриные, рыбные бульоны.
- Мясные изделия – парные, отварные тефтели, котлетки без соусов. Рекомендуются детские мясные смеси, полуфабрикаты.
- Яйца – отварные всмятку, разрешены запеченные в духовке омлеты.
- Гарниры – каши манные и гречневые, макароны на воде. Изредка больному можно употреблять разбавленное молочное детское питание.
- Кисломолочные и творожные изделия – провеянные, суточного приготовления.
- Жиры. Предпочтительно заправлять блюда растительным маслом. Оптимальный вариант – оливковое. Потребление сливочного масла ограничивается 50 г в день.
- Десерты – яблочные муссы, желе, кисели. Компоты, отвары без кислоты.
- Напитки – травяные отвары, настои шиповника, разбавленный чай, желательно зеленый.
Продукты, от которых приходится отказываться
Из рациона питания при обострении гастрита в первую очередь необходимо исключить пряности, искусственные пищевые добавки, острые маринады, соусы и приправы. Перечень того, что нельзя есть:
- свежий мягкий хлеб, пироги, булочки;
- жиры животного происхождения – мясные подливы, бульоны;
- блюда с консервантами;
- свежие цельные фрукты, овощи;
- соления;
- яйца;
- копчености, жареные, вяленые мясные продукты, сало;
- бобы, фасоль, горох;
- каши – пшеничные, перловые.
Продукты, от употребления которых лучше воздержаться
Наибольшую ошибку пациенты совершают, когда в диету при обострении гастрита
в избытке включают в рацион блюда на молоке, например:
- кефирные свекольники и окрошки;
- пюре на молоке;
- молочные кисели;
- чай с молоком;
- пудинг со сливками;
- чай с молоком;
- сливочное масло и маргарин.
Гастроэнтерологи утверждают: неограниченное потребление молока может вызвать обострение гастрита даже у здорового человека. Еще одна скрытая опасность бездумного увлечения молочной диеты – аллергия. Негативная реакция проявляется у людей, организм которых не переносит молочный белок – лактозу.
Ошибочным также является мнение, что можно кушать овощи и фрукты в больших количествах. Подобные продукты в сыром виде в период обострения категорически запрещены. Включать в рацион перетертую овощную продукцию можно в стадии ремиссии не чаще одного раза в три дня в минимальных количествах. При этом нельзя смешивать разнородные плоды.
Например, огурцы и помидоры можно есть только отдельно друг от друга: эти овощи по-разному стимулируют внутреннюю секрецию желудка. В помидорах содержится большое количество кислоты, в блюда с ними рекомендуется добавлять сахар. Употреблять в пищу пасты и соусы на основе томатов в течение первых пяти дней после возобновления симптомов гастрита желудка не стоит.
Планирование питания
Несмотря на суровые ограничения, ассортимент того, что можно кушать при обострении гастрита, достаточно широк. Чтобы питаться разнообразно и соблюсти режим, врачи рекомендуют составить меню на неделю.
Примерный рацион блюд, входящих в диету при гастрите в стадии обострения
Завтраки и ужины:
- паровые рисовые котлеты,
- нежирный творог, заправленный обезжиренной сметаной,
- пудинг из манки,
- овсяная каша,
- творожная запеканка,
- паровой омлет.
Обеды:
- Супы – картофельные, рисовые, вермишелевые, овсяные, овощные, рыбные, куриные.
- Мясные блюда – отварная говядина, телятина, крольчатина, куриные грудки, ножки на пару. Из продуктов готовят более сложные блюда – паровые котлетки, зразы, фрикадельки, тефтели куриные, говяжьи или рыбные.
- Гарниры: гречневые, рисовые, ячневые каши, макароны, картофель, кабачки. Их можно подавать в виде овощных рагу, пудингов.
Основные блюда желательно дополнять десертами. Диетический эффект усилит ягодный кисель. Благотворно влияют на состояние слизистой желудка слабый зеленый чай, отвар плодов шиповника, травяные настои, ягодные компоты.
Диета при хроническом гастрите продолжается 30–60 дней. Режим необходимо соблюдать всю жизнь. Вывод – питаемся рационально: ведь, по словам древнего мудреца, мы есть то, что едим.
Диета при гастрите в стадии обострения Ссылка на основную публикацию
Источник: https://bolitzheludok.ru/gastrit/dieta/v-stadii-obostreniya.html
Диета при гастрите
Гастрит – это воспаление слизистой желудка. Различают гипо- и гиперацидный гастриты (то есть, с повышенной или с пониженной кислотностью).
В желудке, как известно, вырабатывается соляная кислота, содержание которой и определяет вид гастрита. Ведущую роль в лечении гастрита играет соблюдение диеты.
Основные правила диеты
Основной задачей диеты при гастрите является соблюдение пищевого рациона, обеспечивающего нормальное пищеварение.
Лечебный стол при гастрите (в сутки) должен содержать
- 90-100 гр. белков (причем на 60% животные),
- 90-100 гр. жиров (75% животные)
- 400-420 гр. углеводов.
Общая энергетическая ценность должна составлять 2800-3000 ккал.
Правила питания при гастрите
Режим питания
Во-первых, следует соблюдать режим приема пищи (в одно и то же время). Во-вторых, при гастрите питание должно быть дробным, 4-5 раз в сутки, но в то же время необходимо отказаться от перекусов (они провоцируют «лишнюю» секрецию желудочного сока и снижают его выработку во время завтрака/обеда/ужина, что нарушает процессы обработки и усвоения пищи).
- Категорически следует исключить чтение за едой, просмотр телевизора и «еду на бегу».
- Знание меры
- При гастрите как никогда актуальна поговорка «после приема пищи должно оставаться чувство легкого голода».
- Во-первых, чувство насыщения возникает только через 10-15 минут после еды, а, во-вторых, переполненный желудок плохо справляется со своими функциями, особенно при гастрите.
- Пережевывание пищи
Длительное пережевывание пищи (не менее 25-30 секунд на каждый кусок) способствует более тщательной механической обработке пищи, что облегчает работу больного желудка. Кроме того, голод в таком случае утоляется быстрее (что предупреждает переедание).
Отказ от сложных блюд
Меню при гастрите должно состоять из простых, но разнообразных блюд. Большой набор составляющих в блюдах затрудняет переваривание их в желудке.
Отдых после еды
После каждого приема пищи необходимо в течение 15-20 минут отдохнуть (не обязательно спать). Можно почитать книгу или послушать музыку.
Запрещенные продукты при гастрите
При повышенной кислотности
При гастрите с повышенной продукцией соляной кислоты диета должна быть направлена на уменьшение образования желудочного сока. Поэтому принципы лечебного стола состоят из 3 моментов:
- механического – избегать употребления продуктов с грубоволокнистой клетчаткой (хлеб с отрубями, репа, редис, «старое» мясо);
- химического – запрет на продукты, которые усиливают выработку желудочного сока (алкоголь, кофе, белокочанная капуста, цитрусовые, кислые фрукты и ягоды, крепкие бульоны);
- термического – не употреблять слишком холодную или, напротив, горячую еду (оптимальная температура 50 градусов).
Запрещенные продукты при гиперацидном гастрите:
- свежий, особенно теплый хлеб, выпечка из сдобного и слоеного теста (механическое щажение);
- крупы: перловая, бобовые, пшено, ячневая, кукурузная (грубая клетчатка);
- наваристые мясные и рыбные бульоны, окрошка, борщ, грибные супы (содержат много экстрактивных веществ, которые стимулируют выработку желудочного сока);
- жирные и жилистые сорта любого мяса: утка, курица, свинина, копчености (затрудняется переваривание их в желудке, увеличивают образование соляной кислоты);
- жирная и соленая рыба (провоцируют образование желудочного сока);
- кисломолочные продукты (все виды острых сыров, ограничивается сметана);
- овощи: брюква, редька, редис, щавель, шпинат, консервы из овощей (грубая клетчатка), а также лук и чеснок, особенно в сыром виде (стимулируют желудочные железы в слизистой);
- сладости: кислые фрукты и ягоды, недозрелые фрукты, шоколад, сухофрукты (грубая клетчатка, повышение кислотности);
- пряности: горчица, перец, хрен (стимулируют выработку соляной кислоты);
- газированные напитки, квас, кофе (стимулируют выброс соляной кислоты, усиливают газообразование, вызывают изжогу);
- жареные и вареные вкрутую яйца, животные жиры (кроме сливочного масла).
Гастрит с пониженной кислотностью
Целью диеты при гастрите с пониженной кислотностью является стимуляция (в умеренном количестве) выработки желудочного сока, а также механическое щажение желудка. Пищу следует принимать после начала секреции соляной кислоты, то есть в первую фазу (спровоцировать выброс желудочного сока может реклама или передачи о еде, красивые фотографии пищи, «вкусные» разговоры).
Запрещенные продукты при гипоацидном гастрите:
- свежий хлеб, сдобная выпечка («тяжелая» пища для желудка, затрудняет химическую и механическую обработку);
- ограничение перловой крупы, бобовых, пшена;
- жирное мясо, мясо с фасциями (пленками), консервы, копчености (неполноценная механическая обработка пищи, переизбыток выброса соляной кислоты);
- жирная и соленая рыба;
- овощи и фрукты с грубоволокнистой клетчаткой (белокочанная капуста, репа, редька, огурцы, болгарский перец), грибы;
- ягоды с зернами или толстой кожицей (малина, клубника, красная смородина, крыжовник, инжир);
- острые и соленые сорта сыров, молоко – нейтрализует соляную кислоту;
- сало и жир свиной, говяжий, бараний (не усваиваются из-за низкой выработки соляной кислоты, трудно усвояемые продукты);
- специи и пряности (раздражают слизистую желудка), а также шоколад, виноградный сок, алкоголь;
Разрешенные продукты
- При повышенной кислотности
- Продукты и блюда, которые разрешены и рекомендованы при гастрите с повышенным кислотообразованием, должны нейтрализовать высокое содержание соляной кислоты в желудке, облегчить переваривание в желудке (протертые блюда, жидкие каши, разваренное мясо, рыба и птица).
- Разрешенные продукты при гиперацидном гастрите:
- хлеб «вчерашний» или подсушенный, сухари, сухое печенье (галеты);
- пюре из протертых овощей (морковь, картофель, свекла, цветная капуста), помидоры без кожицы;
- фрукты, не содержащие грубоволокнистую клетчатку (бананы, запеченные яблоки, зрелые груши, сладкие ягоды, а также приготовление из них морсов, компотов, желе, киселей);
- сладкие продукты: молочный крем, зефир, пастила, мед (употребление медовой воды за 1,5-2 часа до приема пищи снижает кислотность в желудке, оказывает заживляющее и иммуностимулирующее действие);
- масло сливочное (натуральное и топленое), растительные масла (содержат витамин Е, который нейтрализует соляную кислоту);
- нежирные сорта мяса и птицы (телятина, говядина без сухожилий и фасций, «белое» куриное мясо);
- молоко, сливки, нежирный творог (антацидное – противоизжоговое действие, обволакивают слизистую желудка, нейтрализуют желудочный сок);
- речная рыба (содержит большое количество ненасыщенных жиров, что нормализует работу пищеварительного тракта) в виде котлет или приготовленная на пару, вареная;
- морепродукты;
- петрушка и укроп, ванилин и корица в небольших количествах для стимуляции аппетита;
- яйца всмятку или омлет на пару (желательно белковый);
- капустный, картофельный, морковный соки (или смесь) – антацидное действие, большое содержание витамина U – противоязвенный фактор;
- отвар шиповника (много витамина С, который обладает заживляющим действием и стимулирует аппетит), некрепкий чай или кофе с молоком, какао, минеральная вода без газа (выведение токсинов).
При пониженной кислотности
Продукты, которые рекомендуется употреблять при гастрите с пониженной кислотностью, должны стимулировать выработку соляной кислоты. Прием пищи должен совпадать с началом выброса желудочного сока.
Разрешенные продукты при гипоацидном гастрите:
- хлеб подсушенный, сухари, выпечка из несдобного теста;
- каши на воде или на разведенном молоке, хорошо проваренные, жидкие, также биточки и котлеты на пару, пудинги, суфле;
- телятина, говядина, курица без кожи;
- обезжиренные мясные и рыбные бульоны, можно с добавлением круп, макаронных изделий, при хорошей переносимости борщ, щи, свекольник с мелкопорубленными овощами;
- картофель, кабачки, тыква, белокочанная (мелкопокрошенная) капуста, цветная капуста (вареные, на пару или в виде пюре, пудингов);
- соки из картофеля, капусты, моркови непосредственно перед едой (стимулируют выброс соляной кислоты);
- медовая вода перед приемом пищи (стимулирует кислотообразование), арбузы, виноград без кожуры, яблоки печеные, компоты и муссы из очень спелых и сладких фруктов и ягод;
- чай с лимоном, некрепкий кофе, какао на разведенном молоке, отвар шиповника;
- растительные масла, сливочное масло;
- кисломолочные продукты, тертый и не острый сыр мелкими ломтиками;
- яйца всмятку или белковый омлет.
Необходимость соблюдения диеты
Ни одно лекарство не способно полностью излечить острый гастрит или привести к стойкой ремиссии при наличии хронического гастрита.
Все рекламируемые препараты, доступные каждому человеку, без рецептов продаются в аптеках. Но они лишь устраняют (временно) неприятные симптомы (изжогу, боль, отрыжку).
Соблюдение диеты при гастрите не только облегчает жизнь больному, но и дисциплинирует человека.
Лечебный стол при гастрите – это полноценная и здоровая пища, это нормализация образа жизни, отказ от вредных привычек и некачественных продуктов.
Кроме того, диета при гастрите помогает нормализовать вес (похудевшим поправиться, а людям с избыточной массой тела похудеть), так как своевременное и полноценное питание не только нормализует работу желудочно-кишечного тракта, но и все обменные процессы, а, следовательно, укрепляет иммунитет.
Последствия несоблюдения диеты
В случае отказа от соблюдения диеты при любом типе гастрита, больной может столкнуться со следующими проблемами:
- витаминная недостаточность;
- заболевания печени, поджелудочной железы, 12-перстной кишки, толстого и тонкого кишечника (как следствие нарушенной работы желудка);
- значительная потеря массы тела (боязнь приема пищи);
- язвенная болезнь и ее последствия: прободение язвы, пенетрация язвы – прорастание в орган, кровотечение;
- формирование атрофического гастрита и преобразование его в рак желудка.
Источник: https://www.diagnos.ru/diet/dieta-gastrit





 Продукты, от употребления которых лучше воздержаться
Продукты, от употребления которых лучше воздержаться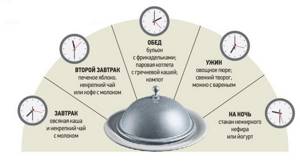 Примерный рацион блюд, входящих в диету при гастрите в стадии обострения
Примерный рацион блюд, входящих в диету при гастрите в стадии обострения






