Просмотров: 5535
Современная медицина обладает огромными диагностическими возможностями. Существуют самые разнообразные способы обследования кишечника. Выбор методики осуществляется исходя из клинической картины заболевания и предположительного диагноза.
Показания к обследованию кишечника
Чаще всего диагностика органов желудочно-кишечного тракта назначается при подозрении на патологии этой системы. К симптомам больного кишечника относят:
Нарушение нормального процесса ЖКТ
- нарушения стула – диарея, запоры, размягчение или затвердевание каловых масс;
- боли в животе и в области анального отверстия;
- неприятный запах из ротовой полости (при отсутствии проблем с зубами, дёснами и миндалинами);
- метеоризм;
- рвота и тошнота;
- отрыжка;
- наличие в каловых массах слизи или крови.
К неспецифическим признакам патологий ЖКТ относятся лихорадка, общая слабость, недомогание. Наличие одного из перечисленных симптомов и сочетание их с интоксикацией дают картину поражения кишечника заболеванием. Для точного установления диагноза и назначения грамотного лечения требуется проведение диагностических процедур.
Регулярное обследование органов ЖКТ должны проходить пациенты, оперировавшиеся ранее по поводу опухоли, локализованной в кишечнике. Скрининговой диагностике подвергаются люди, родственники которых обладают следующими диагнозами:
Скрининговая диагностика кишечника отличный способ обнаружить внутренние патологии
- рак кишечника, локализованный в любом отделе;
- полипоз;
- болезнь Крона;
- язвенный колит.
А также обследование должны проходить люди старше 40 лет. Оно проводится каждый год и затрагивает сигмовидную и прямую кишку. Именно эти отделы поражаются чаще остальных у людей старшего возраста. Своевременная диагностика позволяет свести к минимуму последствия от заболеваний и значительно повышает длительность жизни больных с патологиями.
Существующие методы исследования
На основании жалоб пациента врач переходит к диагностике заболевания. Обследование строится от простого к сложному, поэтому сначала идут простейшие методы исследования, а в конце находятся технически сложные.
Осмотр и пальпация
После опроса пациента и сбора анамнеза врач приступает к осмотру. Эта процедура считается частью диагностики, так как во время её проведения обнаруживаются некоторые признаки патологий органов брюшной полости:
- нарушение тургора кожи (потеря эластичности);
- бледность кожи;
- шелушения;
- изменения языка: гладкий, блестящий и ярко-розовый или обложенный, шершавый и белый или коричневый.
Как проводится пальпация органов ЖКТ у детей
Наличие у пациента перечисленных признаков даёт врачу основание предположить заболевание органов ЖКТ. Для уточнения диагноза необходимо продолжить диагностику, используя метод пальпации. Она бывает поверхностной и глубокой.
При поверхностной пальпации отмечается гипертонус брюшного пресса, болезненность в проекции больного органа или увеличение его в размерах.
Во время обследования пациент лежит на спине, на твёрдой прямой кушетке, руки вытянуты вдоль тела. Человек должен полностью расслабиться.
Врач слегка нажимает на пациента руками, начиная с низа живота слева, продвигаясь далее выше с обеих сторон тела зеркально.
Затем пальпируется средняя часть брюшной полости, начиная снизу и продвигаясь вверх, постепенно смещаясь влево и право от белой линии (прямая, разделяющая мышцы пресса на 2 части). При отсутствии патологий напряжение умеренное, а болезненность и дискомфорт не наблюдаются.
При наличии неприятных ощущений над этой зоной проводится глубокая пальпация. На полном выдохе врач с силой нажимает правой рукой на область болезненности, затем на вдохе отпускает. Процедура повторяется несколько раз. Каждый отдел кишечника пальпируется по-разному, так как все они обладают индивидуальным строением и особенностями.
Рентгенография
Рентгенодиагностика позволяет провести обследование кишечника в динамике, оценить его структуру и функции. В норме этот орган не просматривается на снимке, что обусловлено его строением. При наличии острой кишечной непроходимости на рентгенограмме определяются чаши Клойдбера. Это тёмные участки на снимке, называемые просветлениями (так как чаще всего для диагностики используются негативы). Они обусловлены скоплением газов и жидкости, которые накапливаются в кишечнике.
Во время динамического наблюдения через рентген-аппарат замечают сужение просвета кишечника, на границе которого наблюдается переход от перистальтических сокращений к атонии.
В этом месте находится закупорка кишки инородным телом или сдавление её чем-либо, чаще всего опухолевым образованием. Если такое место не обнаруживается, говорят о парезе кишки, то есть о непроходимости паралитического генеза.
Острая непроходимость кишечника – прямое показание к немедленному оперативному вмешательству.
Колоноскопия
Обследование кишечника с использованием колоноскопа позволяет оценить состояние слизистой, провести биопсию и удалить доброкачественные новообразования. Длина зонда составляет 1,6 метра, что позволяет осмотреть кишку полностью.
Трубка сделана из гибкого и мягкого материала, что снижает травматичность и устраняет неприятные ощущения во время исследования.
На конце шланга располагается видеокамера, позволяющая приближать объекты и рассматривать их максимально подробно.
Колоноскопию применяют при подозрении на:
Колоноскопия кишечника
- наличие доброкачественных новообразований (опухолей, полипов);
- присутствие инородного объекта в кишечнике;
- злокачественное новообразование (проводят взятие биопсии);
- внутреннее кровотечение (возможна его остановка при проведении процедуры);
- болезнь Крона;
- запор;
- язвенный колит;
- снижение массы тела при отсутствии патологий нервной системы;
- частое повышенное газообразование;
- наличие крови или гноя в кале.
Процедура проводится под местной анестезией для снятия неприятных ощущений у пациента. Препарат наносят на сам эндоскоп или вводят инъекционно. Дети до 12 лет проходят процедуру под общим наркозом.
Исследование обладает рядом противопоказаний:
- перитонит;
- сердечно-лёгочная недостаточность;
- инфаркт миокарда;
- колиты с тяжёлым течением;
- перфорация кишки;
- период беременности.
При отсутствии противопоказаний метод считается эффективным и безопасным для диагностики патологий ЖКТ. Сюда же относят обследование капсулой. Оно значительно безопаснее эндоскопического исследования, но выше по стоимости. Капсула проходит кишечник, выдавая картинку через видеокамеру, а затем покидает тело естественным путём.
Ирригоскопия
Как делают ирригоскопию кишечника
Метод основан на исследовании кишечника рентген-аппаратом, но с введением внутрь контрастного вещества (бариевой взвеси). Ирригоскопия требует от пациента тщательной подготовки.
В течение нескольких дней нужно соблюдать особую диету, которая подразумевает отсутствие продуктов, повышающих газообразование.
За два дня до процедуры пациент начинает приём слабительных средств, а накануне проводит очистительные клизмы.
Перед началом проведения ирригоскопии пациент выпивает водный раствор сульфата бария. Он постепенно продвигается по кишечнику, стекая по стенкам и оседая в складках.
По ходу процедуры врач делает несколько снимков, позволяющих оценить стенки каждого отдела кишечника. Наиболее высокой точностью обладает методика двойного контрастирования. В ЖКТ через рот вводится бариевая взвесь, а через анальное отверстие нагнетается воздух. Это позволяет оценить контуры отделов кишечника, их проводимость и функционирование.
При помощи ирригоскопии выявляют:
- язвы;
- свищи;
- опухоли;
- рубцовые изменения;
- дивертикулёз;
- врождённые пороки развития.
При данном исследовании кишечника можно обнаружить язвочки
Данный вид исследования относится к безопасным и безболезненным процедурам. Он назначается при патологических состояниях:
- наличие крови из прямой кишки;
- выделение с калом гноя и слизи;
- боли в области заднего прохода и толстой кишки;
- наличие противопоказаний к колоноскопии;
- длительные диспепсические расстройства;
- подозрение на новообразование в желудочно-кишечном тракте.
Полученные результаты требуют подтверждения с помощью УЗИ.
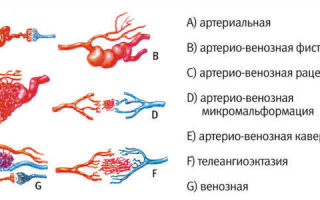
Мезентериальная ангиография
Метод схож по проведению с ирригоскопией. Мезентериальная ангиография проводится при помощи рентген-аппарата и введения контрастного вещества в сосудистое русло. Позволяет оценить кровоснабжение отделов кишечника.
Мезентериальная ангиография проводится при следующих состояниях:
- нарушение сосудистой проходимости;
- мальформация;
- аневризмы;
- опухоли.
Виды сосудистых мальформаций
Методика обладает некоторыми противопоказаниями:
- индивидуальная непереносимость компонентов контрастной взвеси (особенно йода);
- патологии психики;
- заболевания в острой фазе.
Контрастное вещество вводится непосредственно в сосудистое русло и распространяется с током крови.
Радиоизотопное сканирование
Основано на способности некоторых соединений давать излучение, фиксируемое датчиками. Внутрь пациента вводится радиоактивный изотоп, затем на приборах отслеживают его лучи. С помощью радионуклидного исследования оценивается как состояние самого органа, так и его функции.
- Для этого делают снимки или записывают кривую выведение препарата.
- Радионуклидное исследование позволяет определить:
- наличие новообразований;
- работу кишечника.
Этот метод считается инновационным и наиболее перспективным способом диагностики заболеваний. Препараты выводятся из организма за короткий срок, не оставляя следов. Метод обладает малым количеством противопоказаний. К ним относятся только малый возраст и беременность.
УЗИ
Абсолютно безопасный метод динамического наблюдения. Применяется при наличии противопоказаний к остальным способам диагностики, особенно для детей и женщин в период беременности и грудного вскармливания. Лежачим больным или людям старческого возраста предпочтительно проводить именно УЗИ кишечника из-за возможного повреждения стенок кишок при других методах исследования.
Процедура не требует столь тщательной очистки кишечника. Достаточно придерживаться рекомендаций по питанию и принимать прописанные слабительные средства. УЗИ кишечника позволяет определить:
УЗИ органов брюшной полости
- болезнь Крона;
- парез кишечника;
- патологии развития;
- новообразования;
- спайки;
- язвы.
Современные аппараты обладают высокой точностью и способны выдавать цветное изображение органов ЖКТ, облегчающее диагностику заболеваний.
МРТ
Магнитно-резонансная томография считается наиболее точным и современным методом исследования органов ЖКТ. Во время процедуры фиксируется собственное излучение организма ионов водорода. Патологические и физиологические ткани при этом выглядят по-разному.
Магнитно-резонансная томография позволяет послойно просмотреть изменения в стенках кишечника. С помощью неё определяются нарушения функционирования органа, новообразования, язвы, рубцы.
КТ
Компьютерная томография также относится к передовым методикам определения патологий органов ЖКТ. Облучение при этой процедуре превосходит таковое при других методах исследования в несколько раз. Поэтому КТ обладает обширным списком противопоказаний:
- избыточный вес тела более 150 кг;
- острая и хроническая почечная недостаточность;
- металлические конструкции, вшитые в тело;
- малый возраст;
- период беременности и лактации;
- психические нарушения.
Методика обладает высокой точностью, поэтому только на основании компьютерной томографии выставляются диагнозы. Показаниями к проведению КТ считаются:
- воспаление в ЖКТ;
- полипоз;
- новообразования;
- кровотечение.
Обследование занимает значительное количество времени, при этом от пациента требуется полная неподвижность. Поэтому людям с неврологическими нарушениями проводят диагностику в состоянии наркоза и только по исключительным показаниям.
Лапароскопия
Методика относится к малоинвазивным, однако, всё равно считается оперативным вмешательством. Проводится при подозрении на:
- асцит;
- желтуху;
- патологии ЖКТ с нетипичными проявлениями;
- травмы и ранения в живот;
- опухоли.
Поскольку методика относится к инвазивным, существует ряд противопоказаний:
- крайне тяжёлое состояние пациента;
- большое количество спаек в области обследования;
- перитонит;
- грыжа;
- свищи.
Лапароскопия проводится при полном или местном обезболивании в зависимости от состояния пациента.
Какая методика лучше
Выбор способа обследования осуществляется врачом на основании анамнеза, жалоб, данных объективного обследования и индивидуальных противопоказаний.
Применение того или иного метода зависит от предположительной локализации процесса: для исследования сигмовидной кишки применяют один метод, для прямой кишки другой.
Самостоятельное назначение и проведение диагностики способно увеличить лучевую нагрузку на организм, но не дать нужного результата.
Видео: Капсульная эндосокпия
Источник: http://KishechnikTut.ru/protsedury/metody-issledovaniya-kishechnika.html
Методы диагностики заболеваний кишечника
Методы диагностики заболеваний кишечника
Органы желудочно-кишечного тракта довольно часто подвергаются различным заболеваниям.
При этом наметилась стойкая тенденция к увеличению числа патологий кишечника, способных значительно ухудшить качество жизни человека, доставляя ему ощутимый дискомфорт.
Поэтому важна своевременная и достоверная диагностика кишечника. Ведь известно, что раннее выявление заболеваний способствует скорому излечению и значительно уменьшает риск развития осложнений.
Современная медицина обладает достаточным количеством средств, с помощью которых становится возможным выявление различных патологий кишечника как толстого, так и тонкого. Они подразделяются на инвазивные и неинвазивные.
Наиболее достоверными и информативными считаются колоноскопия, ирригоскопия, ультразвуковое исследование. Новейшим методом обследования всех отделов кишечника является капсульная диагностика.
Некоторые признаки заболеваний кишечника можно выявить и с помощью лабораторных методов исследования.
Колоноскопия
Колоноскопия кишечника как диагностика
Колоноскопия широко применяется в проктологической практике. Она представляет собой эндоскопический метод диагностики всего толстого кишечника и начала тонкого. Посредством нее проводится диагностика заболеваний толстого кишечника, и оценивается состояние слизистой органа. Для проведения процедуры используется специальный аппарат — колоноскоп. Колоноскопия позволяет выявить:
- доброкачественные и злокачественные опухоли толстой кишки;
- неспецифический язвенный колит;
- болезнь Крона;
- полипы толстой кишки;
- непроходимость кишечника;
- дивертикулы;
- кровотечения.
Если есть в организме острые инфекционные процессы, то проведение этой процедуры противопоказано, так же как и при перитоните, заболеваниях крови, сердечной и легочной недостаточности. Тяжелые формы ишемического и язвенного колита тоже являются противопоказаниями к проведению колоноскопии.
Для получения достоверных данных необходимо соответствующим образом подготовиться к проведению этой процедуры. Правильная подготовка предполагает соблюдение следующих рекомендаций:
- Соблюдение диеты, предполагающей легкое питание на протяжении 2 дней перед обследованием.
- Полная очистка кишечника от содержимого с помощью специальных лекарственных средств. При регулярном стуле можно обойтись клизмой – перед обследованием и накануне его.
- В день проведения диагностики и накануне принимают в качестве пищи только жидкость, это может быть чай, бульон, вода.
Процедура проводится без применения общей анестезии. Она используется в случае, если пациентом является ребенок до 10 лет. Местное обезболивание показано для лиц с повышенным болевым синдромом. Для обследования пациент должен принять горизонтальное положение. Обследование проводится посредством введения колоноскопа в задний проход.
Ирригоскопия
Ирригоскопия кишечника
Среди методов диагностики патологии кишечника особое место занимает ирригоскопия. Она представляет собой обследование с помощью применения рентгеновского облучения с контрастированием. Этот метод используют преимущественно для обследования толстой кишки.
После введения контрастного вещества в кишечник пациента по мере его заполнения им, производятся обзорные и прицельные снимки органа. В качестве контрастного вещества чаще всего используется сернокислый барий, разведенный с водой.
Процедура безболезненная, и несмотря на свою лучевую нагрузку, безопасная, поскольку такое воздействие весьма незначительное.
Такое исследование показывает расположение кишки, ее диаметр и форму, а также оценивается эластичность и растяжимость кишечной стенки. Ирригоскопия является предпочтительным методом обследования при отсутствии возможности проведения колоноскопии. Она информативна и при признаках онкологического поражения толстой кишки. Кроме того, она проводится, если присутствуют следующие признаки:
- кровотечение из кишечника;
- выделения из кишечника гнойного или слизистого характера;
- болезненные ощущения в заднем проходе и толстой кишке;
- хроническое расстройство стула.
При патологиях сердечной деятельности, таких как тахикардия и сердечная недостаточность, и при некоторых патологиях кишечника (дивертикулы и язвенный колит, перфорация) такая процедура диагностики противопоказана. Женщины в состоянии беременности тоже не могут воспользоваться этой процедурой.
Ультразвуковое исследование
УЗИ является доступным, безболезненным и простым в исполнении методом диагностики кишечника. С помощью ультразвука выявляются патологии толстого и тонкого кишечника. Определенные показатели и параметры, которые необходимо рассмотреть в процессе ультразвуковой диагностики позволяют врачу поставить, опровергнуть или подтвердить тот или иной диагноз. Так, диагностическое значение имеют такие параметры кишечника, как: форма и размер, расположение и строение стенок, размеры отдельных участков органа, наличие аномальных очагов. Посредством такого исследования можно выявить следующие состояния и болезни:
- дивертикулы;
- кисты;
- злокачественные новообразования;
- кишечные кровотечения;
- воспалительные заболевания кишечника;
- инвагинации органа;
- спаечный процесс и непроходимость;
- гематомы на стенках кишки;
- изменения стенок органа.
Перед процедурой УЗИ необходимо провести подготовительные мероприятия, которые состоят в соблюдении диеты и очистке кишечника. За 3 дня до процедуры из рациона исключаются все продукты, провоцирующие повышенное газообразование. Помимо соблюдения диеты, рекомендуется принимать лекарственные препараты – Мезим и Эспумизан.
Капсульное исследование
Капсульное исследование
С помощью капсульной диагностики проводится тщательное обследование тонкого кишечника и толстого. Суть процедуры заключается в том, что пациент проглатывает специальную капсулу со встроенной камерой, проходя по всем отделам органа, она записывает весь свой путь.
Прежде чем ввести внутрь капсулу, на теле пациента устанавливается записывающее устройство. Специальная компьютерная программа обрабатывает полученные с помощью записи капсулой данные. По времени вся процедура занимает около 8 часов.
Это единственный способ, с помощью которого проводится полная диагностика тонкого кишечника.
В результате такого исследования можно обнаружить всевозможные патологии, в том числе опухоли и полипы.
Достоинства этого метода неоспоримы, это: безболезненность, достоверность полученных данных, безопасность. Капсула выводится из организма физиологически естественным путем.
Если по каким-либо причинам она застревает в каком-нибудь отделе кишечника, в течение 2 суток происходит ее саморастворение.
Подобная диагностика рекомендуется к проведению, когда у пациента наблюдаются признаки скрытого кишечного кровотечения, имеются подозрения на наличие в органе опухоли, или присутствуют жалобы на боли в животе неясной этиологии.
Источник: https://prokishechnik.ru/obsledovanie-kishechnika/363-metody-diagnostiki-zabolevaniy-kishki.html
Обследование кишечника
С каждым годом распространенность заболеваний кишечника неуклонно растет. Ранняя диагностика позволяет успешно лечить возникшие патологии и не допустить развития опасных осложнений. В связи с этим многие беспокоятся о том, как проверить кишечник.
На данный момент существует большое количество диагностических методик, позволяющих безболезненно и качественно обследовать все отделы этого органа. Распространенность кишечных патологий объясняется напряженным ритмом жизни современного человека. Стрессовые ситуации, неправильное питание, сидячий образ жизни – все это приводит к нарушениям в работе всего желудочно-кишечного тракта.
О проблемах в работе кишечника могут говорить следующие симптомы: отрыжка, изжога, тошнота, рвота, боли в животе, метеоризм, изменение стула, появление крови и слизи в каловых массах, анемия. Иногда обследование кишечника могут назначить для выявления причины постоянного недомогания, слабости, ухудшения аппетита, а также потери веса на фоне полноценного питания.
Проверка органа начинается с осмотра пациента, проведения пальцевого исследования и аноскопии. Уже на этом этапе у врача может быть достаточно информации для постановки диагноза.
В некоторых случаях потребуется проведение дополнительных исследований, например, ректороманоскопии, колоноскопии и рентгенографии. В этой статье выделим информативные способы обследования кишечника.
Поговорим о методиках, применяемых при различных патологиях.
Лабораторные методы обследования
Если врач заподозрил развитие кишечных патологий, обследование начинается с анализа крови, мочи и кала. Результаты таких исследований подтвердят или опровергнут наличие паталогических процессов в организме.
Важно! Единого метода, позволяющего полностью обследовать кишечник, не существует.
Общее исследование крови назначают при подозрениях на воспалительные и инфекционные процессы, кровотечения, паразитарные поражения, а также онкологию. Забор биологического материала проводится исключительно стерильным инструментарием. У взрослых кровь берется с безымянного пальца руки, а у маленьких детей – с большого пальца стопы.
Капиллярная кровь сдается утром на голодный желудок
Болезни кишечника влияют на изменение показателей крови, а именно:
- эритроциты и гемоглобин. Анемия может указывать на развитие внутреннего кровотечения;
- лимфоциты. Эти клетки отражают уровень активности иммунной системы. При инфекционных и онкологических процессах уровень лимфоцитов может как повышаться (лимфоцитоз), так и снижаться (лимфоцитопения);
- моноциты. Увеличение числа этих клеток указывает на развитие инфекционного поражения;
- эозинофилы. Повышение этого показателя (эозинофилия) чаще всего свидетельствует о глистных инвазиях. Но также это может говорить о присутствии злокачественных новообразований. Снижение количества эозинофилов обычно наблюдается в послеоперационном периоде, а также на начальных стадиях инфекционного процесса;
- скорость оседания эритроцитов (СОЭ). Повышение этого показателя может указывать на воспалительные и инфекционные процессы.
Теперь поговорим о биохимическом исследовании. Для проведения анализа понадобится венозная кровь, которую также берут утром натощак. Биохимическое исследование включает в себя следующие показатели:
- общий белок. Снижение его концентрации может указывать проблемы с функциональной активностью кишечника, в том числе вызванные опухолевыми процессами и кровотечением;
- С-реактивный белок. Это параметр помогает в диагностировании острых инфекционных, онкологических и паразитарных процессах;
- мочевина. При синдроме нарушенного кишечного всасывания наблюдается снижение концентрации мочевины в крови.
Также кровь могут исследовать на онкомаркеры. Суть этого анализа заключается в выявлении продуктов распада раковых клеток. Для этого натощак берется венозная кровь. Присутствие онкомаркеров допускается в организме здорового человека в определенных рамках.
Рассмотрим разновидности онкомаркеров:
- СА – 19 – 9. Повышение этого показателя не всегда указывает на онкологию. Для подтверждения диагноза придется провести ряд дополнительных исследований. Генетическая расовая особенность влияет на наличие этого параметра. Так, у людей кавказской национальности даже при наличии онкологии онкомаркер СА – 19 – 9 отсутствует;
- РЭА. Отсутствует у взрослых людей. Онкомаркер продуцируется клетками ЖКТ плода в гестационный период;
- СА – 242. Высокие показатели этого параметра позволяют на ранних стадиях выявить злокачественные образования толстой и прямой кишки;
- СА — 72 – 4. Назначается для выявления опухолевых поражений толстого кишечника;
- Tu М2-РК. Дает информацию о развитии опухолей, метастазов и возникновении рецидивов.
Еще одним методом исследования является гемотест. Он помогает выявить пищевую непереносимость. С помощью анализа крови можно выявить, какие продукты питания не воспринимаются кишечником. Гемотест помогает наладить процессы пищеварения путем исключения некоторых продуктов питания.
Копрограмма
В каловых массах могут обнаруживаться различные микроорганизмы, частички непереваренной пищи, эпителий, пигменты. С помощью этих показателей врач-лаборант может выявить патологические процессы в отдельных участках кишечника.
Основанием для проведения компрограммы являются заболевания желудка и двенадцатиперстной кишки, поражение толстого и тонкого кишечника, проблемы в работе печени, желчного пузыря, поджелудочной железы, опухолевые и инфекционные процессы, глистные инвазии, контроль проводимого лечения. Исследование не требует специальной подготовки, но пациентам следует помнить некоторые правила
Если вы принимаете препараты, в состав которых входит висмут и железо, их нужно отменить. Запрещено использовать слабительные средства, ректальные свечи, а также делать клизмы. При проведении рентгенографии с красящим веществом копрограмма делается не ранее, чем через семь–десять дней. Объясняется это тем, что барий может изменять свойства кала.
Копрограмма помогает выявить дисбактериоз – изменение количественного и качественного состава микрофлоры
За два дня до анализа придется отказаться от некоторых продуктов, а именно помидоров, пасты, томатного сока, свеклы. Лучше на время исключить из рациона все овощи и фрукты, обладающие красящими свойствами.
За три дня следует прекратить прием антибактериальных средств, а также препаратов, влияющих на моторную функцию кишечника. Основу рациона должны составлять овощи, фрукты, злаковые каши, кисломолочные продукты.
Лучше отказаться от жирного, жареного, острого, копченого, маринованного.
Важно! Женщинам не следует сдавать копрограмму во время менструации!
Перед опорожнением кишечника следует провести туалет внешних половых органов. В емкость с биоматериалом не должна попасть урина. Собранный образец следует доставить в лабораторию как можно раньше. При необходимости хранить каловые массы можно в холодильнике, но не более восьми часов.
Копрограмма включает в себя макроскопическое и микроскопическое исследование кала. Вначале лаборант оценивает внешний вид испражнений, плотность, окрашивание, наличие специфического запаха. Микроскопический анализ позволяет оценить способность кишечника переваривать пищу. Врач может выявить следующие элементы:
- Белок. В норме он не должен присутствовать. Его наличие может указывать на воспалительные процессы. Белок обнаруживают при язве, полипах и онкологических заболеваниях.
- Кровь. Обнаруживается биологическая жидкость при внутренних кровотечениях. Виной тому могут стать опухоли, полипы, язвы, гельминты. Измененная кровь указывает на поражение верхних отделов, неизмененная – нижних, а скрытая характерна для опухолей.
- Стеркобилин. Увеличение этого пигмента говорит о наличии гемолитической анемии. Уменьшение стеркобилина могут указывать на непроходимость желчных протоков.
- Слизь. Выполняет защитную функцию, поэтому ее появление свидетельствует о воспалительных процессах при инфекциях.
- Йодофильная флора появляется при дисбактериозе.
- Детрит. Уменьшение количества этого показателя говорит о нарушениях процессов пищеварения;
- Нейтральные жиры. Повышение их уровня может указывать на нарушение выработки желчного секрета и всасывания в кишечнике.
- Мышечные волокна. Появление этих элементов в неизмененном виде может свидетельствовать о патологиях поджелудочной железы.
- Мыла. Увеличение его количества обычно наблюдается при пищеварительной недостаточности желудка, двенадцатиперстной кишки и тонкого отдела кишечника;
- Лейкоциты. В норме не присутствуют. Их появление указывает на развитие колита.
Также в копрограмме можно выявить и другие элементы, например, жирные кислоты, растительную клетчатку, аммиак, волокна соединительной ткани, патогенные микроорганизмы.
Инструментальные методы диагностики
В данном случае сбор информации о кишечнике проводится с помощью специальных технических устройств. Они помогают определить не только характер и локализацию патологического процесса, но и в некоторых случаях даже произвести забор биологического материала и удалить образования. Больше информации о морфологической диагностике желудка и кишечника можно прочитать в книге Аруина Л.И.
Колоноскопия
Колоноскопия – это метод исследования, который проверяет толстую кишку. Диагностика проводится с помощью длинного гибкого зонда, к которому прикреплена видеокамера.
Во время исследования специалист может видеть кишечник пациента изнутри. Прикрепленная видеокамера позволяет делать фотоснимки и видеозаписи.
Вначале колоноскоп помещают в анальное отверстие и постепенно продвигают зонд глубже по ходу кишечника.
Врачи могут назначить колоноскопию при хронической анемии и резком похудении
Исследование позволяет детально изучить состояние слизистой оболочки, оценить работу органа, в том числе и моторную функцию. Специалист имеет возможность рассмотреть воспалительные процессы и новообразования.
Колоноскопия сочетает в себе не только диагностические, но и лечебные мероприятия. Например, при обнаружении полипа врач может сразу же его удалить.
Также во время исследования можно взять образец биоматериала для гистологического анализа.
Во время колоноскопии врач может остановить кровотечение, рассечь спайки, удалить посторонний предмет, расширить просвет органа. Специалисты рекомендуют проводить обследование толстого кишечника в следующих случаях:
Подготовка к ирригоскопии кишечника
- лицам старше пятидесяти лет колоноскопия рекомендована в профилактических целях;
- наследственная предрасположенность к полипообразованиям;
- диагностированная онкология у ближайших родственников.
Направить на колоноскопию врач может при наличии определенных жалоб пациента, например, появления крови в кале.
Такой симптом может указывать не только на наличие геморроя или анальных трещин, но и более серьезных патологий: опухолей, болезни Крона, неспецифического язвенного колита.
Гной и слизь в испражнениях – это еще один повод для проведения колоноскопии. Болевые ощущения в животе, возникающие после еды, перед актом дефекации, при движениях, наклонах могут быть показателем сбоев в работе кишечника. Постоянные запоры являются предпосылкой для возникновения патологических изменений в работе ЖКТ.
Нарушение стула может быть симптомом уже имеющихся патологий, обнаружить которые возможно при эндоскопическом исследовании. Еще одним поводом для проведения колоноскопии является чередование запоров и диареи. Эти признаки могут присутствовать при синдроме раздраженного кишечника, колите и онкологических патологий.
Важно! Колоноскопия в буквальном смысле позволяет заглянуть в кишечник изнутри.
Процедура проводится в амбулаторных условиях. Для этого оборудован специальный кабинет. Пациент лежит на левом боку, при этом ноги прижаты к животу.
Аноректальная зона обрабатывается антисептическим средством. Для лучшего прохождения зонда по кишечнику начальный отдел смазывают специальным веществом.
Во время процедуры пациенты иногда чувствуют распирание, давление и умеренные болевые ощущения.
Для расправления слизистых складок кишечник заполняется воздухом. В этот момент могут появиться спастические боли и вздутие. Колоноскопия требует проведения специальной подготовки. От сознательного отношения пациента зависит эффективность процедуры. Для удаления каловых масс и участков полупереваренной пищи с кишечных стенок накануне вечером пациент должен пить препарат Фортранс.
Для приготовления лекарственного раствора сухой порошок разводят с кипяченой водой. За три дня до исследования следует исключить из рациона продукты, способствующие усиленному газообразованию:
- белокочанная капуста;
- бобовые;
- цельное молоко;
- жирное и жареное;
- орехи;
- свежая сдоба;
- грибы;
- овощи и фрукты.
От газообразующих продуктов важно отказаться накануне процедуры
Также следует отказаться от употребления кофе, алкоголя и каких-либо напитков, обладающих красящими свойствами. Накануне пациент не должен ужинать, последний прием пищи должен быть не позднее 14.00. Существуют противопоказания к проведению колоноскопии:
- заболевания системы свертывания;
- острые инфекции;
- обострение воспалительных процессов;
- беременность;
- массивные кровотечения;
- перитонит;
- интоксикация;
- высокая температура;
- тяжелые сердечные патологии.
В последнее время все большую популярность набирает виртуальная колоноскопия. Компьютерная томография позволяет воссоздать трехмерное изображение кишечника. Через трубку в прямой кишке нагнетается воздух и проводится сканирование органов брюшной полости. В отличие от классического варианта, визуальная колоноскопия имеет ряд преимуществ:
- нет необходимости в использовании эндоскопических инструментов;
- возможность проведения пациентам с заболеваниями системы свертывания и сердечными патологиями;
- щадящая комфортная процедура;
- нет необходимости в проведении анестезии.
Несмотря на то что колоноскопия является эффективным методом диагностики, провести ее не всегда удается из-за имеющихся противопоказаний. В таких случаях применяются альтернативные методы, например, аноскопию, ректороманоскопию, ирригоскопию, капсульную эндоскопию.
Капсульная эндоскопия
Суть исследования заключается в использовании беспроводной камеры, которую пациент должен проглотить как таблетку. Она делает тысячи снимков, которые передаются на записывающее устройство. Методика позволяет изучить труднодоступные отделы, до которых не получиться добраться с помощью стандартных инструментальных способов.
Капсульная эндоскопия дает полную информацию о состоянии слизистой оболочки и венозной стенке органов ЖКТ. Процедура проводится в крупных центрах, так как для ее проведения используются дорогие импортные приборы.
Капсульная эндоскопия позволяет исследовать тонкий кишечник без колоноскопии
Ректороманоскопия
Процедура позволяет исследовать состояние нижнего участка сигмовидной и прямой кишки. Ректороманоскоп позволяет не просто изучить внутреннее состояние органа, но и провести некоторые процедуры, например, удаление полипов, прижигание новообразований, извлечение инородного тела.
Во время процедуры пациент занимает коленно-локтевую позицию. После пальцевого исследования прямой кишки прибор вводится в анальное отверстие. Процедура занимает не более пяти–десяти минут и в большинстве случаев хорошо переносится пациентами.
Итак, ранняя диагностика кишечника позволяет выявить опасные патологии и успешно с ними справиться. Для оценки состояния кишечного тракта применяются лабораторные и инструментальные методы диагностики. На основании полученных результатов врач проводит дифференциальный анализ и ставит диагноз.
Источник: https://vrbiz.ru/diagnostika/obsledovanie-kishechnika
Методы исследования при заболеваниях кишечника
При заболеваниях кишечника применяются различные диагностические методы исследования.
Расспрос больного
При заболеваниях кишечника основными жалобами являются боль по ходу кишечника и при дефекации, метеоризм, понос, запор и иногда кишечное кровотечение.
Боли
Боли могут носить приступообразный характер (кишечная колика). Обычно такие боли возникают при периодических судорожных сокращениях гладких мышц кишечной стенки, что наблюдается при острых воспалительных процессах в тонкой кишке (энтерит) или толстой кишке (колит).
Боли могут быть обусловлены также растяжением кишечника в результате скопления в нем большого количества газа или непроходимости кишечника. Локализация болей дает приблизительное представление о том, какой орган поражен.
Боли в области пупка встречаются при заболеваниях тонкой кишки, в левой подвздошной области – при заболеваниях сигмовидной кишки, в правой подвздошной области – при заболеваниях слепой кишки и аппендиците.
Боли, возникающие при акте дефекации, наблюдаются при заболеваниях прямой кишки (геморрое, трещине заднего прохода, раке прямой или сигмовидной кишки).
Метеоризм
Метеоризм – избыточное скопление газов в кишечнике, обычный результат усиления процессов гниения, брожения и расслабления тонуса кишечной стенки. Больные жалуются на стеснение и распирание в животе, приступы болей, шумное отхождение газов, особенно мучительное для больных, но способствующее прохождению болей.
Понос (диарея)
Диарея – учащенное выделение жидкого кала, суточная масса которого превышает 200 г. Однако существует ряд состояний, которые необходимо отличать от поноса. При синдроме раздраженной кишки, тиреотоксикозе, проктите и др.
выявляют частый стул, но суточная масса кала нормальная. Недержание кала – это непроизвольная дефекация, обусловленная нарушением функции мышц прямой кишки и тазового дна.
Если понос продолжается не более 14 суток, то он считается острым, если дольше – хроническим.
- Острый понос развивается при кишечной инфекции (Escherichia coli, Clostridium perfrinens, Staphylococcus aureus и др.). Возникнуть острый понос может также при отравлениях, при возобновлении приема пищи после длительного голодания, при приеме некоторых лекарственных средств, например, противоопухолевых при химиотерапии.
- Хронический понос продолжается неделями и месяцами. По патогенезу выделяют воспалительный, осмотический, секреторный, дискинетический и искусственный хронический понос.
- Воспалительный понос обусловлен не только воспалением кишечной стенки, но и снижением всасывания и усилением секреции. Развивается этот понос при неспецифическом язвенном колите, болезни Крона, иногда после облучения малого таза по поводу опухолей женских половых органов и предстательной железы (лучевой энтероколит), нарушении всасывания желчных кислот (при поражении подвздошной кишки). В последние годы хронический понос наблюдается у больных СПИДом.
- Осмотический понос развивается при нарушении всасывания в тонкой кишке плохо переваренных компонентов пищи или лекарственных средств, что приводит к повышению осмотического давления, удерживающего воду в просвете. Выделяется большое количество зловонного жирного кала. У больных наблюдаются похудание и авитаминозы. Осмотический понос развивается при недостаточности экзокринной функции поджелудочной железы, болезни Уиппла, недостаточности лактазы и синдроме короткой кишки. Понос уменьшается при голодании.
- Секреторный понос обусловлен усиленной секрецией воды в кишечник и наиболее часто развивается при гормональных нарушениях (карциноидном синдроме, синдроме Золлингера–Эллисона, множественной эндокринной неоплазии, модулярном раке щитовидной железы и др.); тяжелом энтерите и после резекции или шунтировании дистального отдела подвздошной кишки.
- Дискинетический понос возникает при нарушении моторной функции кишечника у больных с синдромом раздраженной кишки; при неврологических заболеваниях вследствие нарушения вегетативной иннервации кишечника; у больных инсулинзависимым сахарным диабетом, у которых встречается профузный водянистый понос, сочетающийся с недержанием кала.
- Искусственный понос бывает обусловлен приемом слабительных. Чаще всего он встречается у женщин. Характерны водянистый понос, боль в животе, слабость, похудание и отеки. Искусственный понос может быть у больных с психическими заболеваниями.
Запоры
Запор – длительная задержка кала в кишечнике. У большинства людей стул бывает не реже трех раз в неделю.
Но о запоре следует думать в тех случаях, когда при дефекации больные вынуждены сильно тужиться, кал твердый, имеется ощущение переполнения внизу живота и неудовлетворенность актом дефекации.
Запор возникает при нарушении перемещения каловых масс в толстой кишке или из-за расстройств функции прямой кишки и сфинктера заднего прохода.
- Первичное нарушение перистальтики протекает по типу толстокишечной непроходимости, причиной которой могут быть опухоли; стриктуры толстой кишки при ишемическом колите, дивертикулезе или неспецифическом язвенном колите и болезни Крона; инородные тела.
- Спазм сфинктера заднего прохода при геморрое или трещине может тормозить позывы к дефекации.
- Нарушения моторики толстой кишки, дилатация толстой кишки, снижение чувствительности прямой кишки и нарушение дефекации развиваются при повреждении парасимпатических нервов толстой кишки при травмах или заболеваниях пояснично-крестцового отдела позвоночника, при рассеянном склерозе, паркинсонизме и инсульте. Характерны запоры при болезни Гиршпрунга, при которой имеется врожденное отсутствие нейронов межмышечного сплетения в дистальном отделе толстой кишки выше сфинктера заднего прохода, который находится в состоянии постоянного спазма, а проксимальный отрезок толстой кишки расширяется.
- Запоры могут вызывать многие лекарственные средства (антидепрессанты, нейролептики, кодеин, наркотические анальгетики, антациды, содержащие алюминий или кальций, сукральфат, антагонисты кальция).
- Иногда запоры развиваются при гипотиреозе, приводящем к возникновению токсического мегаколона.
- У беременных часто выявляют запоры, обусловленные, вероятно, торможением моторики кишечника повышенным уровнем прогестерона.
- К запорам могут привести тяжелые хронические заболевания, нарушающие физическую активность; снижение клетчатки в пищевом рационе; общая мышечная слабость, а иногда функциональные расстройства ЦНС.
Кровотечение
Может быть высоким, исходящим из тонкой кишки (каловые массы приобретают темный, черный цвет) и из нижних отделов желудочно-кишечного тракта (алая кровь на поверхности каловых масс).
Небольшое количество крови чаще всего связано с геморроем или трещиной и обусловлено травматизацией заднепроходного канала плотными каловыми массами.
Массивное кровотечение может развиться при раке и полипе ободочной кишки, неспецифическом язвенном колите и ишемии кишечника у больных сахарным диабетом и заболеваниями сосудов. У лиц старше 40 лет частой причиной кровотечения является дивертикулез ободочной кишки.
Физикальное исследование
Осмотр больного
Осмотр при заболеваниях кишечника позволяет обнаружить вздутие живота, которое может быть равномерным и неравномерным при вздутии отдельных участков кишечника.
Общее равномерное вздутие зависит от усиленного газообразования в кишечнике и может быть при понижении тонуса гладкой мускулатуры кишечника.
Вздутие отдельных участков развивается при сужении просвета кишки спайками, опухолями и их перегибами и при непроходимости кишечника. При осмотре перианальной непроходимости обращают внимание на наличие опухолей и свищевых ходов.
Пальпация живота
При пальпации живота определяют болезненность и объемные образования. При аускультации исследуют кишечные и сосудистые шумы.
Ректальное исследование
Обязательно проводят ректальное исследование, позволяющее выявить опухолевые образования прямой кишки, патологические образования в области малого таза и прямокишечно-маточного углубления, определить состояние сфинктера заднего прохода, оценить внешний вид каловых масс, остающихся на перчатках, и исследовать на предмет нахождения в них скрытой крови.
Инструментальные методы исследования
Рентгенологическое исследование тонкой кишки
Позволяет определить морфологические и функциональные особенности кишки. Больной принимает контрастную взвесь, состоящую из 100 г сульфата бария и такого же количества воды. Через 2,5 ч начинается поступление взвеси в слепую кишку.
Более ранний и более поздний переход взвеси из тонкой кишки в слепую свидетельствует о нарушении ее моторной функции. Рельеф слизистой оболочки тонкой кишки имеет перистый рисунок. При воспалительных заболеваниях кишечника этот рельеф деформируется.
Иногда по ходу тонкой кишки встречаются ограниченные выпячивания – дивертикулы. Опухоли тонкой кишки не имеют характерных рентгенологических признаков.
Если после приема бария патологические изменения не определяются, проводят специальное исследование – энтероклизму, когда жидкий барий вводят быстро в тонкую кишку через назогастральный зонд. Заполнение и растяжение кишечных петель таким образом позволяет определить транзиторную функцию.
Рентгенологическое исследование толстой кишки может проводиться путем приема бариевой взвеси перорально или введения ее с клизмой (ирригоскопия).
Такое исследование позволяет выявить нарушение моторной функции толстой кишки, дает представление о ее длине, положении, форме, тонусе, гаустрации и позволяет обнаружить изменения в слизистой оболочке размером менее 0,5 см.
Для более четкого контрастирования небольших полипов или новообразований используют воздушное контрастирование: после введения с клизмой бария в кишку инсуффлируют воздух. Слизистая оболочка отделяется от тонкого слоя бария. На этом фоне хорошо контрастируются небольшие образования.
Успешное исследование с помощью бария возможно при правильной подготовке кишечника, которую нельзя считать безопасным мероприятием. Сильнодействующие слабительные средства при обструктивных процессах в толстой и тонкой кишках или активной фазе язвенного колита опасны для жизни больного.
Бариевая клизма может усилить проявления язвенного колита и усугубить явления частичной кишечной непроходимости, выявленной при обзорной рентгеноскопии органов брюшной полости. Ирригоскопия противопоказана больным с желудочно-кишечным кровотечением.
Таким больным целесообразно проведение ангиографии.
Ректороманоскопия
Позволяет непосредственно осмотреть слизистую оболочку прямой и сигмовидной кишок. Ректороманоскоп представляет собой металлическую трубку диаметром 2 см и длиной 35 см, внутри которой имеется металлический обтуратор.
До начала осмотра он закрывает внутреннее отверстие трубки, препятствуя попаданию в ее просвет кала и слизистой оболочки. Наружный конец трубки на время исследования герметически закрывается навинчивающимся диском со стеклянным окном, через которое и производится осмотр.
На наружной поверхности трубки нанесены деления в сантиметрах, позволяющие определить глубину введения инструмента.
При ректороманоскопе имеется длинный стержень с электрической лампочкой на конце. После введения стержня в трубку лампочка освещает внутренность исследуемой кишки.
Нагнетательный баллон позволяет путем вдувания воздуха расправлять спавшуюся кишку. За 1–2 часа до введения ректороманоскопа нижний отдел толстой кишки очищают при помощи клизмы.
В случае поноса больному дают за час до исследования 8–10 капель опия.
При помощи ректороманоскопа можно осмотреть слизистую оболочку прямой и сигмовидной кишок до глубины 35 см. Нормальная слизистая представляется гладкой, влажной, умеренно красной. При остром воспалении она отечна, гиперемирована, мутна и покрыта слизью. Применив этот метод исследования, можно увидеть также кровоизлияния, эрозии, язвы, геморроидальные узлы, трещины заднего прохода.
Ректороманоскопия способствует раннему распознанию раковых опухолей прямой кишки и нижней части сигмовидной. В современных ректороманоскопах имеется специальное приспособления для проведения прицельной биопсии с последующим морфологическим исследованием полученного кусочка слизи.
Сигмоидоскопия
Проводится гибким сигмоидоскопом, дающим возможность осмотреть 40–60 см дистального отдела толстой кишки. Введение сигмоидоскопа менее болезненно, больные при этом испытывают минимальный дискомфорт.
Сигмоидоскопия имеет решающее значение при диагностике небольшого рака прямой и сигмовидной кишки, который не был замечен при ирригоскопии из-за изгиба толстой кишки, в ректосигмовидном отделе и выраженной складчатости ее стенки. Кроме того, 50% всех опухолей толстой кишки локализуются в пределах, достижимых только гибким сигмоидоскопом.
Сигмоидоскопия позволяет выявить ранние изменения слизистой оболочки (ее отек, гиперемию, легкую ранимость при дотрагивании, изъязвления).
Колоноскопия
Позволяет исследовать поверхность всей толстой кишки, от ануса до слепой кишки. Метод колоноскопии используют с целью диагностики (выявление потенциально курабельных опухолей, причин сегментарного сужения кишки, дивертикулеза, болезни Крона и т.д.
) и лечения (удаление аденоматозных полипов). Колоноскопию в 40% случаев проводят при обнаружении во время ирригоскопии патологических сужений кишки, в 40% – по поводу желудочно-кишечных кровотечений.
В остальных случаях колоноскопия выполняется больным с воспалительными кишечными заболеваниями.
Применяют два метода подготовки к колоноскопии. Подготовка по первому методу состоит в том, что обследуемый в течение 2 дней принимает только жидкую пищу, вечером накануне и утром в день исследования – сернокислую магнезию и очистительную клизму с теплой водой.
Второй метод заключается в тщательном промывании толстой кишки невсасывающимся полиэтиленгликоль/электролитным раствором без применения слабительных средств или клизмы. Подготовка занимает всего несколько часов. Перед процедурой больному внутривенно вводят седативные средства: диазепам или феназепам.
Больным с выраженным местным спазмом для релаксации необходимо внутривенное введение холинолитиков и глюкагона.
Колоноскопия осложняется кровотечением и перфорацией у 0,5–1,3% больных, летальность составляет 0,02%. При полипэктомии осложнения развиваются в 1–2%. Противопоказаниями для колоноскопии являются острый инфаркт миокарда и перфорация кишки.
Мезентериальная ангиография
Позволяет диагностировать острую (артериальную эмболию) или хроническую (брюшную жабу) ишемию кишечника и определять локализацию артериолярного блока. Ангиографию применяют для определения объема кровопотери, если скорость кровотечения превышает 0,5 мл/мин.
Радиоизотопное сканирование
Проводят при кровотечениях из толстого или тонкого кишечника. Источник кровотечения выявляют с помощью внутривенного введения собственных эритроцитов, меченых 99mТс.
Место кровотечения определяется по локализации в брюшной полости радиоактивного изотопа. Этот метод проводят вместе с ангиографией или эндоскопией.
Он противопоказан при подозрении на кровотечение из пищевода, желудка или двенадцатиперстной кишки.
Ультразвуковое исследование (УЗИ)
Дешевый и информативный метод при обследовании больных с заболеваниями желчного пузыря, желчных путей, печени, поджелудочной железы; допплер-УЗИ позволяет оценить скорость и направление кровотока в воротной вене.
Компьютерная томография (КТ)
Более точно выявляет объемные образования в нижних отделах живота (инфильтраты при болезни Крона, дивертикулит и др.).
Магнитно-резонансная томография (МРТ)
Дает точную информацию о глубине инвазии рака прямой кишки, метод позволяет получить изображение сосудов, не прибегая к их катетеризации.
Лапароскопия
Используется для диагностики опухолей в брюшной полости и области таза, их операбельности; выявления причин болей в брюшной полости и биопсии печени под визуальным контролем.
Лапароскопию выполняют после детального исследования больного (анализа крови, свертываемости крови, группы крови и совместимости с двумя дозами цельной крови; рентгенологического исследования грудной клетки, почек, мочевого пузыря) в стерильных условиях после внутривенного введения наркотического препарата и/или диазепама.
Проводят местную анестезию 1% раствором лидокаина, делают разрез длиной 5 мм, вводят пневмоперитонеальную иглу и через нее – закись азота. Затем расширяют разрез до 10–15 мм и в брюшную полость проводят канюлю с троакаром, троакар удаляют и через канюлю проводят перитонеоскоп.
Исследуют содержание брюшной полости и при необходимости делают биопсию. После завершения процедуры удаляют закись азота при натуживании больного (прием Вальсальвы), канюлю убирают, разрез зашивают.
Систему для внутривенного вливания оставляют на 24 ч, через 6 и 24 ч проверяют наличие кровотечения или инфицирования.
- Осложнения: кровотечение, бактериальный перитонит, перфорация внутренних органов.
- Абсолютные противопоказания: нарушение свертывания крови, перитонит, обструкция кишечника, нежелание больного.
- Относительные противопоказания: тяжелая патология сердца или легких, большие абдоминальные грыжи, многократные операции на брюшной полости в анамнезе, выраженный асцит.
Источник: http://medicoterapia.ru/kishechnik-diagnostika.html

 Капиллярная кровь сдается утром на голодный желудок
Капиллярная кровь сдается утром на голодный желудок  Копрограмма помогает выявить дисбактериоз – изменение количественного и качественного состава микрофлоры
Копрограмма помогает выявить дисбактериоз – изменение количественного и качественного состава микрофлоры 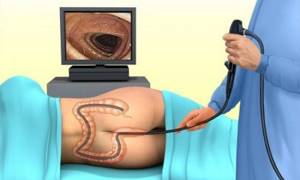 Врачи могут назначить колоноскопию при хронической анемии и резком похудении
Врачи могут назначить колоноскопию при хронической анемии и резком похудении  От газообразующих продуктов важно отказаться накануне процедуры
От газообразующих продуктов важно отказаться накануне процедуры 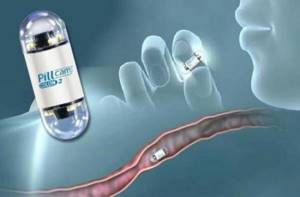 Капсульная эндоскопия позволяет исследовать тонкий кишечник без колоноскопии
Капсульная эндоскопия позволяет исследовать тонкий кишечник без колоноскопии