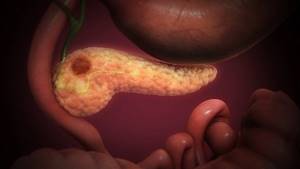
Воспаление поджелудочной железы достаточно распространенное явление. При этом симптомы и методы лечения хронического панкреатита несколько отличаются от тех случаев, когда патология развивается у детей. При хронической форме заболевание протекает волнообразно. Другими словами, периоды обострения сменяются продолжительной ремиссией.
Классификация патологии
Согласно международной классификации МКБ-10 хроническому панкреатиту присвоено значение К86. При этом К86.0 соответствует алкогольной форме болезни, а К86.1 обозначение для остальных типов хронического панкреатита.
По клинической картине хронический панкреатит бывает следующих форм:
- Рецидивирующая форма. Развивается более чем в 50% клинических случаев. Характеризуется волнообразными приступами интенсивной боли. Нередко эта форма болезни сопровождается рвотой и локализуется в области эпигастрия.
- Болевая форма. В этом случае болезнь сопровождает постоянный болевой синдром. Дополнительно у пациента отмечается снижение веса и нарушение стула (диарея, запор).
- Склерозирующая форма. При таком типе хронического панкреатита нарушение пищеварения и всасывания пищи развивается стремительно. У пациента возникают приступы тошноты, рвоты, диарея. Ощущение боли в основном возникает в верхней части живота, при этом ее интенсивность увеличивается после приема пищи.
- Желтушная (псевдоопухолевая) форма. В основном такой тип патологии встречается у мужчин. По статистике частота диагностируемых случаев достигает 10% от всех форм хронического панкреатита. Характеризуется такими симптомами, как боль в области эпигастрия, снижение веса, желтушность кожи и слизистых оболочек, зуд, обесцвеченный кал.
- Бессимптомная (латентная) форма. Является одной из самых опасных и коварных форм заболевания. На протяжении длительного периода времени больной не ощущает и какого дискомфорта. Но в то же самое время патологические процессы в поджелудочной железе идут полным ходом. Яркие клинические проявления возникают внезапно, когда нарушение секреции уже значительно.
Существует 2 клинических стадии хронического панкреатита, которые отличаются между собой выраженностью симптомов и продолжительностью болезни:
- Первая (начальная) стадия. На этом этапе функции поджелудочной железы еще не нарушены, но симптомы болезни в подавляющем количестве случаев уже присутствуют.
- Стадия внешнесекреторной недостаточности. Обычно такие нарушения пищеварения, развиваются спустя 10 лет после начала заболевания.
Причины развития хронического панкреатита
У взрослого здорового человека поджелудочная железа вырабатывает неактивные ферменты, которые поступают в желчные и поджелудочные протоки, а также в двенадцатиперстную кишку. В случаях сбоя преждевременно активированные ферменты не участвуют в пищеварительном процессе и начинают пагубно воздействовать непосредственно на поджелудочную железу.
При длительном течении болезни негативное воздействие только усиливается. Хронический панкреатит у взрослых – это естественный результат непролеченной острой формы патологии. Спровоцировать развитие воспалительного процесса могут следующие негативные факторы:
- злоупотребление алкоголем;
- курение;
- переедание;
- грибковые инфекции;
- воспалительный процесс в двенадцатиперстной кишке;
- частое употребление жирных, соленых, острых и копченых блюд;
- нарушение метаболизма;
- опухоли в области поджелудочной железы;
- патологии желчевыводящих путей;
- заболевания эндокринной системы;
- стресс;
- длительный прием противовоспалительных и мочегонных препаратов;
- травмы поджелудочной железы (в том числе и при проведении хирургического вмешательства);
- регулярный стресс.
В редких случаях развитию хронического панкреатита могут поспособствовать аллергические реакции, наследственная предрасположенность и попадание в организм пестицидов.
Клинические проявления
Клиническую картину хронического панкреатита нередко путают с проявлениями язвы желудка, дискинезией желчевыводящих путей и хроническим холециститом. Поэтому самостоятельная постановка диагноза и самолечение может привести к плачевным последствиям. Так как принимаемые препараты будут только глушить симптомы, а не лечить заболевание.
Основным симптомом панкреатита на начальной стадии (кроме латентной формы) является болевой синдром. В зависимости от формы болезни боль может быть опоясывающей, локализованной в левом подреберье и верхней области живота.
Снимать болезненные ощущения первыми попавшимися под руку анальгетикам,и не имеет смысла, лучше сразу обратиться к врачу, который сможет подобрать необходимы препараты.
Кроме этого, хронический панкреатит у взрослых могут сопровождать следующие симптомы:
- тошнота, рвота;
- метеоризм;
- изжога;
- диарея или запор;
- потеря веса;
- отсутствие аппетита;
- обезвоживание;
- повышенное слюноотделение;
- сухость кожных покровов.
При желтушной форме хронического панкреатита происходит изменение цвета слизистых оболочек, кожного покрова и незначительным увеличением размеров селезенки и печени.
Методы диагностики
Для того чтобы дифференцировать хронический панкреатит от других патологий пищеварительной системы необходимо обратиться к гастроэнтерологу. Диагноз может быть поставлен врачом на основании следующих исследований:
- анализ крови на наличие билирубина и увеличении СОЭ;
- исследование кала для обнаружения непереваренного жира;
- УЗИ диагностика позволяющая определить размер и структуру поджелудочной железы;
- копрограмма позволяет выявить кусочки непереваренной пищи.
Дополнительно пациенту может быть назначена КТ (компьютерная томография) брюшной полости и рентген желчевыводящих путей.
Методы терапии
Лечение хронического панкреатита процесс достаточно длительный. При этом чем больше времени прошло с начала заболевания, тем меньше шансов избавиться от него навсегда. При медикаментозной терапии используют следующие группы препаратов:
- Лекарства для уменьшения активности вырабатываемых ферментов. Например, Омепразол, Контрикал.
- Пищеварительные ферменты (Фестал, Панкреатин, Мезим, Креон).
- Спазмолитики (Но-шпа, Дротаверин, Папаверин).
- Антибактериальные препараты (Ампициллин, Амоксициллин). В определенных случаях их назначают для профилактики развития инфекционных процессов.
В подавляющем большинстве случаев хронический панкреатит у взрослых пациентов сопровождает повышенная кислотность. В кислой среде часть препаратов теряют свою эффективность. Для того чтобы нормализовать кислотность больному прописывают прием минеральной воды без газа. Например, Ессентуки № 4 и 17, Боржоми или Поляна Квасова.
Если хронический панкреатит сопровождает авитаминоз больному дополнительно прописывают витамины группы B, C и ретинол. В тяжелых случаях болезни врачи проводят оперативное вмешательство. Показанием к операции могут быть следующие состояния:
- кровотечения в протоках поджелудочной железы;
- злокачественные новообразования;
- стеноз двенадцатиперстной кишки;
- клинические проявления, не поддающиеся медикаментозной терапии;
- панкреатический асцит.
Длительность, объем и метод проведения операции зависят от характера заболевания и степени поражения поджелудочной железы. Соблюдение всех рекомендаций лечащего врача и своевременное лечение позволят избежать развития серьезных осложнений.
Народная медицина и профилактика
В первую очередь профилактика хронического панкреатита заключается в отказе от вредных привычек и соблюдении определенной диеты. После прохождения курса терапии корректировка питания должна стать образом жизни.
В основе такой диеты лежит дробное питание с исключением жирной, острой и жареной пищи. В основном блюда готовят на пару, отваривают или тушат. В рацион больного хроническим панкреатитом должны входить постное мясо, рыба, некислые фрукты, подсушенный хлеб и каши.
В комплексе с традиционным лечением можно использовать народные методы. Например:
- Отвар семян льна. Для его приготовления необходимо взять 3 ст. л семян, залить стаканом кипящей воды и оставить настоятся на 10—12 часов. Затем отвар процеживают и принимают по 1/3 стакана 3 раза в день.
- Маточное молочко. Его принимают по одной ст. л 3 раза в день.
- Отвар из корней одуванчиков. Необходимо взять 50 гр сырья, измельчить, залить 60 мл кипящей воды и настоять на протяжении двух часов. Далее, отвар процеживают и принимают по половине стакана 3 раза в сутки.
Помните, избавиться от хронического панкреатита при помощи народной медицины невозможно. Получить от нее эффект можно только при комплексном подходе и под полным контролем лечащего врача.
Источник: https://ZhelchiNet.ru/pankreatit/simptomy-i-lechenie-hronicheskogo-pankreatita-u-vzroslyh
Панкреатит
Панкреатит — это название целой группы болезней и симптомов, при которых происходит воспалительный процесс поджелудочной железы.
Если проявляется такой процесс, то ферменты, продуцируемые поджелудочной железой, не попадают в двенадцатиперстную кишку. Следовательно, они начинают активно действовать уже в поджелудочной железе, постепенно разрушая ее.
Таким образом, происходит так называемый процесс самопереваривания. Такая патология чревата последующим поражением других органов, ведь при постепенном разрушении поджелудочной железы происходит выделение токсинов и ферментов.
В свою очередь, они могут оказаться в кровотоке и повредить другие органы. Поэтому острый панкреатит необходимо лечить сразу же после установления диагноза. При таком состоянии лечение проводят в основном в стационаре.
У женщин панкреатит диагностируется чаще, чем у мужчин. Также панкреатиту более подвержены тучные и пожилые люди.
Как развивается панкреатит?
В протоках поджелудочной железы постепенно повышается давление, и ферменты, поступая в ткань железы, стимулируют процесс ее разрушения.
Если панкреатит переходит в более тяжелую форму (в данном случае речь идет о панкреонекрозе), то для патологического процесса характерно омертвление значительной части ткани поджелудочной железы.
Если при развитии такого процесса не производится адекватное лечение, то некроз может позже задеть также жировую клетчатку, которая окружает поджелудочную железу, затронуть ряд других органов, которые располагаются в забрюшинном пространстве.
При попадании активных ферментов поджелудочной железы в брюшную полость у больного развивается панкреатогенный асептический перитонит. При таком состоянии отсутствие лечения приводит к летальному исходу.
Формы панкреатита
Панкреатит принято подразделять на несколько видов. В зависимости от того, какой характер течения недуга наблюдается, панкреатит может быть острым, острым рецидивирующим, хроническим, а также возможно обострение хронического панкреатита.
В свою очередь, острый панкреатит может развиваться в нескольких формах.
При интерстициальном панкреатите возникает острый отек поджелудочной железы; при геморрагическом панкреатите в ткани железы происходит кровоизлияние; при остром панкреонекрозе железа уплотняется, и на ней появляются очаги распада.
Если у больного панкреатит сочетается с острым холециститом, то в данном случае речь идет об остром холецистопанкреатите. Гнойный панкреатит диагностируется, если в железе есть очаги гнойного расплавления. Все эти формы панкреатита постепенно могут переходить из одной в иную.
При остром панкреатите у больного происходят постепенные воспалительные изменения тканей железы, а также появляются очаги некроза. Постепенно такое состояние сменяет фиброз, атрофия либо обызвествление железы.
Однако в некоторых случаях острый панкреатит проявляется исключительно воспалительным процессом с отеками определенного отдела поджелудочной железы. В других случаях имеет место некроз, нагноение и возникновение множественных кровоизлияний в ткани и абсцессов.
При таком развитии острого панкреатита состояние больного является крайне тяжелом и может закончиться летальным исходом, даже если лечение будет адекватным.
Хронический панкреатит – это форма болезни, при которой воспаление прогрессирует медленно, при этом функции поджелудочной железы постепенно нарушаются. В итоге может возникнуть фиброз ткани поджелудочной либо ее обызвествление. При хроническом панкреатите чередуются периоды ремиссий и обострений. Следствием хронического воспалительного процесса тканей поджелудочной железы может в итоге стать ослабленная функция переваривания пищи. У таких больных часто позже развивается сахарный диабет. При хроническом панкреатите воспалительный процесс может развиваться либо в железе в целом, либо в ее отдельных частях.
При хроническом панкреатите также принято различать несколько разных форм заболевания. Если у больного наблюдается бессимптомная форма болезни, то в таком случае его самочувствие остается нормальным длительный период времени.
При болевой форме хронического панкреатита вверху живота постоянно проявляется боль, значительно возрастающая в период обострения. При хроническом рецидивирующем панкреатите боль проявляется только при рецидиве недуга.
Реже всего встречается «псевдоопухолевая» форма болезни, при развитии которой происходит увеличение головки железы, разрастается фиброзная ткань, и размеры железы увеличиваются.
Выделяется также реактивный панкреатит, при котором острый панкреатит сочетается с обострением болезней двенадцатиперстной кишки, желудка, желчного пузыря, печени.
Причины панкреатита
Нормальную работу поджелудочной железы человека иногда нарушает употребление очень острой, жареной, жирной еды. Также развитию панкреатита способствует переедание, хроническое либо острое алкогольное отравление. Стимулировать резкое выделение панкреатического сока может также возбуждение нервно-психического характера.
Следовательно, более высокий риск развития панкреатита есть у тех людей, которые постоянно злоупотребляют спиртным. Также панкреатит чаще развивается у беременных женщин и у молодых мам в послеродовой период.
Залогом предупреждения развития панкреатита является правильный подход к формированию рациона питания.
Следовательно, болезнь часто диагностируется у тех, кто регулярно ест нездоровую пищу: фастфуд, однообразную еду, пищу с высоким содержанием красителей и других химических примесей.
Развитие у больного хронического панкреатита очень часто происходит после перенесенной острой формы недуга. Однако достаточно часто хронический панкреатит развивается и как последствие других болезней: холецистита, язвенной болезни, болезней кишечника, печени и др.
Чаще всего причиной развития панкреатита становится желчекаменная болезнь. Кроме того, панкреатит моет проявиться на фоне сильных отравлений, травм, вирусных болезней, проведения хирургических операций и эндоскопических манипуляций. Иногда хронический панкреатит обостряется вследствие получения слишком больших доз витаминов А и Е.
Симптомы панкреатита
Если у больного развивается острый панкреатит, то его признаки напрямую зависят от того, какая форма и стадия болезни имеет место, а также от некоторых индивидуальных особенностей каждого человека. Наиболее выраженным и постоянным симптомом панкреатита острой формы является сильная боль в животе. Болевые ощущения постоянные, тупые либо режущие. Если заболевание прогрессирует, боль усиливается и даже иногда становится причиной шока. Место локализации боли – правое либо левое подреберье, под ложечкой. Если поражается вся поджелудочная железа, то боль носит опоясывающий характер. Кроме того, симптомами панкреатита острой формы является икота, сухость во рту, отрыжка, тошнота. Человек страдает от частой рвоты, в которой обнаруживается примесь желчи. Однако после рвоты облегчения больной не чувствует. Стул у человека, страдающего острым панкреатитом, кашицеобразный, в нем можно обнаружить части не переваренной пищи. Стул отличается неприятным запахом, пенистый.
Если заболевание прогрессирует, то общее состояние организма больного ухудшается очень быстро. Пульс учащается, температура тела возрастает, снижаются показатели артериального давления. Человека постоянно беспокоит одышка, на языке наблюдается обильный налет, на теле постоянно появляется липкий пот.
Черты лица больного выглядят заостренными, кожа бледнеет и постепенно становится землисто-серой. Во время осмотра врач обнаруживает сильное вздутие живота, кишечник и желудок не сокращаются. В процессе пальпации болезненного живота длительное время не определяется напряжение мышц.
Позже появляются симптомы раздражения брюшины.
У больных острым панкреатитом может со временем развиться ряд серьезных осложнений и со стороны органов брюшной полости, и со стороны органов за пределами брюшины.
Наиболее распространенными осложнениями являются абсцессы и флегмоны сальниковой сумки, перитонит, язвы и эрозии ЖКТ, отек и абсцессы легких, экссудативный плеврит, пневмония.
Очень часто острый панкреатит провоцирует развитие гепатита, также вследствие заболевания повышается содержание в крови сахара, кроме того, сахар обнаруживается и в моче больного.
Симптомы панкреатита хронической формы выражаются болевыми ощущениями под ложечкой в период обострения, болями в левом подреберье, отдающими в лопатку либо в грудную клетку.
В некоторых случаях возможно проявление боли опоясывающего характера, которая варьируется от тупой до очень резкой. Такие ощущения напоминают боль при панкреатите острой формы. После употребления жирной еды больной может страдать от сильной рвоты.
Кроме того, симптомами хронического панкреатита часто становится сильное похудение, сухость во рту, поносы, тошнота. Даже в период, когда обострения болезни не наблюдается, человека может тошнить, он страдает от запоров, тупой боли.
Если в этот период наблюдаются поносы, то это свидетельствует о том, что способности поджелудочной железы переваривать нарушены очень сильно.
Диагностика панкреатита
При подозрении на острый панкреатит проводятся некоторые лабораторные анализы. Это общее исследование крови, анализ мочи, биохимические исследования. Аналогичные анализы проводятся при подозрении на хронический панкреатит. Однако биохимические исследования важно проводить в период обострения заболевания. Проводится также специальное исследование кала.
Лечение панкреатита
Важно, чтобы лечение панкреатита острой формы проводилось обязательно в стационаре под контролем специалиста. Поэтому при подозрении на острый панкреатит больного следует сразу же госпитализировать.
Но до того как человек будет доставлен в больницу, в домашних условиях следует сделать все для того, чтобы избежать болевого шока. Важно не принимать пищи, а врачи скорой помощи в некоторых случаях через зонд извлекают пищу, принятую ранее.
На верхнюю часть живота прикладывается холод для замедления продукции пищеварительных ферментов поджелудочной железой.
Чтобы снять спазм, рекомендуется под язык капнуть 1-2 капли Нитроглицерина либо ввести внутримышечно препарат, снимающий спазмы, например, но-шпу. Врачи скорой помощи обязательно вводят обезболивающее средство.
В стационаре для лечения панкреатита острой формы используются консервативные методы терапии. В частности, в кровоток вводятся разнообразные растворы – солевые растворы, белковые препараты, глюкоза, с помощью которых преодолевается интоксикация и болевой синдром. Также нормализуется кислотно-щелочное равновесие.
Чтобы облегчить боль и снять спазмы, применяются препараты-спазмолитики. А для поддержания нормальной деятельности сердца используют сердечные препараты.
Кроме того, комплексное лечение предусматривает прием витаминов группы В, витамина С, мочегонных препаратов, которые предотвращают отек поджелудочной железы и способствуют выведению продуктов распада.
В обязательном порядке в курс лечения входят препараты, подавляющие выработку ферментов поджелудочной кислоты.
Рекомендуется употребление минеральной воды без газа, а вот пищу больные с острым панкреатитом могут принимать только спустя 4-5 суток после острого начала заболевания.
Изначально рекомендуется принимать простоквашу (по 100 г продукта каждые полчаса), а на следующий день до этого рациона добавляется 200 грамм творога.
В следующие дни лечения пациент должен строго следовать специальной диете, так как правильное питание при панкреатите – важнейший фактор, способствующий излечению.
Если консервативное лечение неэффективно, то необходимо проводить хирургическое вмешательство. Как правило, операция проводится спустя 10-14 суток после того, как начинается острый панкреатит.
Показанием для более быстрого проведения операции являются некоторые осложнения.
Хирургическое вмешательство предполагает удаление части поджелудочной железы, которая подверглась некрозу, и проведение санации брюшной полости.
Если имеет место обострение хронического панкреатита, то лечение проводится по той же схеме, что и терапия острого панкреатита.
Больные хроническим панкреатитом должны постоянно придерживаться диеты, а также регулярно принимать препараты, компенсирующие секреторную недостаточность и ощелачивающие препараты (например, альмагель).
При проявлении боли показаны средства, снимающие спазм — папаверин, атропин, но-шпа, препараты с обезболивающим эффектом. Больным с хроническим панкреатитом следует периодически посещать специальные санатории и проходить там лечение.
Существует много проверенных народных средств, помогающих справиться с заболеванием. Трижды в день перед едой больным хроническим панкреатитом рекомендуется принимать по полстакана овсяного киселя.
Чтоб его приготовить, нужно один стакан предварительно промытого овса залить 1 л воды и настаивать 12 часов. После этого кисель варится 30 минут и настаивается еще 12 часов.
Перед употреблением его нужно разбавить водой до первоначального объема и процедить.
Полезно утром принимать смесь свежевыжатого сока картофеля и моркови: натощак нужно выпить 200 г такой смеси. Курс лечения продолжается неделю, после чего следует недельный перерыв.
Доктора
Лекарства
Диета, питание при панкреатите
Во время ремиссии такая диета становится уже более калорийной: дневной рацион содержит около 2500 килокалорий. При этом питание максимально полноценное, ведь соблюдение такой диеты продолжается много лет.
В день больной должен употребить не менее 120 граммов белка. При этом лучше отказаться от легкоусвояемых углеводов, которые содержатся в меде, сахаре, сладостях. Важно ограничить количество жира. Категорически запрещено употреблять ту пищу, которая раздражает слизистую оболочку. Нельзя есть жаренное: больные панкреатитом включают в рацион исключительно запеченные, вареные, тушеные блюда.
Так, больным, соблюдающим диету при панкреатите, можно включить в рацион следующие блюда и продукты: пшеничный хлеб вчерашней выпечки либо сухарики, вегетарианские супы со сметаной, нежирное мясо и рыбу, омлет, творог, кефир, разнообразные каши, сливочное и растительное масло, овощи с низким содержанием клетчатки, яблоки некислые, соки из фруктов и ягод без сахара. В то же время нельзя есть жирного мяса, крепких бульонов, колбасных изделий, консервов, жареных блюд, бобовых, копченостей. Запрещается кофе, шоколад, алкоголь, газированные напитки. Еда всегда должна быть немного подогретой, но не горячей. Оптимальный режим питания – 5-6 раз в день.
Профилактика панкреатита
Чтобы не допустить развития этого недуга, крайне важно питаться рационально и регулярно. Не следует употреблять спиртное, особенно если алкоголь при этом сочетается с жирной едой.
Более часто панкреатит развивается у людей, хронически употребляющих алкоголь, однако болезнь может проявиться и после однократного обильного принятия спиртного.
Важно бросить курить, вовремя лечить все болезни ЖКТ, способствующие развитию панкреатита, следить за состоянием желчного пузыря.
Список источников
- Маев В.И., Казюлин А.Н., Кучерявый Ю.А. Хронический панкреатит. М.: Москва, 2005;
- Губергриц Н.Б., Христич Т.Н. Клиническая панкреатология. Донецк: ООО «Лебедь», 2000;
- Краткое руководство по гастроэнтерологии / под. ред. Ивашкина В.Т., Комарова Ф.И., Рапопорта С.И. М.: М-Вести, 2001;
- Маев И.В., Кучерявый Ю.А. Болезни поджелудочной железы. М. : ГЭОТАР-Медиа 2009;
- Лысенко М.В., Девятов А.С., Урсов С.В. Острый панкреатит: дифференцированная лечебно-диагностическая тактика. — М.: Литтерра, 2010.
Источник: https://medside.ru/pankreatit
Причины, диагностика и лечение хронического панкреатита
К одним из опаснейших воспалений поджелудочной железы относится хронический панкреатит. Хронический панкреатит имеет много симптомов и обязательно нуждается в лечении, во избежание необратимых трансформаций органа.
Что это такое
Он относится к прогрессирующим деструктивно-воспалительным заболеваниям, поражающим поджелудочную железу, и приводящим к сбоям ее внутри- и внешнесекреторных функций. На долю этого вида панкреатита приходится около 5-10 % всех заболеваний пищеварительных органов.
Мужчинам диагноз «хронический панкреатит» ставится чаще, чем женщинам. В настоящее время панкреатит становится все более «молодым», у женщин пик хронического панкреатита приходится на 35 лет, также встречается он и у детей.
Отмечается повышение риска появления злокачественных новообразований в поджелудочной на фоне хронического панкреатита. Часто отмечается прямая связь хронических панкреатитов с ростом заболеваемости сахарным диабетом.
Течение хронического панкреатита волнообразное, фазы обострений сменяются временной ремиссией. Несмотря на медленное протекание, в поджелудочной железе идут необратимые изменения. В железе происходят сбои в системе кровообращения, разрастаются соединительные ткани, формируются рубцы.
В итоге происходит нарушение пищеварения, панкреатит может маскироваться под прочие патологии органов ЖКТ – холецистит, язвенную болезнь.
Причины развития хронического панкреатита
Как и в случае с острым панкреатитом, формирование хронического процесса происходит в результате приема алкоголя и наличия желчекаменной болезни.
Прочие факторы, способствующие развитию хронической формы панкреатита:
- стойкое повышение в крови уровня ионов кальция;
- муковисцидоз;
- некоторые виды лекарственных препаратов;
- идиопатический панкреатит (панкреатит неясной этиологии);
- аутоиммунный, генетически обусловленный панкреатит.
Активные ткани железы синтезируют ферменты, которые при нормальном пищеварительном процессе должны проникать в двенадцатиперстную кишку. При нарушении этого процесса развивается панкреатит. Его формированию способствуют нерегулярное питание, прием спиртосодержащих напитков и жирной пищи, которые нарушают синтез соков поджелудочной, истощают ее.
Хроническую форму панкреатита также могут вызвать такие причины:
- кислотозависимые патологии пищеварительного органа и 12-ти перстной кишки;
- хронические болезни печени и желчного пузыря;
- глистные инвазии;
- последствия тупой травмы живота;
- курение;
- инфекции;
- функциональные сбои сфинктера Одди и фатерова соска;
- стрессы.
Тесно связаны сахарный диабет и хронический панкреатит: диабет способен быть причиной воспаления в поджелудочной железе и наоборот.
Классификация патологии
Хроническое течение панкреатита классифицируют по:
- происхождению:
- первичный (токсический, алкогольный и прочие);
- вторичный (билиарный и прочие.);
- клиническим проявлениям:
- болевой (постоянный и рецидивирующий);
- сочетанный (наблюдается несколько клинических симптомов);
- псевдотуморозный (холестатический, с частичной дуоденальной непроходимостью, с портальной гипертензией);
- латентный (симптоматика невыраженная).
- по морфологической картине:
- воспалительный (инфильтративно-фиброзный);
- обструктивный;
- кальцифицирующий;
- индуративный (фиброзно-склеротический).
- по функциональной картине:
- гипоферментный;
- гиперферментный.
- по характеру функциональных нарушений:
- гипосекреторный;
- гиперсекреторный;
- дуктулярный;
- гипоинсулинизм;
- гиперинсулинизм;
- обтурационный.
Длительное время применялась Марсельско-Римская классификация:
- Обструктивный.
- Кальцифицирующий (хронический калькулезный).
- Паренхиматозно-фиброзный.
Основные формы хронического панкреатита по Хазанову:
- Паренхиматозная (рецидивирующая). Данная форма встречается чаще всего, – у половины больных. Приступы бывают несколько раз в год, но симптомы выражены не так явно, как при отечной форме.
- Интерстициальная (отечная). Форма похожа на острую. Симптомы: боль острого характера, тошнота, рвота.
- Фиброзно-склеротическая (индуративная). Наблюдается у 15% пациентов. Выраженный постоянный болевой синдром, но общий уровень амилазы не высок. Течение — прогрессирующее, осложнения встречаются в половине случаев данной формы панкреатита.
- Гиперпластический, или псевдотуморозный (псевдоопухолевый). Этой формой панкреатита страдают около 5% больных.
- Кистозный. Его отличают большая болезненность и интоксикация в фазу обострения.
По течению болезни хронический тип делят на:
- Легкий. Приступы — несколько раз в год, боль снимается спазмолитиками и анальгетиками. Работа железы не нарушена.
- Средний. Рецидивы — несколько раз в год, стойкий болевой синдром, с повышенной ферментацией. Нарушены внутренняя и внешняя секреция железы.
- Тяжелый. Частые приступы с усиливающимися болями. Наблюдаются панкреатическая диарея и панкреатогенный диабет.
Понятие «реактивный панкреатит» в классификации не выделено. Под этим названием объединяют ответные реакции поджелудочной на провоцирующие факторы.
Симптомы
Симптомы панкреатита часто остаются без внимания, и лечение панкреатита у взрослых откладывается до первого серьезного приступа. По совокупности симптомов виден хронический панкреатит:
- Отрыжка, метеоризм.
- Тошнота, рвота.
- Неустойчивость стула – чередуется понос с запором.
- Отсутствие аппетита.
- Похудение.
- Повышенное слюноотделение.
- Обложенный язык.
Боли могут возникать в зависимости от места поражения органа, они могут быть очень сильными и умеренно ноющими.
Болевые симптомы
Они характеризуют фазу обострения. Боли колющего характера постоянные или рецидивирующие. Локализоваться способны по всему животу либо в области эпигастрия. Иррадиируют боли в поясницу, лопатку, низ живота. Отличительным является их опоясывающий характер. Симптом способен усилиться после употребления обильной пищи или жирных блюд, но может и не быть связан с приемом пищи.
Диспепсические нарушения
При хроническом панкреатите на передний план выходит метеоризм и рвота. Во время фазы обострения рвота появляется перед появлением болей или на пике болевого синдрома. Отличительной особенностью рвотного синдрома считается отсутствие облегчения.
Наличествующие метеоризм, горькая отрыжка – связаны с трудностями пищеварения, к таким же симптомам относят жидкий стул с повышенным содержанием в нем жиров.
Общесоматические симптомы
К общесоматическим симптомам можно отнести:
- общую слабость;
- вялость;
- рост температуры до 39°- 40° С;
- усталость;
- при билиарнозависимом панкреатите возможно пожелтение склер, слизистых и кожных покровов.
Осложнения
Ранними осложнениями считаются:
- обтурационная желтуха (из-за сбоя в процессе оттока желчи),
- внутренние кровотечения по причине прободения или изъязвления полых органов ЖКТ,
- портальная гипертензия,
- инфекции и их осложнения.
Осложнения системного характера:
- энцефалопатии,
- мультиорганные патологии,
- функциональная недостаточность почечной, легочной, печеночной систем и органов,
- ДВС-синдром.
С развитием панкреатита могут развиться: кровотечения пищевода, сахарный диабет, истощение, злокачественные новообразования поджелудочной.
Диагностика
Для дифференциальной диагностики нужны пробы на активность поджелудочных ферментов в крови. Радиоиммунный анализ указывает рост деятельности эластазы и трипсина. Копрограмма помогает определить излишек жиров, это дает возможность предположить ферментную недостаточность.
Для подтверждения диагноза врач анализирует симптомы, проводит физикальный осмотр, после чего направляет на проведение исследований:
- общий анализ крови, который подтверждает наличие воспаления.
- биохимический анализ крови. Главным признаком обострения считается увеличение уровня амилазы в крови в пять раз.
- биохимический анализ мочи нужен для оценивания уровня амилазы (диастазы).
- УЗИ помогает увидеть визуально трансформации не только поджелудочной железы, но и прочих органов брюшной полости.
При постановке вопроса о необходимости проведения хирургического вмешательства, назначается проведение МРТ, МСКТ или лапароскопии. Данные типы обследований дают возможность узнать о степени деструктивного процесса.
Лечение
Терапия панкреатита происходит консервативным путем или хирургическим, — это зависит от тяжести протекания панкреатита и от присутствия осложнений.
Консервативная терапия
Обострение хронического панкреатита лечат так же, как и острый панкреатит, – проводят симптоматическую терапию, обезболивание, дезинтоксикацию, снимают воспаление, восстанавливают пищеварительную функцию.
Для алкогольного панкреатита обязателен отказ от употребления алкоголя, что сразу приводит к облегчению симптоматики.
В зависимости от фазы панкреатита (ремиссия или рецидив), будет назначаться лечение. Медикаментозное лечение проводится консервативным или хирургическим путем.
В лечении панкреатита также необходима диета. После консультации с врачом можно присовокупить к классическому лечению терапию в домашних условиях народными средствами.
Для этого подойдут травы – ромашка, календула, бессмертник, крифея амурская.
Схема лечения патологии хронического панкреатита в стадии обострения выглядит примерно так:
- Обезболивание. Назначают анальгетики и спазмолитики – «Баралгин», «Папаверин», «Анальгин». Хороший эффект оказывают внутривенные уколы.
- Дезинтоксикация. Для чего применяют инфузиционные растворы – физраствор, растворы глюкозы, «Гепарин», «Реосорбилакт».
- Ингибиторы протонной помпы «Омез», «Омепразол», H2-блокаторы гистаминовых рецепторов «Ранитидин», «Фамотидин», ингибиторы протеаз – «Гордокс», «Контрикал».
- Алюминий содержащие препараты, которые нейтрализуют соляную кислоту – «Альмагель», «Алюмаг», «Маалокс». Они способствуют снятию боли.
- Ферментные препараты — таблетки «Панкреатин», «Креон», «Панзинорм».
- Антибиотики. Применяют — «Амоксиклав», «Ампициллин».
- Прием витаминов. Чаще витамины группы B, витамины C, A, E, D, K, PP.
При лечении нельзя опираться на отзывы людей, надо принимать во внимание, что лечение непроверенными средствами и без назначения врача может оказаться неэффективным или опасным для здоровья.
В фазе обострения
В первые дни обострения рекомендуется полный голод, позже — щадящая диета и медикаментозное лечение.
Для лечения боли применяют анальгетики. Средства первой линии – противовоспалительные нестероидные препараты. В тяжелых случаях применяют наркотические анальгетики и блокаду нервных стволов. При болевом синдроме, который вызван закупоркой протока камнем, назначают спазмолитики.
В терапию добавляют глюкокортикостероиды и антигистаминные препараты, для подавления иммунного ответа организма, что ведет к снижению аутоагрессии против собственных клеток поджелудочной железы.
В фазе ремиссии
Пациенту надо соблюдать основные принципы диеты. Медикаментозная схема лечения в данной фазе не проводится. Диета становится образом жизни для пациента.
В меню включено много белковой пищи, а жирные, жареные, острые блюда исключаются, из-за того, что их потребление повышает нагрузку на поджелудочную.
Также убирают из рациона газированные и спиртные напитки, квас, крепкий кофе. Больной должен полностью отказаться от курения.
Во время завтрака нужно съесть большую часть углеводных продуктов – молочные каши, картофельное пюре с отварным мясом.
На второй завтрак подойдут запеканки, овощи, груши и яблоки (запеченные), пудинги. Из напитков — чаи, компоты, отвары трав, кисели. В течение дня можно съесть небольшой кусочек подсушенного хлеба и немного сахара (1 десертная ложка).
Обед состоит из двух блюд: первого (суп на нежирном бульоне – мясном или овощном) и второго (отварное постное мясо или рыба, для гарнира – отварные или приготовленные на пару овощи).
Ужин — что-то из ассортимента кисломолочных продуктов, творожные запеканки, нежирные сорта рыбы.
При обострении для профилактики инфекционных осложнений применяют антибиотики широкого спектра действия. Для восстановления объема циркулирующей крови и вывода воспалительных токсинов делают в больших объемах инфузионные вливания. Инфузионную терапию заменяет форсированный диурез (в тяжелых случаях).
При тяжелом состоянии больного, его срочно госпитализируют в отделение интенсивной терапии для проведения реанимационных мероприятий по лечению и восстановлению функциональности всего организма. После стабилизации решается вопрос об оперативном вмешательстве.
Хирургическое вмешательство проводится строго по показаниям. Часто это является жизнесберегающим мероприятием.
Планово оперируется вторичный панкреатит, который возник на фоне заболеваний билиарной системы. В таком случае лечится главное заболевание: холецистит или желчнокаменная болезнь. После восстановительного периода симптоматика проходит, а панкреатит переходит в стойкую ремиссию. При хроническом панкреатите проводят такие виды операций:
- Холецистэктомия (лапароскопическим или лапаротомным способом).
- Малоинвазивные вмешательства для удаления конкрементов желчного пузыря. Если отсутствует оптическая техника или присутствуют камни больших размеров, эта операция проводится открытым лапаротомным доступом.
Экстренное оперативное вмешательство проводится при обширном панкреонекрозе, или при возникновении осложнений.
Диета
Острая фаза панкреатита не имеет какой-либо цикличности и сезонности. Причина возникновения – несоблюдение диеты. Только полный отказ от жирных продуктов и блюд, которые увеличивают нагрузку на железу, способны избавить от симптомов хронического панкреатита и продлить фазу ремиссии.
Больным панкреатитом рекомендуется диета №5. При рецидивах панкреатита назначают диету «Стол №1». В стадии ремиссии — стол №2. Основными принципами в диетическом питании считается прием пищи маленькими порциями 5-6 раз за день. Еда должна готовиться на пару, вариться или запекаться без корочки.
Вне фазы обострения можно употреблять в пищу некислые сорта ягод и фруктов — яблоки, сливы, абрикосы, желтую черешню, но понемногу. Цитрусовые — в умеренных количествах. При хроническом панкреатите разрешается употреблять в пищу спелую хурму.
Вне обострений разрешают употреблять бананы в небольших количествах. Можно ввести в меню салат из огурцов, с заправкой из йогурта, а в стадии ремиссии разрешается добавить небольшое количество тыквенных семечек.
При отсутствии диабета и хорошей переносимости можно употреблять мед по 1 ч. л. в день.
Запрещены: алкогольные напитки, крепкие кофе, чай, какао. Кроме этого, не рекомендовано цельное молоко. Под запретом всегда — копчености, жареное мясо, торты с жирным кремом, свежая выпечка.
Профилактика
Первичная профилактика:
- отказ от алкоголя, курения;
- правильное питание;
- прием достаточного количества воды;
- присутствие в рационе витаминов и микроэлементов;
- своевременное обращение к врачу.
Важную роль в увеличении продолжительности ремиссии, исключения рецидивирующих случаев и улучшении качества жизни играет санаторно-курортное лечение.
Прогноз
При соблюдении рекомендаций по профилактике обострений панкреатит хронического течения имеет благоприятный прогноз. Нарушения диеты, употребление алкоголя, курение и неправильное лечение способствуют развитию дистрофических процессов в тканях железы и формируют тяжелые осложнения. Эти осложнения, требующие хирургического вмешательства, и могут привести к летальному исходу.
С хроническим панкреатитом можно дожить до глубокой старости, если не злоупотреблять алкоголем, правильно питаться.
Источник: https://MoyJivot.com/zabolevaniya/pankreatit/hronicheskiy-simptomi-lechenie
Панкреатит симптомы и лечение у взрослых, препараты, диета при хроническом панкреатите у взрослых
Панкреатитом называют воспаление тканей поджелудочной железы, в результате чего перекрываются протоки органа и выделяемый в процессе пищеварения панкреатический сок поступает в тонкий кишечник. Результатом воспалительного процесса является то, что поджелудочная железа начинает переваривать сама себя. Панкреатит у взрослых нередко развивается на фоне злоупотребления алкоголем, но есть и другие причины, о которых будет сказано ниже.
Основные причины панкреатита
На работу поджелудочной железы взрослого человека влияет множество факторов – рацион питания, наличие вредных привычек, общее состояние здоровья, образ жизни.
Для того чтобы БЖУ, поступающие с пищей, могли полноценно усваиваться в пищеварительном тракте должны присутствовать и вырабатываться определенные ферменты – панкреатин, липаза, трипсин.
Если по каким-либо причинам работа поджелудочной железы нарушается, она не может вырабатывать необходимые для пищеварения ферменты, пищеварительный процесс замедляется, в организме накапливается панкреатический сок, в результате чего возникает воспалительный процесс железы.
Обычно острое воспаление поджелудочной железы у взрослых вызвано:
- пищевым или алкогольным отравлением;
- перееданием;
- употреблением в пищу слишком жирных или очень острых блюд;
- травмами передней брюшной стенки и ушибом внутренних органов.
Как правило, панкреатит редко протекает, как самостоятельное заболевание, чаще всего в патологическом процессе участвуют и другие органы пищеварительного тракта – желудок, двенадцатиперстная кишка, желчный пузырь, тонкий кишечник. Постановка правильного диагноза затрудняется тем, что поджелудочная железа расположена в глубине брюшной полости, ее размеры небольшие и при воспалении органа возникают симптомы, напоминающие другие патологические процессы.
Выделяют ряд предрасполагающих факторов, которые могут приводить к развитию острого панкреатита:
- заболевания желчевыводящих путей и желчного пузыря – является одной из самых частых причин. При скоплении камней в железе, закупорки ими желчевыводящих протоков поджелудочная железа реагирует патологической химической реакцией. В ней накапливаются вещества, которые стимулируют действие вырабатываемых ферментов против собственных тканей. В результате этого ткани поджелудочной железы становятся отечными, происходит разрушение кровеносных сосудов, появляются кровоизлияния и развивается острый воспалительный процесс.
- Заболевания двенадцатиперстной кишки и желудка – при неполноценности сфинктера Одди содержимое кишечника может забрасываться в протоки поджелудочной железы, вызывая ее воспаление. Чаще всего это происходит на фоне таких заболеваний, как гастрит, язвенная болезнь желудка и двенадцатиперстной кишки.
- Интоксикации и отравления организма – панкреатит у взрослых развивается часто на фоне отравления алкоголем, недоброкачественной пищей, лекарственными препаратами, химическими веществами. Кроме этого способствовать сбоям в работе поджелудочной железы и ее воспалению могут несезонные овощи и фрукты, напичканные пестицидами и химическими добавками.
- Артериальная гипертензия, сахарный диабет, беременность – при любом нарушении кровообращения в брюшной полости и в организме в целом возрастает риск развития заболеваний поджелудочной железы, так как на фоне недостаточного кровоснабжения органа нарушается ее питание, развивается ишемия, сбивается процесс выработки ферментов и гормонов, что приводит к воспалительному процессу.
- Постоянное переедание – при избыточном поступлении пищи в организм нарушается жировой обмен из-за постоянной перегрузки поджелудочной железы. При регулярном переедании возрастает риск заболеваний поджелудочной железы и ее воспаления.
- Прием некоторых лекарственных препаратов – длительный и бесконтрольный прием таких лекарственных средств, как Тетрациклин, сульфаниламиды, глюкокортикостероиды, эстрогенсодержащие препараты приводит к нарушениям в работе железы и повышает риск развития заболеваний и воспалительного процесса в поджелудочной железе.
- Травма – удары в переднюю брюшную стенку, ранения, перенесенные операции на 12-ти перстной кишке могут стать причиной воспаления поджелудочной железы у взрослых.
Симптомы панкреатита у взрослых
Острое воспаление поджелудочной железы сопровождается симптомами, схожими с признаками отравления, у больного возникают:
- сильные боли в животе (эпигастральная зона и пупок) опоясывающего характера с иррадиацией в поясницу, почки – из-за разлитости болезненного синдрома больной не сразу может понять, что именно его беспокоит;
- высокая температура и скачки артериального давления – чем более выражен воспалительный процесс железы, тем хуже будет состояние больного. Возможно повышение температуры тела до 39 градусов, озноб, сильная лихорадка, показатели артериального давления повышены или резко снижены;
- тошнота и неукротимая рвота – после извержения содержимого желудка наружу больной не испытывает никакого облегчения, его продолжает мучить тошнота и повтоярется приступ рвоты;
- отрыжка, изжога;
- понос – стул в острой фазе панкреатита пенистого характера, с большим содержанием жира, зловонный, зеленого цвета, в каловых массах хорошо заметны непереваренные частицы пищи;
- бледность кожи, землистый оттенок, появление неприятного запаха изо рта, одышки;
- вздутие живота.
Важно! При остром панкреатите состояние больного быстро прогрессирует и ухудшается, что может привести к переходу заболевания в хроническую форму или стать причиной панкреанекроза (омертвения поджелудочной железы). Во избежание развития осложнений при первых признаках заболевания следует незамедлительно обратиться за медицинской помощью.
Поджелудочная железа имеет головку, тело и хвост. В зависимости от того, в какой части органа локализуется воспалительный процесс, будут немного отличаться симптомы:
- при воспалении головки железы больной испытывает боль в области правого подреберья;
- при воспалении тела железа – в подложечной области;
- при воспалении хвоста – в левом подреберье.
Если воспаляется все железа, то пациента беспокоит острая боль опоясывающего характера с иррадиацией под лопатки, позвоночник, почки.
Хронический панкреатит: симптомы
Хроническая форма воспаления поджелудочной железы характеризуется не только воспалением органа, но и прогрессирующими изменениями его тканей, в результате чего больной со временем начинает страдать от недостаточности ферментов, на фоне которых быстро развиваются сопутствующие заболевания органов пищеварительной системы.
При хроническом панкреатите у взрослых симптомы заболевания то обостряются, то стихают, постепенно боли в поджелудочной железе начинают беспокоить постоянно, усиливаясь после приема пищи. При употреблении в пищу жареного, жирного, копченого, острого, алкоголя возникает приступ острого панкреатита, который характеризуется следующими клиническими симптомами:
- острые кинжальные боли в эпигастральной области с иррадиацией в оба подреберья, спину, лопатки, грудину;
- неукротимая рвота, не приносящая облегчения;
- диарея – при этом каловые массы плохо смываются из-за большого содержания в них жира, хорошо заметны частички не переваренной пищи;
- нарастают признаки интоксикации организма – одышка, высокая температура, озноб, нарастающая слабость, стремительное похудание;
- снижение показателей артериального давления.
При горизонтальном положении тела больного боли только усиливаются, поэтому пациент занимает вынужденное положение – сидя, наклонившись несколько вперед.
Приступ острого панкреатита опасен тем, что может привести к развитию болевого шока и смертельному исходу при отсутствии своевременной медицинской помощи. Лечение такого приступа осуществляется, как правило, в стационаре, так как состояние опасно своими осложнениями.
Диагностика панкреатита
Диагноз выставляется на основании жалоб пациента и результатов анализов и исследований:
- в анализе мочи выявляется изменение количества эластазы;
- в анализе кала выявление стеатореи – наличие непереваренных жиров и частичек пищи в каловых массах;
- тесты на стимуляцию органа;
- УЗИ поджелудочной железы;
- анализы крови на глюкозотолерантный тест и на ферменты поджелудочной железы.
На основании результатов диагностики больному расписывают схему лечения.
Лечение панкреатита у взрослых
Главным принципом терапии острого панкреатита у взрослых является голодание. При обострении заболевания на 1-2 дня полностью исключается любая пища. Допускается только питье чистой негазированной воды.
Если даже от воды у больного приступы рвоты и продолжается диарея, то во избежание обезвоживания организма проводится внутривенная регидратационная терапия – вливание капельно солевых растворов и глюкозы с витаминами.
На область эпигастрия больному прикладывают пузырь со льдом, который позволяет уменьшить интенсивность болей, снять отек железы и скорее устранить воспаление. Больной должен соблюдать постельный режим с обеспечением ему полного покоя.
Важно! Если подобное состояние возникло впервые, то не рекомендуется до приезда скорой помощи принимать какие-либо обезболивающие препараты или спазмолитики, так как это может осложнить диагностику. К тому же кинжальная боль в животе, тошнота и рвота могут сигнализировать об острых состояниях в хирургии, которые требуют немедленного оперативного вмешательства для спасения жизни больному.
После стихания острого воспалительного процесса больному показана строгая диета и медикаментозное лечение – ферменты, спазмолитики, пробиотики.
Диета заключается в полном исключении из рациона:
- жареные блюда, острые, специи, уксус, копчености;
- грибы;
- свинина, баранина, субпродукты;
- сало;
- сливочное масло;
- макаронные изделия (разрешается только вермишель);
- алкоголь;
- кофе;
- шоколад, какао;
- сдобная выпечка, торты, конфеты;
- свежий белый хлеб.
Основой рациона являются крупяные и овощные блюда, разваренные, приготовленные посредством варки и тушения с минимальным добавлением масла.
Во время приема пищи больной обязательно должен принимать ферментативные препараты, которые облегчают работу поджелудочной железы и способствуют лучшему пищеварению:
- Фестал;
- Креон;
- Панкреатин;
- Мезим форте.
Так как острый панкреатит сопровождается диареей, то для восстановления микрофлоры кишечника больному в период выздоровления назначают пробиотики:
- Линекс;
- Биогайя;
- Лактофильтрум;
- Бифи-форм и другие.
Профилактика панкреатита
Лечение острой формы воспаления поджелудочной железы следует проводить в стационаре, так как состояние больного может ухудшиться и потребовать экстренного оперативного вмешательства. При рецидивирующем остром панкреатите возрастает риск манифестации заболевания, то есть воспаленная поджелудочная железа сама себя постепенно разрушает.
Пациентам, у которых хоть раз был острый панкреатит, следует придерживаться рекомендаций, которые помогут не допустить повторения ситуации:
- избегать длительных и тяжелых физических нагрузок;
- отказаться от вредных привычек (курения, алкоголя), в том числе злоупотребления кофе и крепким черным чаем;
- соблюдение диеты – обязательно!
- поменьше кислых фруктов и овощей, особенно натощак.
Люди, более 2 раз столкнувшиеся с панкреатитом, должны состоять на учете у гастроэнтеролога.
Источник: https://bezboleznej.ru/pankreatit-u-vzroslyh

 Хронический панкреатит – это форма болезни, при которой воспаление прогрессирует медленно, при этом функции поджелудочной железы постепенно нарушаются. В итоге может возникнуть фиброз ткани поджелудочной либо ее обызвествление. При хроническом панкреатите чередуются периоды ремиссий и обострений. Следствием хронического воспалительного процесса тканей поджелудочной железы может в итоге стать ослабленная функция переваривания пищи. У таких больных часто позже развивается сахарный диабет. При хроническом панкреатите воспалительный процесс может развиваться либо в железе в целом, либо в ее отдельных частях.
Хронический панкреатит – это форма болезни, при которой воспаление прогрессирует медленно, при этом функции поджелудочной железы постепенно нарушаются. В итоге может возникнуть фиброз ткани поджелудочной либо ее обызвествление. При хроническом панкреатите чередуются периоды ремиссий и обострений. Следствием хронического воспалительного процесса тканей поджелудочной железы может в итоге стать ослабленная функция переваривания пищи. У таких больных часто позже развивается сахарный диабет. При хроническом панкреатите воспалительный процесс может развиваться либо в железе в целом, либо в ее отдельных частях.