Пищевод – очень чувствительный орган. Его слизистая может воспаляться при продолжительном контакте с физическими или химическими раздражителями. Тогда развивается патология под названием катаральный эзофагит. В группе риска находятся люди, которые неправильно питаются или употребляют алкоголь.
Что это такое
Катаральный эзофагит развивается в результате деформации внутренних стенок пищевода. Заболевание носит воспалительный характер. Сопровождается отечностью и чрезмерным притоком крови к пораженному участку.
Кроме грубого механического и температурного фактора патологию могут вызвать инфекции. Дискомфорт обычно возрастает в процессе принятия пищи. Чаще всего эзофагит считается вторичным явлением, формируясь на фоне иной болезни это нередко связано с проблемами в работе пищеварительной системы, развитием вирусных заболеваний.
Причины возникновения эзофагита
Выделяют разные причины развития патологии. Катаральный эзофагит появляется в следующих случаях:
- в результате химического ожога кислотой или щелочью;
- при злоупотреблении горячей или сильно острой едой;
- в результате частого распития спиртного;
- при поверхностной деформации слизистой оболочки во время эндоскопии;
- как осложнение после болезней, поражающих дыхательную систему;
- на фоне острого стоматита, гастрита, аллергии, онкологии органов ЖКТ;
- частая рвота.
К отдельной группе причин относятся эзофагиты, что характерны для больных ВИЧ. У них воспаление слизистой может быть вызвано гриппом, герпесом, грибковыми заболеваниями, также развитие болезни может быть связано с радиационной терапией, употреблением цитостатических медикаментов.
Симптомы развития катарального эзофагита
Среди главных признаков заболевания выделяют следующие:
- Неприятные ощущения, жжение в грудной клетке. Интенсивность зависит от глубины повреждения слизистой оболочки.
- Изжога, особенно в утренние часы.
- Болевые ощущения отдают в шею, лопатки.
- Дискомфорт усиливается в процессе употребления пищи. Больше всего это касается жесткой еды. В особо тяжких случаях боль настолько сильная, что невозможно глотать пищу.
- Отрыжка слизью, повышенное выделение слюны, рвотные позывы.
Боль имеет внезапный характер при этом если на слизистую оказывается длительное воздействие раздражителя, патология переходит в хроническую стадию, но при этом симптоматика не всегда ярко выражена.
Методы диагностики
Сначала необходима консультация специалиста по характерным симптомам гастроэнтеролог может поставить точный диагноз. Диагностика нужна для того, чтобы определить стадию развития заболевания, исключить вероятность дальнейших осложнений.
При катаральном эзофагите назначается:
- Внутрипищеводная рН-метрия. Выявляет, насколько выражен рефлюкс-эзофагит, его длительность и амплитуду.
- Рентген. Иллюстрирует степень неровности контуров слизистой и ее отечности. Помогает исключить риск развития онкологии, сужения пищевода.
- Эзофагеальная манометрия. Определяет состояние моторики пищевода.
- Эзофагоскопия. Самый информативный метод. Позволяет оценить, в каком виде сейчас слизистая, насколько развита отечность. Не рекомендуется на стадии обострения из-за возможности травмировать пищевод.
- Гистологическое исследование. Изучение тканей слизистой на предмет наличия или отсутствия новообразований.
После проведения диагностики складывается полная клиническая картина заболевания.
Методы лечения
При катаральном эзофагите в первую очередь нужно устранить причину заболевания, снизить нагрузку на пищевод. Для этого сначала назначается диета. В особо тяжелых случаях в течение нескольких суток пациента переводят на парентеральное питание. Тогда он получает питательные вещества через капельницу, а не желудочно-кишечный тракт.
В первые 1-2 дня пациент должен принимать препараты с обволакивающим и вяжущим эффектом, с целью снижения болевых ощущений назначают анестетики. Чтобы способствовать быстрому усвоению этих медикаментов нужно пить их теплыми, водой не запивать, при этом положение тела должно быть горизонтальным. Если болевой синдром остро выражен, тогда не обойтись без ненаркотических анальгетиков.
Если эзофагит имеет инфекционную природу, лечение проводится с использованием антибиотиков, противогрибковых и противовирусных средств. При тяжелом поражении слизистой медикаменты назначаются в виде инъекций. Когда патологическое состояние сопровождается нарушением моторики, понадобится оперативное вмешательство для коррекции пищевода.
Препараты для лечения
Медикаментозная терапия подразумевает использование различных групп лекарств, у каждого из них свой механизм действия, время приема и эффект.
| Название | Описание | Цена |
| Антациды: Гастал, Маалокс |
Нейтрализуют соляную кислоту, ускоряют процесс связки желчных кислот. | 186-285 руб. |
| Альгинаты: Тополкан, Гавискон |
Содержат алгиновую кислоту. Помогают снизить концентрацию соляной кислоты. | 425-480 руб. |
| Ингибиторы: Омепразол, Ланзопразол |
Блокируют выделение желудочного сока, при этом не всасываются в кровь, быстро действуют. | 54-125 руб. |
| Блокаторы: Фамотидин, Ранитидин |
Уменьшают кислотность. После прекращения их приема могут вызывать обратную реакцию. | 24-105 руб. |
| Прокинетики: Тегасерод, Домперидон |
Активизируют моторику органов ЖКТ. Способствуют очищению слизистой, приводят в тонус пищеводный сфинктер. Снижают время контакта пищи с внутренней поверхностью пищевода. | 95-120 руб. |
| Цитопротекторы: Даларгин, Мизопростол. |
Повышают защитные функции внутренних органов за счет повышенного выделения слизи, улучшения кровоснабжения пищевода. Ускоряют процесс регенерации слизистой оболочки. | 380-425 руб. |
| Гомеопатия: магния сульфат |
Действует как обезболивающее. | 55-72 руб. |
Диета при катаральном эзофагите
- Проблемы с пищеварительной системой требуют правильного питания, это поможет организму быстрее прийти в норму.
- При катаральном эзофагите весь суточный рацион нужно разделить на маленькие порции, нельзя переедать, проглатывать пищу большими комками, еда должна тщательно пережевываться.
- Для снижения нагрузки на пищевод рекомендуется блюда готовить в виде пюре, тогда пища легко пройдет по пищеводу, а желудок ее без труда переварит при этом болевые ощущения и жжение беспокоить не будут.
- Диета при эзофагите подразумевает питание с учетом следующих рекомендаций:
- Прием пищи 5-6 раз в сутки небольшими дозами. Это снижает выработку желудочного сока и его заброс в пищевод.
- Нельзя наедаться перед сном. Ужинать лучше не позднее, чем за 2 часа до сна.
- Запрещается ложиться сразу после еды. Тогда соляная кислота быстрее попадет в пищевод, что может спровоцировать ухудшение состояния пациента.
- Оптимальная температура приготовленных блюд – 20-60 градусов.
- Соблюдение питьевого режима.
Объем употребляемой жидкости не должен быть меньше 2 л в сутки.
- Нельзя полностью отказываться от принятия пищи.
- После того, как пройдут симптомы болезни, желательно в течение 2-3 недель продолжать придерживаться диеты.
- Выход из нее должен быть постепенным, нельзя сразу вводить в рацион то, что долгое время было под запретом.
Если еда будет слишком горячей, воспалительный процесс усилится, может возникнуть ожог слизистой оболочки. Чрезмерно холодная пища спровоцирует спазмы мускулатуры.
Какие продукты можно, какие нельзя употреблять
Предпочтительнее кушать те блюда, в составе которых много витаминов, полезных микроэлементов. От еды, которая раздражает стенки пищевода, придется отказаться. В первую очередь это касается тех продуктов, что провоцируют повышенное газообразование, активизирует выработку желудочного сока.
| Разрешенные продукты | Запрещенные продукты |
| Термически обработанные ягоды, фрукты | Черный чай, какао, кофе |
| Овощные культуры, зелень | Томаты, баклажаны, картофель |
| Любые крупы, кроме гороха | Лавровый лист, кинза |
| Кефир, ряженка, творог, нежирный сыр | Наваристые супы |
| Куриное филе, индейка | Спиртные напитки |
| Рыба нежирных сортов | Кондитерские изделия |
| Хлеб из цельного зерна | Магазинные сухарики, черный хлеб, сдоба, чипсы |
Продукты должны быть свежими для их приготовления почти не используется соль, подсолнечное масло, готовить пищу нужно щадящими методами. Еду можно варить, запекать в духовке, тушить или использовать пароварку при этом жареное и копченое кушать нельзя так как подобная пища травмирует пищевод.
Источник: https://medlife-mrt.ru/zheludok/kataralnyj-ezofagit-chto-eto-i-kak-lechit-zabolevanie-pishhevoda.html
Симптомы эзофагита: кашель, тошнота и другие тревожные признаки
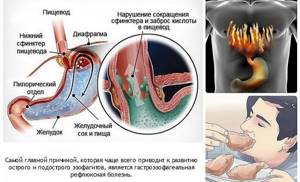
Эзофагит представляет воспаление слизистой оболочки пищевода. Каковы же симптомы эзофагита пищевода? Давайте разбираться.
Причина появления этой болезни скрыта в особенностях организма. Когда пища попадает в пищевод, то он за счет перестальтики перенаправляет пищу в желудок.
Между пищеводом и желудком имеется мышечное кольцо или нижний пищевой сфинктер. Именно он открывает и закрывает доступ пищи к желудку. Когда сфинктер закрыт, то содержимое желудка свободно перетравливается желудочными соками.
В случае открытия сфинктера содержимое желудка поднимается по пищеводу, что и приводит к воспалению его слизистой оболочки. Еще больше раздражать слизистую оболочку «помогает» высокая кислотность желудка.
Острый эзофагит: симптомы
- Если вовремя не начать лечение такой болезни, как воспаление пищевода, симптомы заболевания могут достаточно быстро усилиться, и оно в достаточно короткие сроки может перерасти в острую форму.
- В зависимости от формы протекания болезни может меняться и симптоматика.
- Острый эзофагит катаральной формы зачастую проявляется в виде:
- чувства жжения за грудиной,
- изжоги,
- отрыжка,
- тошнота,
- кашель,
- срыгивание вместе со слизью,
- обильное выделение слюны,
- горьковато-кислый вкус и запах во рту,
- боль в процессе глотания,
- появление резкой боли во время приема пищи на уровне груди,
- иррадирующая боль в шее и челюсти.
Горьковатый привкус и неприятный запах изо рта свидетельствуют о том, что кислота находятся вблизи гортани. Такое состояние может усугубиться из-за долгого пребывания в горизонтальном положении после приема пищи. После еды необходимо двигаться.
Различная боль в процессе глотания характеризуется сильным раздражением слизистой оболочки. Особенно увеличивается раздражительность слизистой оболочки в процессе приема твердой пищи, так как твердые частицы могут дополнительно повреждать ткани пищевода.
Эрозивный эзофагит можно считать следующей формой после катаральной. Состояние ухудшается, так как на слизистой оболочке появляются язвы, отечности, гной и кровоподтеки. Симптоматика резко ухудшается, так как может появиться сильная рвота с кровянистыми прожилками, анемия, кровотечения пищевода. Эрозивный эзофагит можно отнести скорее к осложнениям острой формы рефлюкса.
Кашель при эзофагите: симптомы
Кашель при эзофагеальном рефлюксе является патологическим проявлением этого заболевания, особенно когда эзофат в стадии обострения. Этот симптом встречается у половины всех больных с рефлюксом. Врачи объясняют появление кашля тем, что раздражаются нервные окончания в этой зоне.
Второй причиной появления этого симптома медики считаются увеличение и отечность стенки пищевода. При увеличенном размере она начинает надавливать на трахею, что приводит к рефлекторному кашлю.
Это заболевание характеризуется полным перерождением клеток слизистой пищевода на раковые. Из-за разрастания такой ткани происходит затруднение дыхания и кашель.
Когда появляется кашель?
Если этот симптом многие могут никак не связывать с рефлюксом, то стоит обратить внимание на частоту появления приступов кашля.
Зачастую при эзофагеальном рефлюксе кашель начинает проявляться после 20-30 минут после приема пищи. Как раз в это время происходит активный процесс переваривания поступившей пищи.
Также кашель может появиться из-за долгого голода. Когда желудок готовиться к перевариванию пищи, он начинает выделять желудочный сок с высокой концентрацией кислоты.
Кашель может появиться в случае, ели человек не кушал в течение 3-4 часов.
Особенности кашля
Чтобы не перепутать кашель при эзофагиальном рефлюксе, необходимо знать его характерные отличительные особенности:
- он всегда сухой, без мокрот,
- горло в момент кашля не болит и температура тела не повышается,
- кашель может вызывать тошноту и рвоту.
Поэтому пренебрегать таким симптомом не стоит, так как некоторые формы рефлюкса просто опасны для жизни.
Эзофагит: осложнения
- Когда пациенты халатно относятся к своему здоровью, то заболеваниям присуще переходить в более тяжелые формы с осложнениями.
- Эзофагит и гастроэзофагит, симптомы которых остаются без внимания (и без лечения!), может привести к ряду осложнений, которые могут даже быть чреваты летальным исходом:
- Появление рубцов на слизистой оболочке пищевода. Это состояние проходит под видом разрастания большого количества рубцовой ткани, которая мешает пище нормально проходить по пищеводу. Просвет в этой зоне уменьшается, поэтому прием пищи доставляет постоянный дискомфорт.
- Появление перфораций в стенке пищевода. Это осложнение может развиться впоследствии эрозий и кровотечений.
- Синдром Меллори-Вейса. Он развивается в результате надрывов нижней части пищевода. Из-за сильной травматизации тканей может начать кровотечение.
- Кровотечение из-за эрозии. Эрозии представляют собой поверхностные повреждения или трещины на слизистой оболочке пищевода. Когда они дополнительно повреждают твердой пищей, то вероятность появления кровотечения резко увеличивается.
Появление флегмоны стенки пищевода. Это состояние, когда стенки окутывают гнойные выделения.- Пневмония аспирационная. Это осложнения развивается в результате заброса содержимого желудка в легкие. Кислота повреждает нежные оболочки легких.
- Развитие пищевода Барретта – это осложнение, которое чревато появлением раковой опухоли в этой зоне. Происходит из-за постоянного пребывания кислоты в пищеводе и разрастания новой ткани.
Источник: https://GastrituNet.online/bolezni-pishhevoda/ezofagit/simptomy.html
Эзофагит
Эзофагит — поражение слизистой оболочки пищевода воспалительного характера. Проявлениями эзофагита могут служить жгучая боль за грудиной, нарушения глотания, изжога, повышенная саливация. Осложнением эзофагита могут явиться пептическая язва, стеноз, перфорация пищевода, болезнь Барретта. Диагностический минимум состоит из проведения эзофагоскопии, эндоскопической биопсии и рентгенографии пищевода. Лечение назначается с учетом этиологии эзофагита; включает диету, медикаментозную терапию, физиотерапию; при необходимости – хирургическое лечение сужения пищевода (бужирование, рассечение рубцовых стриктур и др.).
Эзофагит – воспалительное заболевание стенки пищевода острого или хронического течения. При эзофагите воспалительный процесс развивается во внутренней, слизистой оболочке пищевода и при прогрессировании может поражать более глубокие слои. Среди заболеваний пищевода эзофагит является наиболее частым, в 30-40% случаев заболевание может протекать без выраженной симптоматики.
Эзофагиты могут быть следствием различного рода повреждений слизистой пищевода или развиться вследствие инфекционного поражения, гастрита, заброса желудочного сока (иногда с желчью) из желудка. Эзофагит вследствие рефлюкса (заброса) желудочного содержимого выделяется как отдельное заболевание – гастроэзофагеальная рефлюксная болезнь.
Эзофагит
Эзофагит по течению может быть острым, подострым и хроническим. По характеру воспалительного процесса и его выраженности в гастроэнтерологии различают катаральный, отечный, эрозивный, псевдомембранозный, геморрагический, эксфолиативный, некротический и флегмонозный эзофагиты.
Катаральный и отечный эзофагит (наиболее часто встречающиеся формы) ограничиваются гиперемией слизистой и ее отеком. При остром инфекционном процессе, а также химических и тепловых ожогах пищевода возможно развитие эрозий слизистой оболочки (эрозивный эзофагит).
При тяжелом течении инфекции нередко происходит развитие некротической формы. Геморрагический эзофагит сопровождается кровоизлияниями в стенку пищевода. При псевдомембранозной форме фиброзный экссудат не сращен с подслизистой тканью в отличие от эксфолиативного эзофагита.
Флегмона пищевода, как правило, развивается при повреждении стенки пищевода инородным телом.
По локализации и распространенности воспалительного процесса различают дистальный, проксимальный и тотальный эзофагит.
Классификация эзофагита по степени поражения имеет различия для острого и хронического течения заболевания. Острые эзофагиты и ожоги пищевода делят на три степени:
- поверхностное поражение без эрозивных и язвенных дефектов;
- поражение всей толщи слизистой с язвенными дефектами и некрозом;
- поражение распространяется на подслизистые слои, образуются глубокие дефекты с возможностью перфорации стенки пищевода, кровотечения. После залечивания возможно образование рубцовых стриктур.
Хронический эзофагит по выраженности поражения стенки делят на 4 степени согласно классификации Савари и Миллера (классификация эндоскопических признаков хронического эзофагита):
- гиперемия без эрозивных дефектов в дистальных отделах;
- разрозненные мелкие эрозивные дефекты слизистой;
- эрозии слизистой сливаются друг с другом;
- язвенное поражение слизистой, стеноз.
- острые инфекционные процессы (грипп, грибковое поражение, дифтерия и др.);
- физическое повреждение (ожог, травмирование при введении зонда, повреждение инородными телами);
- химический ожог (повреждение едкими химическими веществами);
- аллергическая реакция на пищевые продукты (как правило, сочетается с другими признаками аллергии).
- Наиболее тяжелыми бывают повреждения пищевода после ожогов.
- В патогенезе инфекционного эзофагита основным фактором развития воспаления считается снижение иммунных свойств организма.
- Причины развития хронических эзофагитов также разнообразны:
- алиментарный эзофагит (употребление очень горячей, острой пищи, крепкого алкоголя);
- профессиональный эзофагит (работа, связанная с вдыханием паров едких химических веществ);
- застойный эзофагит (раздражение слизистой остатками скопившейся пищи при разного рода затруднениях эвакуационной функции пищевода);
- аллергический эзофагит (развивается в связи с пищевой аллергией);
- дисметаболический эзофагит (связан с нарушениями обмена – гиповитаминозами, недостаточностью микроэлементов и тканевой гипоксией, продолжительной интоксикацией организма и т. п.);
- идиопатический ульцерозный эзофагит (особая форма хронического воспаления пищевода неясной этиологии, морфологически подобная язвенным колитам и гранулематозу пищевода (неспецифический регионарный стенозирующий эзофагит).
В качестве отдельного заболевания выделяют пептический, или рефлюкс-эзофагит. Он развивается вследствие гастроэзофагеального рефлюкса (заброса желудочного содержимого в пищевод).
Иногда сочетан с дуодено-гастральным рефлюксом.
Рефлюкс из желудка в пищевод может возникать по следующим причинам: недостаточность кардии (нижнего пищеводного сфинктера); хиатальная грыжа (грыжа пищеводного отверстия диафрагмы); недостаточная длина пищевода.
Выраженность симптоматики при остром эзофагите имеет прямую зависимость от выраженности воспалительного процесса в слизистой пищевода.
При катаральной форме эзофагит может протекать без клинических симптомов, только иногда проявляясь повышенной чувствительностью пищевода к горячей или холодной пище.
Тяжелые формы эзофагита проявляются выраженным болевым симптомом (острая, сильная, жгучая боль за грудиной, отдающая в шею и спину), расстройством глотания (дисфагия) из за сильной боли, изжогой, повышенным слюноотделением.
В крайне тяжелых случаях – кровавая рвота вплоть до шокового состояния.
Тяжело протекающий эзофагит спустя неделю может смениться периодом мнимого благополучия (резкое стухание симптомов, возможно даже употребление твердой пищи), но без адекватного лечения спустя несколько недель (до 3-х месяцев) заживления тяжелых дефектов пищеводной стенки может привести к образованию грубых рубцов и стеноза, что приведет к прогрессированию дисфагии и регургитации пищи.
При рефлюкс-эзофагите основным клиническим проявлением является изжога (жжение в области эпигастрия и за грудиной). Как правило, изжога усиливается после приема жирной, острой пищи, кофе, газированных напитков. Переедание также способствует развитию симптоматики.
Другими вероятными симптомами могут быть: отрыжка (воздухом, кислым, горьким с примесью желчи); ночью может проявляться регургитация. Нередки присоединения расстройств дыхания, ларингоспазм, бронхиальная астма, частые пневмонии.
Симптомы нарушения дыхания проявляются, как правило, ночью, в горизонтальном положении тела.
Хронический эзофагит может протекать с болями за грудиной в районе мечевидного отростка, иррадиирующими в спину и шею. Для хронического эзофагита характерна умеренная выраженность болевого симптома.
У детей первого года жизни недостаточность сфинктера пищевода можно диагностировать по многократным умеренным срыгиваниям сразу после кормления в горизонтальном положении. При упорных срыгиваниях могут развиться симптомы гипотрофии.
- пептическая язва пищевода (часто развивается при болезни Баррета), характеризуется образованием глубокого дефекта стенки пищевода, может вести к грубому рубцеванию и укорочению пищевода;
- сужение (стеноз) просвета пищевода (ведет к нарушению прохождения пищи в желудок, снижению массы тела);
- прободение стенки пищевода (перфорация) – осложнение, опасное для жизни, требует срочного хирургического вмешательства;
- гнойные осложнения эзофагита – абсцесс, флегмона (как правило, являются следствием повреждения пищевода инородным телом);
- болезнь Барретта (при продолжительном рефлюкс-эзофагите без адекватного лечения развивается перерождение эпителия пищевода – метаплазия). Пищевод Баррета – предраковое состояние.
Если острый эзофагит проявляется клинической симптоматикой, то диагностика этого заболевания, как правило, не составляет проблем – локализация болевого симптома весьма специфична и характерна. Опрос позволяет выявить вероятную причину развития эзофагита. Для подтверждения диагноза используется эндоскопическое исследование пищевода (эзофагоскопия), которое показывает изменения в слизистой, их выраженность. Проведение эндоскопического обследования пищевода проводят не ранее чем на шестой день после проявления выраженной клинической картины. Показания для эндоскопического обследования выявляются индивидуально. При необходимости берут эндоскопическую биопсию слизистой и исследуют гистологически.
Нарушения моторной функции пищевода выявляются с помощью эзофагоманометрии. Рентгенография пищевода позволяет выявить изменения контуров пищевода, изъязвления, отек стенки и скопление слизи.
Острый эзофагит вследствие химического ожога требует срочного промывания желудка для удаления химического агента.
Для лечения легких форм острых эзофагитов больным рекомендовано воздерживаться от приемов пищи 1-2 дня, медикаментозное лечение заключается в приеме антацидов и препаратов группы фамотидина.
После начала питания исключают продукты, способные повредить слизистую (алкоголь, кофе, горячая, острая, грубая пища) и пища, активизирующая выработку желудочного сока (шоколад, жирные продукты). Всем больным эзофагитом рекомендован отказ от курения.
При тяжелом протекании болезни — бережное питание вплоть до отказа от энтерального питания, обволакивающие и гелевые антацидные препараты. При выраженной интоксикации – инфузионная терапия с помощью дезинтоксикационных растворов. Для подавления инфекционного процесса – антибиотикотерапия.
При язвенном эзофагите с выраженным болевым симптомом прописано обезболивание и противопоказано промывание желудка. При безуспешности массированного лечения антибиотиками очагов гнойного воспаления (флегмона, абсцесс) – хирургическая санация. Также показанием к хирургическому лечению эзофагита является развитие тяжелой стриктуры пищевода, не поддающейся дилатации.
В терапии острого эзофагита основное значение играет устранение фактора его возникновения. Важнейшей составляющей лечения является строгое соблюдение диеты и режима питания и образа жизни.
Рекомендации по диете в период острых клинический проявлений: употребление умеренного количества мягкой протертой пищи комнатной температуры.
Исключение из рациона продуктов, оказывающих раздражающее действие на слизистую – острые, жирные, жареные, газированные, алкоголесодержащие продукты. Также исключают пищу, содержащую большое количество клетчатки.
Больным эзофагитом необходимо отказаться от курения и приема лекарственных препаратов, влияющих на тонус сфинктера пищевода (седативные препараты, транквилизаторы, теофиллин, простагландины и т. п.).
Также следует отказаться от приемов пищи не менее чем за полтора-два часа до сна, не принимать горизонтальное положение после еды, не проводить много времени наклонясь. Спать рекомендуется на приподнятом изголовье. Не затягиваться в талии.
Лекарственная терапия при хроническом эзофагите:
- препараты, снижающие кислотность желудочного сока (антациды – оптимальным выбором являются гелевые антациды с анестетиками, ингибиторы протоновой помпы, блокаторы Н2-гистаминовых рецепторов);
- препараты, усиливающие тонус кардии (нижнего сфинктера пищевода и ускоряющие продвижение пищевого комка из желудка в двенадцатиперстную кишку (блокаторы дофа-рецепторов и холиномиметики).
Физиотерапевтическое лечение:
При тяжелом течении рефлюкс-эзофагита со стриктурами, язвами и стенозом физиотерапия противопоказана. Операции при стенозе пищевода заключаются в эндоскопическом рассечении стриктур, расширении или бужировании пищевода. По показаниям проводится резекция и пластика пищевода.
При отсутствии осложнений (стеноз, перфорации, кровотечение, воспаление средостения и т. п.) прогноз благоприятен. Важным фактором в перспективе излечения эзофагита является строгое соблюдение режима питания, образа жизни и рекомендаций по диете.
Профилактика эзофагитов подразумевает избегание причин его развития – ожогов горячей пищей, химическими веществами, повреждений инородными телами и т. п. Профилактика хронического эзофагита – регулярное диспансерное обследование у гастроэнтеролога и при необходимости – лечение. Больным хроническим эзофагитом в качестве профилактики обострений показано санаторно-курортное лечение.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/esophagitis
Воспаление пищевода: чем лечить и как?
Воспалительные заболевания пищевода – это целая группа нозологий, общим для которой является воспалительно-деструктивная реакция, развивающаяся в слизистой оболочке органа. По мере прогрессирования заболевания, патологический процесс может затрагивать и более глубокие структуры пищевода. Эти заболевания объединяются общим названием – эзофагиты. К ним относятся:
- острый эзофагит;
- хронический эзофагит;
- ГЭРБ.
В зависимости от преобладающей морфологической картины воспалительные заболевания пищевода делят:
- катаральные;
- эрозивные;
- геморрагические;
- некротические.
Каждая форма требует специфического лечения.
Оглавление
- Что такое воспаление пищевода
- Симптомы воспаления пищевода у взрослых
- Симптомы острого эзофагита
- Симптомы хронического эзофагита
- Симптомы рефлюкс-эзофагита (пептического эзофагита)
- Что вызывает воспаление слизистой оболочки пищевода
- Причины развития хронического эзофагита
- Причины рефлюкс-эзофагита
- Чем опасно воспаление пищевода
- Диагностика воспалительных заболеваний пищевода
- Воспаление пищевода: чем лечить
- Воспаление пищевода и лечение народными средствами
- Профилактика
Что такое воспаление пищевода
Воспаление пищевода – это типическая защитная реакция организма, направленная на локализацию, уничтожение и удаление из организма патогенного агента. Этот процесс сопровождается повреждением тканей (альтерация), накоплением жидкости (экссудация) а также увеличением количества клеток и разрастанием тканей в очаге воспаления (пролиферация).
Воспаление пищевода протекает в слизистой органа, что и дает соответствующие симптомы:
- боли в грудной клетке при глотании пищи;
- нарушение акта глотания;
- изжогу;
- повышенное слюнотечение.
Способ лечения зависит от причин, вызвавших воспаление, от выраженности повреждений воспаленного органа и его длительности. Чаще всего эзофагиты лечатся консервативно при помощи диеты, лекарств, физиотерапевтических процедур, но иногда возникает необходимость и в хирургическом лечении.
Симптомы воспаления пищевода у взрослых
При воспалении пищевода симптомы , в зависимости от формы заболевания могут несколько отличаться.
Симптомы острого эзофагита
Острое воспаление слизистой пищевода, сопровождается клиникой, которая определяется причиной заболевания и выраженностью воспалительной реакции:
- При катаральном и эрозивном эзофагите клиническая картина может быть умеренно и мало выражена. Больных беспокоит умеренно выраженная дисфагия и одинофагия (боли при глотании) в основном при проглатывании грубой или горячей пищи, отрыжка воздухом, повышенная саливация, чувство «кома в горле».
- При геморрагическом эзофагите больных беспокоит отрыжка с кровавой слизью, рвота с примесью крови (возможны выраженные кровотечения), мелена (черный стул из-за примеси крови).
- При некротическом эзофагите, возникающем при инфекциях (все формы сепсиса, сыпной тиф, дифтерия) а также при химических ожогах (кислоты, щелочи) на фоне тяжелого общего состояния отмечаются дисфагии, резкие ретростернальные боли, рвота с фрагментами некротической ткани. Лечить такие состояния очень тяжело.
Симптомы хронического эзофагита
При хроническом эзофагите, чаще всего являющегося синдромом различных патологий, основной симптом – изжога и жжение в груди.
Эти признаки усиливаются после приема жирной пищи, газированных напитков, кофе. Боли при хроническом эзофагите умеренные, их типичная локализация – за мечевидным отростком.
Частой жалобой при хроническом эзофагите является отрыжка с горьким или кислым послевкусием.
Симптомы рефлюкс-эзофагита (пептического эзофагита)
Постоянное воздействие желудочного сока, вызывает раздражение и воспаление внутренней оболочки пищевода. Ярким и определяющим признаком рефлюкс-эзофагита является изжога, возникающая после еды или во время приема пищи.
Изжогу часто сопровождают схваткообразные боли, появление которых связывают со спазмом пищевода. Также частой жалобой при этой патологии является регургитация съеденной пищи. Дисфагии при ГЭРБ носят преходящий характер.
Постоянные боли, чувство жжения, срыгивание пищи – все это отрицательно действует на психику больного, вызывая депрессивные реакции, что затрудняет лечение.
Что вызывает воспаление слизистой оболочки пищевода
Причины воспаления пищевода (острой формы) могут быть самыми разными. Наиболее частые из них:
- инфекции – вирусы (аденовирус, вирус гриппа), бактерии (бета-стрептококк А, сепсис любой этиологии), грибы (рода Кандида);
- действие на слизистую оболочку пищевода термических, химических агентов, радиоактивных веществ (горячая пища или напитки, кислоты, щелочи, суррогаты алкоголя, воспаление после облучения по поводу лечения онкологической патологии);
- травма слизистой пищевода инородным телом.
Причины развития хронического эзофагита
Хронический эзофагит также вызывается множеством различных факторов:
- алиментарный эзофагит (привычка к слишком горячей и острой пище);
- профессиональный эзофагит (при работе с едкими веществами);
- воспаление пищевода при обменных нарушениях (гиповитаминозы, недостаток микроэлементов);
- аллергические эзофагиты (при различных видах пищевой аллергии);
- идиопатический эзофагит.
Причины рефлюкс-эзофагита
Основной причиной возникновения рефлюкс-эзофагита является частый и длительный заброс содержимого желудка и желчи в пищевод в результате нарушения механизма его замыкания, второй важной причиной – снижение скорости очищения пищевода и нейтрализации вредоносного действия на слизистую соляной кислоты. Этому заболеванию способствуют:
- чрезмерно быстрое употребление пищи с заглатыванием большого количества воздуха;
- жирная мясная пища, специи, макаронные изделия;
- действие некоторых лекарственных препаратов (нитраты, антагонисты кальция, холинолитики, теофиллин).
Важно! Прежде чем приступать к лечению основных симптомов заболевания, необходимо снять действие указанных факторов.
Чем опасно воспаление пищевода
Воспалительные заболевания могут привести не только к операции или инвалидности, но могут даже угрожать жизни больного, если вовремя не обратиться к врачу – вот чем опасно воспаление пищевода.
Конечно, катаральные и эрозивные формы эзофагита, после устранения вызвавших их причин, проходят самостоятельно и редко дают осложнения. При более тяжелых эзофагитах возможны следующие последствия:
- Сужение пищеводного отверстия (стенозы) – это чаще всего результат химических ожогов или тяжелых инфекций (туберкулез, дифтерия, сыпной тиф), в месте сужения образуется массивное отложение соединительной ткани, что значительно затрудняет перистальтику пищевода. Над местом сужения, в результате постоянного скапливания пищи, стенка пищевода растягивается и выбухает, возникают дивертикулы пищевода, которые нередко инфицируется. Послеожоговые стенозы имеют большую протяженность.
- Прободение пищевода – это тяжелое осложнение требующее срочной хирургической помощи. Причинами прободения могут стать ожоговые эзофагиты, эзофагиты на фоне тяжелых инфекций, пептические язвы. Первым симптомом прободения может стать рвота, сначала алой кровью, а затем «кофейной гущей». Очень быстро нарастает клиника шока (резко падает АД, на фоне тахикардии, сменяющейся аритмией).
- Пищевод Барретта – это состояние является чаще всего результатом ГРЭБ. В результате постоянного воздействия кислым содержимым желудка на слизистую пищевода, клетки слизистой повреждаются и изменяются. Такие метаплазированные клетки часто дают начало аденокарциноме.
- Гнойные осложнения эзофагита. При повреждении пищевода инородными телами (рыбные кости, нечаянно проглоченные острые предметы), возникают абсцессы и флегмоны пищевода.
Диагностика воспалительных заболеваний пищевода
В зависимости от остроты протекания воспалительного процесса обследование больного проводят в экстренном или плановом порядке.
Основные виды обследования при эзофагитах следующие:
- При подозрении на инфекционный характер поражения, делается анализ крови на вирусную и бактериальную инфекцию (определяют титры антител к вирусам, возбудителям дифтерии, сыпного тифа, делают анализ крови на ВИЧ-инфекцию).
- Рентгенография с контрастированием пищевода – малотравматичное и высокоинформативное обследование. Позволяет выявить очаг поражения, обнаружить инородное тело в пищеводе, оценить степень сужения пищевода. При химических ожогах пищевода обследование можно назначать уже на вторые сутки после травмы.
- Эзофагоманомерия – исследование позволяет оценить перистальтическую активность пищевода, определить рН внутри органа, определить скорость опорожнения пищевода (клиренс пищевода).
- Эзофагоскопия – осмотр пищевода изнутри с помощью эзофагоскопа. Метод позволяет не только рассмотреть слизистую пищевода детально, но в случае необходимости взять биопсию органа на гистологический анализ.
Источник: https://stomach-diet.ru/vospalenie-pischevoda-simptomyi-i-lechenie/
Эзофагит
Эзофагит – воспалительный процесс в области слизистой оболочки пищевода. Проявляется изжогой, жгучими болями за грудной клеткой и нарушением глотательной функции. Имеет острую и хроническую формы.
Приблизительно в 40% случаев на начальной стадии протекает без особо выраженных симптомов. Воспаление пищевода распространяется на все возрастные категории.
Может проявляться эзофагит у детей возрастом до одного года, которые имеют недостаточность сфинктера пищевода.
Этиология
Существует множество факторов, способствующих развитию эзофагита. Зачастую это заболевание развивается вследствие гастрита, а также инфекционного поражения желудка.
Также эзофагит могут спровоцировать такие инфекционные недуги:
- герпес – вирус, развивающийся в момент ослабления иммунной системы человека;
- кандидоз пищевода – инфекция, которая провоцирует воспалительные процессы и боли в пищеводе. В зоне риска находятся люди прошедшие курс химиотерапии, больные диабетом и больные с ослабленным иммунитетом.
К распространённым причинам эзофагита относится и гастроэзофагеальный рефлюкс, который приводит к неполному смыканию кардиального отдела желудка.
Следствием этого процесса является забрасывание желудочного содержимого обратно в пищевод, что негативно воздействует на слизистую оболочку.
Такой процесс возникает при частом употреблении спиртных напитков, курении, беременности, ожирении и диафрагмальной грыже.
Также врачи выделяют следующие предрасполагающие факторы:
- отравление химическими веществами. Вследствие такого отравления образуется химический ожог слизистой, который приводит к появлению рубцов на стенках желудка;
- попадание инородных тел в пищевод. Подобные инородные тела могут пробивать стенки пищевода, что приводит к гнойному эзофагиту;
- употребление в пищу горячей еды;
- жирная, острая и жареная еда.
Эзофагит
Классификация
Классифицируют острый эзофагит и хроническое воспаление пищевода, каждый из которых имеет свои признаки.
Острый эзофагит характеризуется следующими факторами:
- поверхностное поражение (при котором отсутствуют эрозии и язвы);
- повреждение всей толщины слизистой (при таком поражении образуются язвы);
- сильное поражение подслизистых слоёв (часто сопровождается кровотечением).
Хронический эзофагит имеет четыре этапа развития:
- гиперемия органа без эрозий;
- небольшие эрозии покрова органа;
- увеличение эрозий покрова;
- покрытие слизистой язвами.
По характеру воспалительного процесса различают:
- катаральный (когда происходит гиперемия и отёк слизистой);
- эрозивный (возникает при химических и термических ожогах, а также вследствие инфекционного заболевания);
- отёчный;
- геморрагический (процесс, при котором происходит кровоизлияния в стенку пищевода);
- псевдомембранозный;
- некротический (происходит вследствие тяжёлого инфекционного заболевания);
- эксфолиативный;
- флегмонозный (появляется из-за повреждения стенок пищевода инородными телами).
Симптоматика
Симптоматика воспаления пищевода зависит от формы заболевания. Таким образом, на начальных этапах болезнь может протекать без особых видимых клинических симптомов. Единственным проявлением может быть термальная чувствительность пищевода.
При дальнейшем развитии эзофагита, проявляются такие признаки:
- изжога;
- острая и сильная боль за грудной клеткой;
- повышенное слюноотделение;
- нарушение дыхания (проявляется сухим кашлем);
- расстройство глотания вследствие сильных болей;
- отрыжка, которая имеет кислый или горький прикус;
- кровавая рвота.
Хроническому эзофагиту характерны несильно выраженные симптомы. Часто болезнь протекает с небольшими болями в грудной клетке и районе мечевидного отростка.
Эзофагит при беременности появляется вследствие нарушения моторной функции пищевода, часто проявляется изжогой.
Диагностика
Для диагностики эзофагита, нужно обращаться к гастроэнтерологу. При острой форме это заболевание выявить несложно, так как эта форма заболевания обычно имеет ярко выраженную клиническую симптоматику.
Обычно врач назначает эндоскопическое исследование, которое может показать изменения в слизистой. Для выявления нарушений моторной функции пищевода используют эзофагоманометрию.
Для выявления язв обычно проводят рентген пищевода.
Также проводятся такие диагностические процедуры:
- верхняя эндоскопия. Во время процедуры эндоскоп вводят внутрь пищевода и желудка;
- рентгенография верхних отделов ЖКТ. Процедура позволяет увидеть, насколько сильно повреждён пищевод и воспалительный процесс.
Лечение
Как лечить эзофагит, знает врач-гастроэнтеролог. Как правило, лечение эзофагита проводится комплексно, с обязательным соблюдением диеты. Если причиной заболевания стал химический ожог, немедленно проводится промывание желудка. При инфицировании выписываются антибиотики. Также используются препараты, которые могут блокировать выработку кислоты.
Помимо медикаментозного лечения, могут назначить такие физиотерапевтические процедуры:
- амплипульстерапия;
- грязелечение;
- бальнеотерапия.
Диета подразумевает исключение из рациона следующее:
- алкогольные напитки;
- кофе;
- горячую, жирную и острую пищу;
- шоколад.
Вместо этого, диетический рацион подразумевает потребление следующих продуктов:
- нежирное мясо;
- пшеничный хлеб;
- несдобные булочки и печенье;
- яйца;
- творог и сметану;
- макаронные изделия;
- каши, приготовленные на молоке (геркулесовую, гречневую и рисовую).
Разрешаются диетой к употреблению некоторые овощи и фрукты:
- морковь, картофель, свёкла;
- бананы, клубника, виноград.
Не запрещается пить отвары из пшеничных отрубей и некрепкий чай с молоком.
Лечение эзофагита
Существуют и различные народные средства для лечения эзофагита. При этом заболевании такое лечение может быть эффективным.
Распространённым средством для лечения эзофагита является картофельный сок. Он хорошо помогает бороться с изжогой. Такой напиток нужно употреблять раз в день. Однако делать это можно только по предписанию лечащего врача.
Также полезным будет употребление мятного и ромашкового чая. С воспалительными процессами поможет бороться настой укропа.
В острый период болезни запрещено употреблять:
- мяту;
- рябину;
- одуванчик;
- листья подорожника.
Народные средства целесообразно использовать только как дополнение к основной терапии.
Возможные осложнения
Степень осложнений зависит от характера заболевания. После химического ожога или эзофагита с осложнённой формой, могут возникнуть такие осложнения:
- появление рубцов на пищеводе;
- прободная язва с кровотечением;
- пептическая язва;
- аспирационная пневмония, как последствие химического ожога;
- гнойный медиастинит (зачастую является следствием ожогов и попадания инородных тел).
Профилактика
Для того чтобы предотвратить воспаление пищевода, следует придерживаться правильного питания, отказаться от употребления спиртных напитков, избегать употребления горячей пищи. А также следует своевременно лечить любое воспалительное и инфекционное заболевание.
Прогноз
При своевременно начатом эффективном лечении возможно полное выздоровление.
В некоторых случаях возможно возникновение хронических воспалений пищевода, которые контролируются с помощью лекарств и диет.
Источник: https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/2183-ezofagit-simptomy







 Эзофагит представляет воспаление слизистой оболочки пищевода. Каковы же симптомы эзофагита пищевода? Давайте разбираться.
Эзофагит представляет воспаление слизистой оболочки пищевода. Каковы же симптомы эзофагита пищевода? Давайте разбираться.
 Если вовремя не начать лечение такой болезни, как воспаление пищевода, симптомы заболевания могут достаточно быстро усилиться, и оно в достаточно короткие сроки может перерасти в острую форму.
Если вовремя не начать лечение такой болезни, как воспаление пищевода, симптомы заболевания могут достаточно быстро усилиться, и оно в достаточно короткие сроки может перерасти в острую форму.

 Зачастую при эзофагеальном рефлюксе кашель начинает проявляться после 20-30 минут после приема пищи. Как раз в это время происходит активный процесс переваривания поступившей пищи.
Зачастую при эзофагеальном рефлюксе кашель начинает проявляться после 20-30 минут после приема пищи. Как раз в это время происходит активный процесс переваривания поступившей пищи.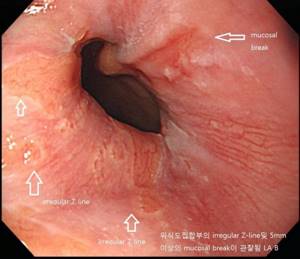
 Появление флегмоны стенки пищевода. Это состояние, когда стенки окутывают гнойные выделения.
Появление флегмоны стенки пищевода. Это состояние, когда стенки окутывают гнойные выделения.