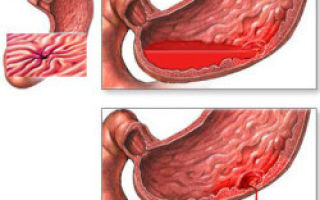
Редкими проблемами с желудком считаются его повреждения. Статистика показывает, что только 0,9-5,1% всех травм брюшины приходится на желудок.
Но проблема часто сочетается с повреждением поджелудочной, селезенки, печени, толстокишечного отдела, 12-перстного отростка кишки. Основные локализации ранений — передняя часть органа, кардия, антрум, большая/малая кривизна.
Возможные сквозные раны — редкость прободной деструкции объясняется защищенностью органа ребрами.
Причины возникновения разрыва желудка
Закрытое травмирование желудка предполагает такую форму деструкции, при которой в результате тупого удара не нарушилась цельность кожных покровов живота.
Повреждение желудка по типу закрытого травмирования возникает, когда:
- производится сильный удар вверх живота твердым предметом;
- органы придавливаются к позвоночнику большим травмирующим элементом;
- происходит резкое, неожиданное смещение желудка с места его фиксации связочным аппаратом, что обычно происходит после приземления в результате случайного или намеренного падения с высоты.
Причины открытых ран:
- проблемы, возникшие при оперативном вмешательстве по поводу других внутренних патологий;
- авиакатастрофы, ДТП, когда живот разрезается травмирующими элементами.
Виды повреждений
- ушибы и гематомы, локализованные внутристеночно;
- стеночные надрывы (чаще передней стенки);
- полный разрыв органа;
- размозжение (часто задней стороны);
- полный отрыв органа от ЖКТ (наблюдается редко и вызывается падением с высоты и при заполненном желудке);
- отрывы привратника, кардии или ДПК.
При полном и частичном разрыве желудка повреждаются серозный и/или мышечный пласт, а слизистая сохраняется. Частичные разрывы и межсерозные гематомы чаще провоцируют вторичный некроз (отмирание тканей) с развитием прободений и полной деструкции. Масштабные разрывы часто влекут за собой травмирование передней стороны по малой кривизне и привратниковой зоны, реже наблюдаются отрывы кардии и задней стороны. Сильные разрывы сопровождаются кровоточивостью и выпячиванием слизистой. В обоих случаях возможно обнаружение разрывов и гематом связочного аппарата. Ушиб желудка сопровождается подсерозным или подслизистым кровоизлиянием, разрывом слизистой.
Симптомы
Проявление проблемы зависит от вида деструкции желудка и времени, прошедшего с момента травмирования. Так как основной признак — шок, то клиника смазывается. Резкие приступы боли в животе, напряжение мышц («дискообразный живот») могут появиться уже значительно позже.
При прослушивании и простукивании живота звук определяется как короткий и глухой за счет накопления свободной жидкости в брюшине.
В зоне печени слышится громкий, но гулкий звук, который объясняется присутствием газов, проникших в брюшную полость из травмированного пищеварительного органа.
Проявление проблемы зависит от вида травмы желудка и времени.
Характер развития состояния разнится в зависимости от периода течения:
- Шок. Наступает сразу после ушиба и различается по интенсивности, так как зависит от порога чувствительности отдельного организма.
- Мнимое благополучие. Этап характеризуется слабыми болями и дискомфортом в животе, возможно раздражение передней брюшной стенки. Симптомы имеют тенденцию к усилению после еды, возможно появление рвоты с кровью.
- Усиление симптоматики. Этап проявляется выраженными симптомами развития стеноза желудка с грубым рубцеванием и изъязвлением слизистой. Возможна перфорация в месте ушиба. Впоследствии наблюдается сращивание желудка с ближайшими органами после рассасывания серозных гематом.
Клиническая картина разрывов серозного слоя, гематом и надрыва связочного аппарата проявляется симптоматикой кровотечения. Ушибы с надрывами желудочных стенок сперва проявляются шоковым состоянием, а картина острого живота выявляется по мере развития воспаления.
Когда стенки разрываются полностью, появляется интенсивный, кинжальный болевой синдром. Размозжение заднего пласта характеризуется жгучей болезненностью, резкими приступами дискомфорта в животе, отдающими в поясницу.
При комбинировании с повреждениями других органов симптоматика травмы желудка отступает на задний план, что существенно осложняет диагностику проблемы.
Диагностические процедуры
В основной массе случаев травмы пищеварительного органа закрытого типа выявляются непосредственно во время проведения операции. Правильно поставить диагноз и определить степень тяжести полученного дефекта помогут:
- лапароскопия;
- лапароцентез;
- модификация абдоминальной пункции с применением метода «шарящего» катетера для определения сгустков крови;
- рентгеноскопия с контрастом, применяемая после прохождения острого периода и снятия болевых симптомов.
Как лечиться?
Так как ткани стенок желудка отличаются прочностью и крепостью, обычно применяют классический метод зашивания. Если обнаружена тенденция к некрозу (обычно при размозжении), подозрительные участки иссекают.
Перед проведением оперативного вмешательства проводится подготовка больного.
Назначаются сердечные медпрепараты, вливаются противошоковые растворы или свежая плазма, если диагностированы анемичные признаки или состояние тяжелого шока.
Важно полностью опустошить желудок, но промывание запрещено ввиду высокого риска разрыва надорванной части, заражения промывочными жидкостями брюшины через имеющееся перфорированное отверстие.
По ходу операции тщательно осматривается весь желудок и ближайшие органы. Выявленные разрывы ушиваются двухрядным швом с освежением краев разорванных тканей. При масштабном размозжении производится резекция. Если сильно повреждена 12-перстная кишка, делается гастроэнтероанастомоз (операция по соединению желудка с тонкой кишкой), что ускоряет заживление ушитой раны и разглаживает рубцы.
Разрыв пищевода – это экстренное состояние с нарушением целости всех слоев пищеводной стенки с образованием прободного дефекта, произошедшее спонтанно либо в результате травматического повреждения. Ситуация характеризуется резким болевым синдромом за грудиной, в эпигастральной области с иррадиацией в спину, надплечье, поясницу.
Пациенту требуется госпитализация для оказания срочной медицинской помощи. Поражение опасно осложнениями, возможно развитие травматического шока, кровотечения со смертельным исходом. При поздней диагностике случаются гнойные воспалительные реакции в средостении, плевральной области, септический шок, отравление токсинами.
Травматическое прободение и спонтанный разрыв пищевода имеют разные причины возникновения. Это редкая патология, в торакальном отделении хирургии встречается 1% всех случаев. У мужского пола разрыв встречается в 3 раза чаще, чем у женщин.
В большинстве моментов патология возникает как последствия хронических заболеваний пищеводной трубки или неправильно проведенных медицинских обследований. Спонтанная перфорация возникает как самостоятельная болезнь в единичных эпизодах.
Разрыв вследствие травмы
Травматический просвет в пищеводе может образоваться в результате лечебных и диагностических манипуляций:
Другие виды травмирования:
- пищевода, в том числе ;
- или опухоль на стенках трубки;
- застрявшие внутри полости;
- проникающие травмы грудной клетки, шеи.
Причины самопроизвольного разрыва
Факторы, провоцирующие спонтанный разрыв пищевода, связаны с нарушением мышечного слоя пищевода. Изменения происходят при рефлюксной болезни, при лекарственном эзофагите, при язвах в результате инфекции у СПИД-больных.
Банкетный разрыв слизистой пищевода
Заброс содержимого желудка или газов в пищевод вызывает повышение внутреннего пищеводного давления. Прободение возникает в его самом слабом участке, который расположен сверху диафрагмального кольца. Такое обстоятельство возникает при сдерживании рвотного рефлекса за столом во время принятия еды. Данное патологическое состояние назвали банкетный пищевод.
Прободное повреждение в пищеводе может быть полным, когда затрагиваются все слои стенки и неполным с нарушением одной или нескольких оболочек.
Разрыв пищевода: симптомы
Перфорация шейного участка пищевода грозит гнойным воспалением жировой клетчатки шеи (шейная флегмона
).
Разрыв в грудном отделе нередко сопровождается воспалением средостения (медиастинит
), сердечной сумки (перикардит
), серозных легочных оболочек (плеврит
).
Полный надрыв брюшного отдела пищевода опасен возникновением воспалительного процесса брюшины (перитонит
).
Клиническая картина разрыва не зависит от локализации и происходит с постепенным нарастанием:
- шокового состояния;
- токсического поражения;
- легочной и сердечной недостаточности.
Сразу после травмы внезапно пациент чувствует боль за грудиной или в эпигастрии, болевые ощущения усиливаются в момент глотания.
При разрыве полой трубки возможны ошибки в постановке диагноза, большое клиническое разнообразие нередко симулирует другую патологию: острый панкреатит, тромбоэмболию, аневризму аорты, прободную язву 12-перстной кишки или , острый инфаркт.
Как ставится диагноз?
Для диагностики используются анамнез, физический осмотр, инструментальные мероприятия. При пальпации определяется эмфизема под кожей, напряжение мышц живота. Перкуссионно в легких простукивается коробочный звук, при прослушивании наблюдается ослабленное дыхание.
Обзорная рентгеноскопия
При возникшем подозрении на разрыв показано проведение грудной и брюшной области. Проводится два вида рентген-обследования – с применением контраста и без контрастного вещества.
- Рентгенография без контраста
не даёт полных сведений о повреждении. Снимки косвенно подтверждают прободное отверстие, заметно смещение сердечной мышцы и легких, произошедшее в результате давления воздушной массой; - Рентгеноконтрастное вещество помогает дать достоверную и полную информацию о прободении и повреждении ближайших тканей. Серия снимков в нескольких проекциях дает возможность контролировать прохождение жидкости через дефектное отверстие в средостение. Для того чтобы смыть контраст со стенок после процедуры пациенту дают выпить несколько глотков тёплой воды.
Далее больной направляется в эндоскопический кабинет для выявления показаний к проведению эндоскопии
.
Доктор внимательно изучает записи в медицинской карте, сопоставляет их с жалобами, выясняет противопоказания, так как процедура не является безопасной.
Информация нужна для выбора метода эндоскопии
и анестезии
, подходящей для больного. Человеку объясняется суть обследования и правила его проведения.
Для выяснения точной локализации и размера отверстия, и параллельно для осуществления хирургии применяют жесткий эндоскоп. Делается санация ложного отверстия в средостение, полость освобождается от остатков еды, гноя, контраста.
Компьютерная томография
Выявляет наличие газа и абсцессы средостения, место накопления воздуха, определяет уровень жидкости. Процедура помогает установить точное место разрыва, его ширину, длину, направленность свища, вид сообщения с другими структурами.
УЗИ-обследование
При помощи ультразвука исследуется плевральный и брюшной участок, внутренние органы. Метод дает возможность определить наличие жидкого компонента в полости плевры, брюшины, в пространстве под легкими или под диафрагмой.
Разрыв пищевода: последствия
Ведущая роль отводится хирургическому вмешательству, которое решает несколько задач. Перфоративный дефект устраняется с помощью ушивания разрыва с последующим наложением швов и герметизацией. В ходе операции решается вопрос для обеспечения энтерального питания – зонд выводится в стому через передний отдел брюшной стенки.
Объем хирургии определяется индивидуально, он зависит от величины повреждения, состояния стенок пищевода и наличия сопутствующих факторов. Хороший результат после хирургии обеспечивается в том случае, если лечение начато сразу в первый день разрыва.
Облегчить состояние способны стимуляторы регенерации пищевода.
Источник: https://papeleta.ru/diseases-of-the-nose/prichiny-poyavleniya-krovi-v-zheludke-razryv-pishchevoda-prichiny-simptomy-i/
Симптомы и причины разрыва слизистой желудка, диагностика и лечение. Желудочное кровотечение. Причины, симптомы, диагностика и лечение патологии. Помощь окружающих и методы лечения
Перфорация, а точнее разрыв пищевода — это нарушение целостности пищевода, произошедшее на фоне травмы или спонтанно.
В таком состоянии помощь одна — неотложка, так как разрыв несет реальную угрозу жизни пациента. Устранить проблему возможно только экстренным хирургическим вмешательством.
В крайнем случае, если пациент находится в стационаре, а разрывы небольшие, то возможно консервативное лечение.
Статистика
Данный вид патологии встречается очень редко, это примерно 1% от всех больных, которые попадают в Перфорация встречается в три раза чаще у пациентов мужского пола. Заболевание чаще встречается у лиц в возрасте от 50 лет и старше. Спонтанный разрыв пищевода, или синдром Бурхаве составляет около 15% всех пациентов с перфорацией.
Классификация заболевания
Патологию принято разделять по принципу возникновения:
- самостоятельное нозологическое заболевание, включая синдром Бурхаве;
- осложнение после другого заболевания, травмы или ятрогенные причины.
По месту локализации:
- полный разрыв пищевода, то есть перфорация локализуется по всей толщине стенки;
- неполная перфорация, то есть локализуется на одной или нескольких оболочках слизистой пищевода;
- внутренний или закрытый разрыв, локализация перфорации внутри пищевода;
- наружная открытая перфорация с местом локализации на внешних стенках пищевода.
Хотя для обоих типов разрыва симптоматика проявления заболевания одинаковая.
Синдром Мэллори-Вэйс, или трещина пищевода
Разрыв пищевода имеет подобную патологию, как и трещина желудка или пищевода. Трещины могут быть единичными, а могут располагаться по всей слизистой оболочке пищевода. Для синдрома Мэллори-Вейса не характерно повреждение соединительных тканей. Как и разрывы, трещины характерны для пациентов в возрасте от 50 лет, мужского пола и злоупотребляющие алкогольными напитками.
Причины
Разрыв пищевода чаще всего возникает на фоне:
- частых ;
- химических ожогов;
- попадания инородных тел, в особенности острых;
- травм и проникающих ранений;
- при неосторожном проведении разнообразных операций, и как следствие травмы пищевода.
В редких случаях к разрывам может частая рвота или сильный и продолжительный кашель. Родовая деятельность, а точнее сильные потуги могут стать причиной заболевания. На фоне эпилептического приступа может наступить также разрыв.
Группа риска
К этой группе относят лиц со следующими патологиями:
- эзофагит;
- язва пищевода с обильной рвотой.
Люди с синдромом неконтролируемого переедания относятся тоже к группе риска. К болезни могут привести сильнейшие физические нагрузки или перенапряжение при дефекации. В группе риска также находятся мужская половина человечества от 50 лет.
Симптомы проявления заболевания
В большинстве случаев клиническая картина характеризуется резким появлением симптомов и проявляется в виде:
- резкие болевые ощущения в загрудинной и эпигастральной области;
- онемение конечностей;
- боли в грудной клетке;
- бледность кожного покрова по всему телу;
- сухой кашель, возникающий на «ровном месте»;
- усиленное слюноотделение;
- тахикардия, одышка;
- неукротимая рвота с вкраплениями крови, со временем рвотная масса может походить на кофейную гущу;
- затрудненное и тяжелое дыхание;
- обильное потоотделение;
- шок на фоне болевых ощущений;
- проявляются признаки интоксикации организма;
- конечности и лицо могут синеть, и развивается цианоз;
- разрыв в области грудного отдела может характеризоваться медиастинитом;
- если разрыв около желудка, возможно появление перитонита;
- эмфиземы, наполненные воздухом, в области лица, шеи.
Наличие симптомов разрыва пищевода требует немедленной медицинской помощи. Как не прискорбно, но в 50% случаев перфорации пациенты погибают из-за несвоевременного обращения за помощью.
Проблема лежит еще и в плоскости того, что симптомы разрыва характерны и для ряда других заболеваний и могут быть причиной плеврита или инфаркта. Вследствие этого без адекватной диагностики и лечения человек может просто погибнуть.
Диагностические мероприятия
При подозрении на разрыв пищевода диагностические мероприятия проводятся в экстренном порядке. Для начала проводится физикальный осмотр, выясняется анамнез. Затем берется кровь на биохимический и общий анализ.
Проводится рентгенологическое исследование и УЗИ. В зависимости от локализации болей, проводится рентгенологическое исследование грудной клетки. Диагностика также включает в себя медиастиноскопию и фарингоскопию.
Рентгенологическое исследование направлено на выявление жидкости и воздушных капсул в области плевры и брюшной полости. Для определения места локализации недуга, предварительно в пищевод вводится водорастворимый контраст, который мигрируя, позволяет определить локализацию и размеры повреждения пищевода.
Эндоскопия проводится с использованием жесткого эндоскопа, чтобы не раздувать пищевод воздухом.
Лечебные мероприятия
Лечение разрыва пищевода предполагает хирургическое вмешательство.
Очень редко, но все же используется консервативное лечение. Такие мероприятия возможны, если слизистая повреждена не более чем на 1,5 см. Это может быть повреждение пищевода рыбьей костью или биопсийной иглой, главное условие — отсутствие повреждения органов средостения.
К тому же, у пациента не должно быть сопутствующей симптоматики, которая является показанием к оперативному вмешательству. В этом случае используется активная антибиотикотерапия. Питание и питье во время лечения не предполагает введение пищи через рот. Антибиотики вводятся пациенту несколько раз в сутки и положен полный постельный режим.
Если все мероприятия не дали положительного эффекта, то придется проводить операцию.
Однако чаще всего «побороть» заболевание и избежать летального исхода возможно только при участии хирурга. Основные оперативные мероприятия направлены на:
- скорейшее ушивание разрыва;
- дренаж гнойников при их наличии, чтобы предотвратить развитие перитонита;
- временное исключение пищевода из общей системы пищеварения.
После операции, по крайней мере, 2 суток нельзя употреблять пищу через рот. Питание проводится через гастростому. Врачи вводят специальный питательный раствор.
Если состояние пациента позволяет, то на 3 сутки начинается введение пищи обычным способом, но положен диетический стол. К употреблению разрешены следующие продукты:
- овощи и фрукты в запеченном виде;
- каши;
- супы-пюре;
- кисель и компоты;
- мясо и рыба, только нежирных пород, обязательно запеченные или приготовленные на пару;
- пудинги из творога и мяса.
Нельзя будет употреблять мучные продукты, включая хлеб. Запрещено употреблять жареную и жирную пищу, консервацию, кислые продукты, которые могут раздражать слизистую оболочку. Продукты, содержащие красители.
Все продукты, которые можно употреблять после операции, должны иметь пюреобразную консистенцию или быть в перетёртом виде, перед приемом их необходимо довести до теплого состояния и употреблять небольшими порциями.
Возможные осложнения
Последствия разрыва пищевода могут быть ужасающими. Запущенная форма заболевания может стать причиной развития гнойного и воспалительного процесса, что приведет к повреждению клетчатки. Своевременность лечения — гарантия исключения риска развития пагубных последствий и наступления летального исхода.
Прогноз и профилактика
Как при наличии разрыва пищевода, синдрома Мэллори-Вейса, прогноз на выздоровление во многом зависит от временного интервала, между началом лечения и временем повреждения пищевода. Немаловажную роль играют и осложнения, которые сопровождают патологию, место локализации и размер разрыва, общее состояние пациента, хронические заболевания.
Профилактические мероприятия в данном случае играют вторичную роль. Тем не менее, исключение некоторых факторов позволит предупредить развитие заболевания. Следует избегать ятрогенных повреждений, не допускать свой организм до состояния булимии, своевременно проходить медицинский осмотр.
Необходимо соблюдать некоторые правила, чтобы минимизировать риск появления перфорации. Обучать детей всегда употреблять пищу не торопясь, тщательно ее пережёвывать.
Часто перфорация происходит на фоне проглатывания большого куска пищи. Не стоит забывать о поговорке «когда я ем, я глух и нем». Следует отказаться от сильных физических нагрузок, от поднятия тяжестей.
Питание должно быть сбалансированным и правильным, не следует злоупотреблять алкогольными напитками.
Комментариев:
- Кровотечения в желудке: как появляются и почему происходят
- Помощь окружающих и методы лечения
- Кровотечение при разрыве слизистой оболочки
- Кровотечение при язве желудка
Врачи в последние несколько лет бьют тревогу по поводу того, что к ним обращается все больше пациентов, у которых появляется кровь в желудке, причины этого кроются в различных заболеваниях.
Одновременно с этим растет и число летальных исходов от кровопотери.
Кровотечения в желудке: как появляются и почему происходят
Появление крови в желудке — это не болезнь. Это проявление или осложнение какого-то заболевания, которое таким образом сигнализирует о своем присутствии в организме. Самому больному и окружающим необходимо помнить, что в таком случае нужна срочная медицинская помощь. Последствия при промедлении могут стать необратимыми.
Как правило, желудочные кровотечения проявляются из-за повреждения стенок этого важного внутреннего органа человека. Причины кроются в различных недугах, а именно:
- онкологическое заболевание ЖКТ;
- гастрит с проявлениями эрозии;
- кровоточащая язва желудка;
- полипоз и др.
Если внутреннее кровотечение явное, то симптомы проявляются так:
- головокружение;
- слабость во всем организме;
- одышка;
- шум в голове и ушах;
- темные пятна в глазах;
- бледность кожных покровов;
- учащенное сердцебиение и пульс;
- возможна потеря сознания.
При кровотечении из желудка возможна рвота, напоминающая кофейную гущу. Это происходит из-за действия соляной кислоты, находящейся в этом органе.
Явные кровотечения видны, поэтому с ними бороться легче. А у скрытых какие-либо признаки практически отсутствуют, поэтому они диагностируются только с помощью лабораторных исследований, которым подвергается желудочный сок. При всех кровотечениях усиливаются признаки анемии.
Источник: https://radzo.ru/simptomy-i-prichiny-razryva-slizistoi-zheludka-diagnostika-i-lechenie/
Разрыв прямой кишки: причины, симптомы, последствия
Причины разрыва прямой кишки
- Перелом костей таза.
- Неправильное постановление клизмы (нарушение техники проведения данной манипуляции) приводит к тому, что кишка, ее слизистая и даже сфинктер сильно повреждаются.
- Тяжелые роды, которые сопровождаются разрывом промежности и прямой кишки.
- Огнестрельное ранение.
- Введение инородного тела в кишку.
- Падение на промежность, которое привело к ее разрыву.
- Занятия нетрадиционным сексом.
- Закрытая (тупая) травма низа живота. При этом сам удар должен быть достаточно сильным, чтобы спровоцировать мгновенный разрыв кишечника и внутреннее кровотечение.
Важно! Чаще всего закрытая тупая травма живота может случиться при падении с высоты, ДТП и прямом ударе в живот.
- Разрыв стенок прямой кишки из-за резкого поднятия тяжестей классифицируется как спонтанная травма. Она развивается при повышении давления в брюшной полости человека и невылеченном воспалении прямой кишки.
- Отхождение каловых камней могут повреждать не только внутренние органы, но и также саму прямую кишку.
- Случайное проглатывание инородных предметов.
Важно! Именно повреждение инородными предметами прямой кишки часто становится причиной ее разрыва у маленьких детей. По этой причине следует не разрешать малышам играть игрушками, у которых есть мелкие детали.
Симптомы и проявления патологии
- Боль. При такой травме человек будет страдать от сильного болевого синдрома, который локализуется в низу живота и заднем проходе. Характер боли – преимущественно схваткообразный и ноющий. Причиной болей в прямой кишке может быть не только разрыв.
- Тошнота и рвота.
- Сильное внутреннее кровотечение.
- Повышение температуры тела.
- Слабость.
- Озноб.
- Появление крови в кале. Этот симптом характерен также для такого заболевания, как свищ прямой кишки.
- Боль при дефекации.
- Отхождение газов.
- Выделение кала через влагалище.
Важно! При появлении хотя бы двух из вышеперечисленных симптомов следует вызывать врача, так как отсутствие своевременной медицинской помощи грозит серьезными осложнениями в состоянии человека.
Диагностика
- УЗИ брюшной полости.
- Лапароскопия.
- КТ.
- МРТ.
- Рентгенография с контрастом.
В зависимости от типа и сложности повреждения, пациенту будет назначено соответствующее лечение.
Лечение
Если повреждение довольно обширное, то на ней делается ушивание либо полная резекция кишечника. Главная задача при этом – обеспечить нормальную проходимость в кишке и остановить кровотечение.
После операции пациенту назначается медикаментозная терапия. Она включает в себя такое:
- Прием антибиотиков.
- Прием обезболивающих препаратов.
- При высокой температуре назначаются жаропонижающе лекарства (Ибупрофен).
Кроме того, в первые две недели больной должен соблюдать строгую диету, а именно:
Отказаться от употребления таких продуктов:
- соленое;
- жирное;
- жареное;
- копченное;
- трудноперевариваемые продукты (фасоль, сладости, хлеб).
Основу рациона должны составлять отварные блюда или приготовленные на пару (каши, рыба, нежирное мясо, отвар из сухофруктов, тушеные овощи).
Профилактика
Чтобы защитить себя от возможного разрыва прямой кишки, следует придерживаться таких советов:
- Избегать резкого поднятия чрезмерных тяжестей и физических перенагрузок.
- Контролировать дефекацию и при появлении запоров решать данную проблему, поскольку иногда она также может спровоцировать появление трещины в прямой кишке — одного из заболеваний, которым подвержена прямая кишка.
- Нужно сбалансированно питаться.
При появлении первых неприятных симптомов как можно скорее обращаться к врачу, чтобы не ухудшать свое состояние.
Источник: https://pdoctor.ru/pryamaya-kishka/prichiny-razryva-i-metody-lecheniya.html
Ушиб желудка симптомы и лечение
Каждый, хотя бы раз в жизни, задавал себе вопрос – что такоеушиб живота? К чему может привести такое телесное повреждение? Нужна ли срочная помощь медиков или существует специальное лечение? Ответы на эти простые вопросы могут помочь большому количеству пациентов не допустить опасных для жизни осложнений. Потому запомните, что ушиб живота – это очень серьезно и обязательно нужно показаться доктору.
Виды повреждений живота и их диагностирование
Существует две разновидности ушибов живота: открытые и закрытые. Отличие первого заключается в нарушениях целостности покровов кожи. Наиболее распространенными причинами возникновения являются ранения ножом и огнестрельным оружием.
Закрытый тупой ушиб брюшной полости возникает по причине:
- Сильной перегрузки мышц;
- Падения;
- Ударения.
Какими бы не были ушибы живота, всегда существует угроза наличия тех повреждений, которые приведут к повреждению внутренних органов (печень, желудок, почки, селезенка, кишечник).
Основным симптомом открытого ушиба является повреждение кожных покровов. А вот диагностировать закрытый вид гораздо сложнее, ведь симптомов в этом случае гораздо больше:
- Резкое болевое ощущение большой силы в брюшной полости;
- Мочеиспускание происходит чаще обычного;
- Пульс учащенный и давление снижено;
- Понос, рвота;
- Возрастает шоковый показатель;
- Появление синяков, опухолей или ссадин.
Такие признаки дают возможность предполагать повреждение органов. К примеру, припухлый живот, ссадины или опухоли, боли при дефекации свидетельствуют о сильном ушибе брюшных стенок. При разрыве мышцы появляется кишечная непроходимость, а если пострадал сам кишечник, то у пациента случится шок, внутреннее кровотечение и рвота.
Ушиб живота у ребенка
Анамнез врач должен собрать и у пострадавшего ребенка, и у находившихся рядом людей. Важнейшим моментом является выяснение обстоятельства случившегося для представления о том, к чему мог привести травма живота у ребенка. Медики прослеживают пульс, артериальное давление крови, наличие или отсутствие температуры и берут анализы кровь-моча, чтобы иметь полную картину о повреждениях.
При наличии у ребенка примесей крови в испражнениях или если ртом пошла кровь, то поврежден — пищевод, желудок либо двенадцатиперстная кишка. Кровяные содержания в моче указывают на увечье почек или мочевыводящего пути.
Повреждения у ребенка после ушиба живота различаются по степени сложности и характеру:
- Подкапсульный разрыв;
- Увечья паренхимы;
- Опухоли внутри органа;
- Грубое нарушение целостности стенок в области органа;
- Полное отделение пострадавшего органа или его части.
Основным признаком наличия изменений во внутренних органах является боль. Исчезает активность, кожа становится бледной.
Лечение ушиба живота у детей бывает, как консервативного, так и оперативного рода. Первому методу свойственно соблюдение диеты, полный покой, наблюдение постоянного характера за пациентом.
Доврачебная помощь при травмах живота
Если есть все симптомы ушиба живота, обязательно нужно идти к врачу. Ни близкие пострадавшего, ни сам пациент правильно не диагностируют поражения и не назначат лечение, особенно если полученная травма живота является серьезной.
До приезда скорой при незначительных ушибах оказывается доврачебная первая помощь при ушибе живота. Ее допускают лишь в случае тупых закрытых повреждений.
Пострадавшему человеку проводятся такие мероприятия по облегчению симптомов:
- Без движений резкого типа положить пострадавшего на ровность;
- Придерживать больного, чтобы он не потерял сознание;
- К поврежденному месту приложить холод для снятия напряжения и острой боли.
В качестве охлаждающего компресса можно взять грелку и налить холодной воды, или же просто кусок материи смоченной в ледяной воде. Прикладывать холод нужно 10 или 20 минут, после делается перерыв на пять минут, и процедура снова повторяется.
В общей сложности оказание первой помощи не должно длиться более двух с половиной часов. Если принятые меры не облегчают состояние пациента, то устранить негативные ощущения смогут лишь медики. Кровотечение, бледность пациента, потеря сознания и усиливающаяся боль – это та симптоматика, которая под силу лишь специалистам на скорой помощи.
После удара или ушиба запрещено давать больному пищу, медикаменты обезболивающего характера или воду.
Первая помощь при ушибе живота очень важна, поскольку до приезда медиков гематома внутренних органов вырастает и осложняет и без того нелегкую ситуацию.
Ушиб желудка при травмах живота
Ушиб желудка – это чрезвычайно редко встречающееся повреждение, полученное вследствие ушиба живота. Его диагностируют вследствие:
- Причиненного в верхние отделения передней части внутриутробного отдела сильного удара, нанесенного твердым предметом.
- Сильного смещения желудочного органа в момент приземления в случае падений с огромной высоты.
- Сдавливания органа промеж предметом, наносящим удар и позвоночником.
Величина и уровень повреждений будут напрямую зависеть от направленности удара и от степени наполнения органа. Нанесение ушиба при переполненном желудке приведет к более обширному повреждению.
Легкое — отличается излиянием крови под серозную оболочку и ее последующим разрывом. Не важно, какого рода ушиб желудка произошел, лечение будет однозначным – операция. Именно поэтому такое повреждение очень опасно.
Какие при повоеждениях живота возможны осложнения
После ушибов брюшной области лечение зачастую назначает хирург.
Для правильного диагностирования пациенту будет предложено пройти рентген и исследование на ультразвуковом аппарате, томографию на компьютере или лапароскопию.
Это делается с целью определения, нужно ли операбельное вмешательство больному. Менее серьезная травма чревата назначением постельного режима, лечением холодом, для устранения опухоли, синяков и ссадин — физиотерапией.
Не стоит забывать, что впоследствии после травмы живота могут развиться осложнения. Одними из распространенных является грыжа, образовавшаяся после мышечного разрыва. Наиболее опасным последствием от ушиба остается внутреннее кровотечение. Его всегда рассматривают, как прямую угрозу для жизни больного.
После операции часто встречаются такие осложнения, как перитонит. Данное воспаление может вызвать заражение крови и может закончиться для пациента летально.
Любой ушиб живота требует немедленного обращения к врачам. Даже при высококвалифицированном оказании доврачебной помощи такие нарушения требуют прохождения ультразвуковой диагностики.
Ведь никто не знает наверняка, происходят ли в животе какие-либо процессы патологического характера.
Лишь способы современной диагностики способны сберечь не только здоровье пациента от различного рода осложнений, но и зачастую его жизнь.
Редкими проблемами с желудком считаются его повреждения. Статистика показывает, что только 0,9—5,1% всех травм брюшины приходится на желудок.
Но проблема часто сочетается с повреждением поджелудочной, селезенки, печени, толстокишечного отдела, 12-перстного отростка кишки. Основные локализации ранений — передняя часть органа, кардия, антрум, большая/малая кривизна.
Возможные сквозные раны — редкость прободной деструкции объясняется защищенностью органа ребрами.
Причины возникновения разрыва желудка
Закрытое травмирование желудка предполагает такую форму деструкции, при которой в результате тупого удара не нарушилась цельность кожных покровов живота.
Повреждение желудка по типу закрытого травмирования возникает, когда:
- производится сильный удар вверх живота твердым предметом;
- органы придавливаются к позвоночнику большим травмирующим элементом;
- происходит резкое, неожиданное смещение желудка с места его фиксации связочным аппаратом, что обычно происходит после приземления в результате случайного или намеренного падения с высоты.
Причины открытых ран:
- проблемы, возникшие при оперативном вмешательстве по поводу других внутренних патологий;
- авиакатастрофы, ДТП, когда живот разрезается травмирующими элементами.
Источник: https://kcson-sp.ru/ushib-zheludka-simptomy-i-lechenie.html
Травмы живота
Травмы живота – обширная группа тяжелых повреждений, в большинстве случаев представляющих угрозу для жизни пациента. Могут быть как закрытыми, так и открытыми. Открытые чаще всего возникают вследствие ножевых ранений, хотя возможны и другие причины (падение на острый предмет, огнестрельное ранение). Причиной закрытых травм обычно становятся падения с высоты, автомобильные катастрофы, несчастные случаи на производстве и т. д. Тяжесть повреждения при открытой и закрытой травме живота может варьироваться, но особую проблему представляют закрытые травмы. В этом случае из-за отсутствия раны и внешнего кровотечения, а также из-за сопутствующего таким повреждениям травматического шока или тяжелого состояния больного нередко возникают трудности на этапе первичной диагностики. При подозрении на травму живота необходима срочная доставка больного в специализированное медицинское учреждение. Лечение обычно хирургическое.
Травма живота – закрытое или открытое повреждение области живота как с нарушением, так и без нарушения целостности внутренних органов.
Любая травма живота должна рассматриваться, как серьезное повреждение, требующее немедленного обследования и лечения в условиях стационара, поскольку в таких случаях существует высокий риск развития кровотечения и/или перитонита, представляющих непосредственную опасность для жизни больного.
В отечественной травматологии используется следующая классификация травм живота. Закрытые травмы живота:
- Без повреждения внутренних органов – ушибы брюшной стенки.
- С повреждением внутренних органов за пределами брюшной полости. При этом чаще повреждаются мочевой пузырь, почки и некоторые отделы толстого кишечника.
- С повреждением органов брюшной полости.
- С внутрибрюшным кровотечением. Возникают при травме брыжейки кишечника, сосудов сальника, селезенки и печени.
- С угрозой быстрого развития перитонита. Сюда относятся травмы живота с разрывом полых органов – желудка и кишечника.
- С сочетанными повреждениями паренхиматозных и полых органов.
Открытые травмы живота:
- Непроникающие.
- Проникающие без повреждения внутренних органов.
- Проникающие с повреждением внутренних органов.
Кроме того, травмы живота могут быть изолированными (одно повреждение), множественными (несколько повреждений, например, множественные раны в области живота) и сочетанными (сочетающимися с повреждением других органов и систем).
Открытое повреждение может быть нанесено огнестрельным оружием, холодным оружием или вторичным снарядом.
Резаные раны наносятся ножом. Резаные раны имеют форму линии и достаточно большую протяженность. Края ровные. Нередко такие травмы живота сопровождаются значительным наружным кровотечением вследствие пересечения большого количества сосудов. При обширных повреждениях возможна эвентрация – состояние, при котором орган брюшной полости выпадает в рану.
Колотые раны могут быть нанесены тонким ножом, штыком, узким стилетом, ножницами, шилом или столовой вилкой. Колотые раны отличаются тонким раневым каналом, обычно слабо кровоточат.
При этом возможна большая глубина раневого канала и серьезные повреждения внутренних органов.
Представляют серьезную угрозу, поскольку пациент, видя небольшую рану, может недооценить опасность и слишком поздно обратиться за помощью.
Рубленые раны возникают при ударе топором. Они большие с достаточно неровными краями, с обильным кровотечением и обширным повреждением мягких тканей.
Рваные раны образуются при нападении животных или повреждении механизмами вследствие производственной травмы (например, при контакте с лопастью вентилятора).
Это – самые тяжелые, обширные и травматичные раны. Ткани и органы в таких случаях имеют множественные повреждения с раздавливаниями и разрывами.
Кроме того, как правило, рваные раны сопровождаются сильным загрязнением тканей.
Огнестрельные раны также относятся к группе особенно тяжелых повреждений, поскольку сопровождаются не только образованием раневого канала, но и контузией ткани на расстоянии примерно в 30 раз превышающем диаметр пули или дробины.
Из-за контузии ткани и органы растягиваются, сжимаются, расслаиваются или разрываются.
Кроме того, травма живота при огнестрельном ранении может быть неявной, поскольку входные отверстия в 50% случаев располагаются не на передней брюшной стенке, а в других местах (например, на боку или в области поясницы).
При повреждении вторичным снарядом (металлической деталью, осколком стекла и т. д.) возникают рвано-ушибленные раны. Такая травма живота характерна для несчастных случаев на производстве и автомобильных катастроф.
Ушиб брюшной стенки сопровождается болью и локальным отеком области повреждения. Возможны кровоизлияния и ссадины. Боль усиливается при акте дефекации, чихании, кашле и изменении положения тела.
Разрыв мышц и фасций брюшной стенки проявляется теми же симптомами, однако, боль в этом случае более сильная, поэтому возможно развитие динамической кишечной непроходимости вследствие рефлекторного пареза кишечника. Необходимо дополнительное обследование для исключения разрывов паренхиматозных и полых органов.
Разрыв тонкой кишки обычно возникает при прямом ударе в область живота. Сопровождается усиливающейся и распространяющейся болью в животе, напряжением мышц брюшной стенки, учащением пульса и рвотой. Возможно развитие травматического шока.
Разрыв толстой кишки по симптоматике напоминает разрывы тонкой кишки, однако при этом нередко выявляется напряжение брюшной стенки и признаки внутрибрюшного кровотечения. Шок развивается чаще, чем при разрывах тонкой кишки.
Повреждение печени возникает при травме живота достаточно часто. Возможны как подкапсульные трещины или разрывы, так и полный отрыв отдельных частей печени. Такая травма печени в подавляющем большинстве случаев сопровождается обильным внутренним кровотечением.
Состояние больного тяжелое, возможна потеря сознания. При сохраненном сознании пациент жалуется на боли в правом подреберье, которые могут иррадиировать в правую надключичную область. Кожа бледная, пульс и дыхание учащенное, артериальное давление снижено.
Признаки травматического шока.
Повреждение селезенки – наиболее распространенное повреждение при тупой травме живота, составляет 30% от общего числа травм с нарушением целостности органов брюшной полости. Может быть первичным (симптомы появляются сразу после травмы) или вторичным ( симптомы возникают через несколько дней или даже недель). Вторичные разрывы селезенки обычно наблюдаются у детей.
При небольших разрывах кровотечение останавливается из-за образования кровяного сгустка. При крупных повреждениях возникает обильное внутреннее кровотечение со скоплением крови в брюшной полости (гемоперитонеум).
Состояние тяжелое, шок, падение давления, учащение пульса и дыхания. Пациента беспокоят боли в левом подреберье, возможна иррадиация в левое плечо.
Боль уменьшается в положении на левом боку с согнутыми и подтянутыми к животу ногами.
Повреждения поджелудочной железы. Обычно возникают при тяжелых травмах живота и нередко сочетаются с повреждением других органов (кишечника, печени, почек и селезенки).
Возможно сотрясение поджелудочной железы, ее ушиб или разрыв. Пациент жалуется на резкие боли в подложечной области.
Состояние тяжелое, живот вздут, мышцы передней брюшной стенки напряжены, пульс учащен, артериальное давление снижено.
Повреждение почки при тупой травме живота встречается достаточно редко. Это связано с месторасположением органа, лежащего в забрюшинном пространстве и со всех сторон окруженного другими органами и тканями.
При ушибе или сотрясении появляется боль в поясничной области, макрогематурия (выделение мочи с кровью) и повышение температуры. Более тяжелые повреждения почек (размозжения или разрывы) обычно возникают при тяжелой травме живота и сочетаются с повреждением других органов.
Характерно шоковое состояние, боль, напряжение мышц в поясничной области и подреберье на стороне поврежденной почки, падение артериального давления, тахикардия.
Разрыв мочевого пузыря может быть внебрюшинным или внутрибрюшинным. Причиной становится тупая травма живота при наполненном мочевом пузыре. Для внебрюшинного разрыва характерны ложные позывы на мочеиспускание, боль и отек промежности. Возможно выделение малого количества мочи с кровью.
Внутрибрюшинный разрыв мочевого пузыря сопровождается болью внизу живота и частыми ложными позывами на мочеиспускание. Из-за мочи, излившейся в брюшную полость, развивается перитонит. Живот мягкий, умеренно болезненный при пальпации, отмечается вздутие и ослабление кишечной перистальтики.
Подозрение на травму живота является показанием к немедленной доставке пациента в стационар для диагностики и дальнейшего лечения. В такой ситуации крайне важно как можно быстрее оценить характер повреждений и в первую очередь – выявить кровотечение, которое может угрожать жизни пациента.
При поступлении во всех случаях обязательно выполняются анализы крови и мочи, проводится определение группы крови и резус-фактора. Остальные методы исследования выбираются индивидуально с учетом клинических проявлений и тяжести состояния пациента.
С появлением современных, более точных методов исследования рентгенография брюшной полости при травме живота частично утратила свое диагностическое значение. Тем не менее, ее можно применять для выявления разрывов полых органов.
Проведение рентгенологического исследования также показано при огнестрельных ранениях (для определения места расположения инородных тел – пуль или дроби) и при подозрении на сопутствующий перелом таза или повреждение грудной клетки.
Доступным и информативным методом исследования является УЗИ, позволяющее диагностировать внутрибрюшное кровотечение и обнаруживать подкапсульные повреждения органов, которые могут стать источником кровотечения в будущем.
При наличии соответствующего оборудования для обследования пациента с травмой живота используют компьютерную томографию, которая позволяет детально изучить структуру и состояние внутренних органов, выявив даже небольшие повреждения и незначительное кровотечение.
При подозрении на разрыв мочевого пузыря показана катетеризация – подтверждением диагноза является малое количество кровянистой мочи, выделяющейся через катетер. В сомнительных случаях необходимо проведение восходящей цистографии, при которой обнаруживается наличие рентгенконтрастного раствора в околопузырной клетчатке.
Одним из самых эффективных методов диагностики при травме живота является лапароскопия.
В брюшную полость через небольшой разрез вводится эндоскоп, через который можно непосредственно увидеть внутренние органы, оценить степень их подтверждения и четко определить показания к операции.
В ряде случаев лапароскопия является не только диагностической, но и лечебной методикой, при помощи которой можно остановить кровотечение и удалить кровь из брюшной полости.
Открытые раны являются показанием к экстренной операции. При поверхностных ранах, не проникающих в брюшную полость, выполняется обычная первичная хирургическая обработка с промыванием полости раны, иссечением нежизнеспособных и сильно загрязненных тканей и наложением швов. При проникающих ранениях характер оперативного вмешательства зависит от наличия повреждений каких-либо органов.
Ушибы брюшной стенки, а также разрывы мышц и фасций лечатся консервативно. Назначается постельный режим, холод и физиотерапия. При крупных гематомах может понадобиться пункция или вскрытие и дренирование гематомы.
Разрывы паренхиматозных и полых органов, а также внутрибрюшные кровотечения являются показанием к экстренной операции. Под общим наркозом выполняется срединная лапаротомия.
Через широкий разрез хирург тщательно осматривает органы брюшной полости, выявляет и устраняет повреждения. В послеоперационном периоде при травме живота назначаются анальгетики, проводится антибиотикотерапия.
При необходимости в ходе операции и в послеоперационном периоде выполняется переливание крови и кровезаменителей.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/abdominal-trauma