Стресс и нарушение режима питания часто провоцируют сбои в сократительной функции желчного пузыря и выработке желчи. Расстройство может являться следствием других заболеваний, связанных с пищеварением. При дискинезии желчевыводящих путей (ДЖВП) проводится лечение препаратами, которые нормализуют нарушенный отток желчи и усиливают ее выработку.
Диагностика заболевания
Симптомы дискинезии схожи с проявлениями большинства нарушений в работе желчного пузыря – холециститом (воспалением слизистой органа), желчнокаменной болезнью. Необходимо дифференцировать это заболевание от других проблем с желудочно-кишечным трактом. В качестве первичной диагностики проводятся пальпация области живота, сбор анамнеза о сопутствующих заболеваниях.
Для постановки точного диагноза могут потребоваться обследования:
- УЗИ желчного пузыря и других органов (печени, кишечника и желудка);
- дуоденальное зондирование двенадцатиперстной кишки с забором желчи;
- холецистография с использованием контрастного вещества;
- эндоскопическая ретроградная холангипанкреатиграфия;
- анализы крови, мочи, кала.
Дискинезия разделяется на гипо- и гиперкинетичексую. При гиперкинетической форме наблюдается повышенная активность желчного пузыря, спазмы. Сокращения органа происходят более часто и сильно, чем требуется для переваривания пищи.
В результате возникают спазм и резкая боль. Причиной дисфункции чаще всего являются психологические факторы – стресс, переутомление. В ряде случаев нарушение возникает из-за нерегулярного питания, больших перерывов между приемами пищи.
Гипотоническая дискинезия (или гипокинетическая) характеризуется снижением количества вырабатываемой желчи и ослаблением сократительной функции желчного пузыря. В молодом возрасте чаще развивается расстройство по гиперкинетическому типу, в зрелом и старшем возрасте – по гипокинетическому.
Проявления этих форм заболевания отличаются. При гипокинетической дискинезии боли в правом боку ноющие, тупые, отдают в спину. Могут чувствоваться тяжесть и распирание в желчном пузыре.
Неприятные ощущения обычно вызваны застоем желчи.
При гиперкинетическом расстройстве боль возникает чаще всего после приема пищи или ночью, она резкая, но длится недолго, вызвана избыточной активностью органа и спазмом сфинктеров.
Симптомы и лечение гиперкинетической дискинезии
Признаками гиперкинетической дискинезии являются внезапные приступы колики в правом боку, длящиеся не более 20 минут. Также для гиперкинетической формы заболевания характерны:
- нарушение аппетита;
- худоба;
- понос;
- тахикардия;
- утомляемость.
Лечить ДЖВП у взрослых нужно в зависимости от вида заболевания – гипер- или гиподискинезия. При гипертонусе желчного пузыря используются препараты, уменьшающие его, – спазмолитики (Дротаверин, Но-Шпа, Папаверин), а также успокаивающие и общеукрепляющие средства. Нифедипин применяется для снижения тонуса мускулатуры и сфинктера Одди (отвечающего за выход желчи).
Ограничивается употребление жиров, раздражающей пищи. Желчегонные и стимулирующие выработку желчи средства при гипертонусе не применяются.
Лечение ДЖВП по гиперкинетическому типу у детей подразумевает прием препаратов, укрепляющих нервную систему и снижающих возбудимость, а также для снятия боли и спазма. Дозировка препаратов для детей меньше, чем для взрослых, ее определяет врач. Для нервной системы полезны растительные настои – женьшень, элеутерококк.
Желчегонные препараты при дискинезии
При гипотонической дискинезии возникает нехватка желчи для переваривания пищи. Если жидкость вырабатывается в достаточном количестве, то из-за низкой активности пузыря возникает ее застой. Характерны также:
Прием желчегонных средств помогает повысить тонус желчного пузыря, усилить сократительную функцию и предотвратить застой желчи, который может привести к развитию воспалительных процессов в органе. Препараты при дискинезии желчевыводящих путей по своему действию делят на 3 группы:
- холеретики;
- холекинетики;
- холеспазмолитики.
Холеретики – лекарства, стимулирующие выработку желчи. Усиливают отток секрета и повышают сократительную способность при дискинезии желчевыводящих путей препараты-холекинетики. Холеспазмолитики – это таблетки или растворы для инъекций, снимающие спазм и боль.
Прием желчегонных средств при дискинезии желчного пузыря может сочетаться с прогреванием органа – эта процедура называется тюбаж. Она способствует удалению застоявшейся желчи из пузыря, снятию спазма. После приема препарата нужно приложить к правому боку грелку. Такое лечение дискинезии желчного пузыря способствует оттоку желчи.
При лечении дискинезии желчевыводящих путей у детей используют те же препараты, но в меньшей дозировке. Наиболее популярными детскими лекарствами являются средства на растительной основе, а также содержащие сухую желчь животных.
Помимо приема препаратов для лечения дискинезии желчевыводящих путей, необходимо нормализовать режим, избегать стресса, не употреблять в пищу жирное, жареное и копченое, алкоголь и другие продукты, увеличивающие нагрузку на пищеварительный тракт. Диета при дискинезии должна обязательно включать супы, каши (теплые или подогретые), тушеные или вареные овощи, творог и другие кисломолочные продукты.
Холеретики
Лекарства содержат сухой экстракт желчи животных, пищеварительные ферменты, химические вещества, способствующие увеличению объема вырабатываемой желчи. В некоторых желчегонных препаратах содержатся экстракты растений, способствующих выработке и естественному выделению желчи. Таким эффектом обладают препараты:
- Аллохол;
- Холензим;
- Хологон;
- Никодин;
- Хофитол;
- Фламин;
- Урсосан.
Аллохол Холензим
Холекинетики
Стимулируют выделение желчи из пузыря в двенадцатиперстную кишку. Их используют для проведения процедуры тюбажа и регулярно принимают при дискинезии по гипокинетическому типу. Назначаются при застое желчи:
- Сульфат беберина;
- Сульфат магния;
- Гепабене;
- Оксафенамид;
- Раствор сорбита;
- Холосас.
Рекомендуется употреблять растительные настои и отвары трав, обладающих желчегонным эффектом, – кукурузные рыльца, крапиву, мяту, мелиссу, полынь, кукурузные рыльца, пижму, барбарис.
Холеспазмолитики
Лекарства, снимающие спазм и облегчающие боль, используются как при гиперкинетической, так и при гипокинетической дискинезии. Наиболее часто применяются у детей и взрослых:
- Но-шпа;
- Дротаверин;
- Папаверин.
Но-шпа
Самые эффективные лекарственные препараты
Наиболее часто применяемое средство при лечении заболеваний печени и желчного пузыря – Аллохол. В его состав входят сухая желчь животных, экстракты чеснока, крапивы и активированный уголь. Средство стимулирует выработку и отток желчи, улучшает моторику всей пищеварительной системы. Благодаря натуральному происхождению не наносит вреда беременным и кормящим женщинам.
Его назначают как взрослым, так и детям, дозировка определяется врачом. Препарат нельзя применять при заболеваниях:
- гепатит в острой форме;
- язва желудка или кишечника;
- печеночная дистрофия;
- обструкционная желтуха;
- дискинезия по гипертоническому типу.
Холензим, как и Аллохол, содержит сухую желчь. В его составе присутствуют ферменты, необходимые для переваривания пищи, – амилаза, липаза, трипсин.
Используется как средство комбинированного действия для нормализации пищеварения, стимуляции выработки желчи. Врачи не рекомендуют этот препарат во время обострения панкреатита, язвенной болезни желудка и кишечника, при обструкционной желтухе.
Во время приема изредка возникают побочные явления в виде кожного зуда и высыпаний, изжоги.
Еще один широко используемый препарат – Никодин. Его основное действующее вещество – гидроксиметилникотинамид (производное никотиновой кислоты и формальдегида).
Действие синтетического вещества на пищеварительный тракт аналогично натуральному – способствует выработке желчи и повышает тонус органа. Противопоказаний, кроме индивидуальной непереносимости, не имеет.
При усилении болей и нарушениях пищеварения следует прекратить прием лекарства.
Среди препаратов на основе растений наиболее популярен Хофитол. В его основе экстракт листьев артишока. Оказывает благотворное воздействие на работу печени, снижает холестерин, используется как желчегонное средство.
Улучшает работу печени и желчного пузыря гепатопротектор Эссенциале Форте Н. В его состав входят вещества, участвующие в регенерации клеток, – фосфолипиды, а также комплекс витаминов. Препарат способствует перевариванию пищи, не имеет противопоказаний, разрешен его прием беременным женщинам.
Лечение дискинезии желчевыводящих путей у детей
У подростков основной причиной дискинезии является нерегулярное питание, еда всухомятку.
Маленькие дети подвергаются риску этого заболевания при наличии глистной инвазии, других заболеваниях ЖКТ, вегетососудистой дистонии. Дискинезия гиперкинетического типа часто развивается при нервном перенапряжении, стрессе.
Иногда встречаются врожденные аномалии желчного пузыря, затрудняющие отток желчи. Проявления болезни такие же, как у взрослых.
Для детей безопасными являются препараты:
- Валериана, Персен, Новопассит – успокаивающие средства при дискинезии гиперкинетического типа;
- Спазмол, Папаверин, Но-шпа – для снятия боли и спазмов;
- Осалмид, Аллохол, Магнезия – стимулируют выработку желчи при гипокинетической дискинезии;
- лекарственные растения – кукурузные рыльца, календула, шиповник, барбарис, пижма, трава чистотела.
И детям, и взрослым при проблемах с желчным пузырем полезны минеральные воды или травяные отвары на их основе. Необходимо соблюдать режим питания и диету. Часто врач рекомендует детям массаж для нормализации мышечного тонуса, электрофорез, ЛФК. Нужно избегать стрессов и повышенных нагрузок, как умственных, так и физических.
Видео
Источник: https://puzyr.info/simptomy-lecheniye-diskinezii/
Дискинезия желудка — причины, симптомы и лечение у взрослых и детей с учетом форм заболевания
Дискинезией желудка называют снижение или полное отсутствие сократительной функции органа, появившейся из-за ряда негативных факторов. Больные отмечают постоянный дискомфорт, который не связан с приёмом пищи.
Длительное отсутствие лечения приводит к нарушению работы органа вплоть до полного исчезновения моторики желудка.
Чтобы не допустить расстройств пищеварения, важно своевременно обратиться к врачу и пройти комплексную диагностику.
Что это за состояние
В зависимости от классификации болезни и её основных проявлений её код по МКБ-10 может варьироваться от K80 до K87. Точно определить код заболевания сможет гастроэнтеролог после постановки точного диагноза.
Дискинезия желудка является одной из часто встречаемых болезней пищеварительной системы. Она протекает с выраженными симптомами, однако во время обследования не наблюдается изменений структуры органа. Распространена проблема среди молодых людей и пациентов с наличием расстройств центральной нервной системы (ЦНС).
Диагностировать болезнь желудка достаточно сложно, так как она нередко возникает на фоне нарушения работы эндокринной, мочевыделительной систем. После исключения других заболеваний гастроэнтеролог сможет выделить именно дискинезию желудка.
Врачи выделяют три основные формы проблемы:
- гипертоническая дискинезия (гипермоторная);
- гипотоническая дискинезия;
- атоническая дискинезия (гипомоторная).
По симптоматике выделяют диспептическую, болевую и смешанную дискинезию. По причине возникновения заболевание классифицируют на функциональную (вызывается внешними факторами) и эндогенную (возникает из-за нарушения работы других систем организма) форм.
Причины
Причины появления болезни разнообразны, это могут быть внутренние или внешние факторы.
Основные среди них:
- пищевое отравление;
- поглощение грубой и острой пищи;
- употребление большого количества углеводов;
- нарушение режима питания;
- интоксикация лекарственными средствами;
- смещение органа;
- растяжение стенок желудка;
- системные болезни сердца, почек, сосудов, ЦНС, щитовидной железы;
- холецистит;
- пищевая аллергия;
- перитонит;
- травмирование органов брюшной полости;
- ожоги стенок желудка при употреблении химических веществ, уксуса;
- беременность;
- воспаление лёгких.
Нервные расстройства становятся самой распространённой причиной снижения моторики желудка, эти явления вызывают нарушения нервной регуляции и работы щитовидной железы.
Хронические болезни в период обострения способны провоцировать нарушения работы ЖКТ. Чтобы не допустить этого, следует регулярно проходить профилактический осмотр у врача.
Симптоматика
Проявления состояния практически всегда сопровождаются болезненными ощущениями. На начальных стадиях пациент может просто отказываться от еды, не понимая причины снижения аппетита.
Среди основных симптомов выделяют:
- отрыжку;
- изжогу;
- тошноту;
- вздутие;
- нарушение функции глотания;
- болезненность в области груди;
- рвоту;
- острое расширение органа;
- аэрофагию (заглатывание воздуха во время приёма пищи и последующее его отрыгивание).
Если дискинезия была спровоцирована нервным срывом, то возникает обильная рвота, не приносящая облегчения.
При появлении неприятных ощущений в области желудка и других признаков дискинезии следует немедленно обратиться к гастроэнтерологу и пройти комплексное обследование.
Диагностика
При наличии выраженных симптомов болезни желудка врачу необходимо исключить расстройства других систем внутренних органов.
Диагностика включает:
- УЗИ органов брюшной полости;
- ФГС;
- биопсию;
- электрогастрографию.
Пациентам назначается общий и биохимический анализ крови и мочи, обследование у узких специалистов: кардиолога, невролога, гепатолога. Может потребоваться консультация терапевта. После получения всех данных о болезни врач назначит лечение.
Лечение
Если правильно была установлена причина дискинезии, то грамотное лечение позволит устранить проблему в быстрые сроки. Терапия в первую очередь должна быть направлена на устранение корня проблемы, а не её симптомов.
Врачи используют комплексное лечение, состоящее из медикаментозной терапии, физиотерапии, диеты и иногда средств нетрадиционной медицины.
Медикаменты и физиотерапия
Лекарственные препараты назначаются врачом и применяются согласно прописанной схеме. Перед употреблением таблеток следует ознакомиться с инструкцией по применению.
Гастроэнтеролог может назначить:
- седативные средства;
- м-холинолитики;
- стимуляторы мышечного слоя;
- прозерин;
- ферментативные медикаменты.
Хорошо сочетается медикаментозное лечение с физиопроцедурами. Дополнительно назначаются:
- электрофорез;
- грязевые аппликации;
- парафинотерапия;
- УВЧ;
- СВЧ.
Курс лечения разрабатывается в индивидуальном порядке в зависимости от типа дискинезии желудка и самочувствия больного.
Диета
На протяжении всего курса лечения и после больным рекомендовано соблюдать специальную диету, которая поможет восстановить желудок.
Основные диетические правила:
- частое и дробное питание;
- исключение вредных продуктов (солёное, копчёное, жареное, фастфуд);
- соблюдение температуры блюд (не выше 38 градусов);
- исключение алкоголя.
Важно правильно распределять поступление питательных веществ в организм. Можно придерживаться такой схемы:
- 100 г белков;
- 90 г жиров;
- 300–350 г углеводов.
Для больных подойдёт диета №5. Основные принципы диет-стола:
- несдобные мучные изделия;
- овощные супы с добавлением крупы;
- отварная рыба нежирных сортов;
- отварное или запечённое мясо (телятина, курица, индейка, кролик);
- паровые омлеты;
- салаты из овощей и зелени на оливковом масле;
- фруктовые салаты;
- мёд, варенье, пастила.
Подробнее о диете и её нюансах: https://medknsltant.com/dieta-…
Максимальное содержание ккал в сутки не должно быть выше 3000. Соль следует уменьшить до 6 г в сутки, а воду увеличить до 2 литров.
Народные средства: таблица лучших рецептов
Как дополнительную терапию для улучшения самочувствия врач может назначить народные лекарства. Они способны быстро убрать неприятные симптомы и улучшить качество жизни больного.
Принимать народные средства разрешено только после консультации с врачом. Запрещено заменять ими назначенные медикаменты, так как это приведёт к неэффективности лечения.
Осложнения и профилактика
При отсутствии лечения развиваются осложнения в виде стабильного болевого синдрома или колик, которые не проходят после приёма анальгетиков. В таком случае пациента нужно срочно госпитализировать. Также могут возникать такие опасные состояния, как панкреатит и воспаление слизистой оболочки желудка.
Меры профилактики заболевания простые, главное – своевременно лечить болезни ЖКТ, правильно питаться и не нервничать. При первых тревожных симптомах стоит показаться врачу и пройти полное обследование.
Если больной вовремя обратился к специалисту, прошёл обследование и курс лечения, то прогноз на дальнейшую жизнь будет положительным. Правильное питание поможет поддержать пищеварительную систему в норме и не допустить повторного возникновения дискинезии.
Источник: https://medknsltant.com/diskineziya-gheludka/
Дискинезия желудка
Дискинезия желудка – это функциональное нарушение сократительной активности органа, которое может протекать по гиперкинетическому и гипокинетическому типу (вплоть до полной атонии). Основные признаки патологии – боли в животе различной интенсивности без четкой локализации, не связанные с приемом пищи, а также диспепсические явления. Диагностика основана на характерной клинической картине, рентгенологическом определении нарушения моторики и отсутствии гистологических признаков органической патологии. Лечение комплексное, направлено на коррекцию нейропсихических нарушений и моторики желудка; эффективна физиотерапия.
Дискинезия желудка – функциональное расстройство, характеризующееся нарушением моторики желудка; может протекать с диспепсическими явлениями и болевым синдромом, однако при этом гастроскопия не выявляет органических изменений.
В современной гастроэнтерологии дискинезия является довольно распространенным заболеванием: примерно у трети пациентов, предъявляющих жалобы со стороны желудочно-кишечного тракта, не удается обнаружить морфологических изменений.
Данная патология распространена у лиц молодого возраста, а также у пациентов с функциональными или органическими заболеваниями центральной нервной системы.
Многие специалисты считают, что такой диагноз нередко ошибочно выставляется на начальных стадиях заболеваний органов пищеварения, эндокринной, мочевыделительной, нервной систем, и с этим связана проблема гипердиагностики.
Поэтому в настоящее время диагноз дискинезии правомочен только после исключения органических изменений желудка с помощью всех доступных диагностических методов.
Дискинезия желудка
Наиболее частыми причинами дискинезии желудка выступают алиментарные факторы: нерациональное питание (особенно отсутствие регулярного ритма), частая еда всухомятку, слишком быстрый прием пищи без достаточной механической и ферментативной обработки в ротовой полости; преобладание в рационе углеводных продуктов, дефицит витаминов и микроэлементов, белка; злоупотребление острым и жирным. Нарушение моторики желудка может быть проявлением аллергической реакции организма на пищевые продукты, чаще всего белки коровьего молока, яйца, рыбу.
Дискинезия также возникает в результате токсического влияния химических веществ, алкоголя, никотина. При воздействии таких экзогенных факторов происходит раздражение хемо- и барорецепторов желудка.
Важная роль в этиологии дискинезии отводится заболеваниям нервной системы: как частым нервно-психическим стрессам, так и тяжелым органическим изменениям (инсультам, внутримозговым опухолям, энцефалиту).
Распространенными экзогенными этиологическими факторами дискинезии желудка служат высокая температура окружающей среды, действие ионизирующего излучения и вибрации, ожоги. Возможно нарушение двигательной функции желудка при приеме некоторых лекарственных препаратов, влияющих на вегетативную нервную систему, гипоталамус, эндокринные органы.
Из эндогенных факторов к нарушениям моторики желудка чаще всего приводят другие заболевания пищеварительной системы: холецистит, панкреатит, энтерит. Патологию могут провоцировать вирусные гепатиты.
Иногда дискинезия желудка вплоть до атонии является одним из симптомов заболеваний сердца и сосудов, в частности – инфаркта миокарда. Возможно снижение моторики и при гипертонической болезни, ревматизме.
Функциональные изменения желудка могут развиться при любых заболеваниях, сопровождающихся интоксикацией. Довольно часто дискинезия сопровождает гнойно-воспалительные заболевания легких (в том числе туберкулез), патологию почек, а также эндокринной системы.
В развитии функциональных нарушений при соматической патологии основная роль отводится висцеро-висцеральным рефлексам и воздействию нейрогуморальных механизмов (нарушению выработки гастроинтестинальных гормонов, пищеварительных ферментов и других веществ).
В зависимости от типа нарушения моторики выделяют гипертоническую (с повышенной двигательной функцией), гипотоническую (с пониженной) и атоническую дискинезию желудка.
По преобладающему клиническому синдрому заболевание классифицируют на болевой, диспепсический и смешанный тип.
Дискинезия также подразделяется на экзогенную, при которой функциональные расстройства желудка вызваны внешними факторами (чаще алиментарными), и эндогенную, возникающую при патологии других органов и систем. Некоторые авторы выделяют следующие варианты течения патологии:
- Ахалазия кардии — спастическое сокращение кардии желудка, характеризуется затрудненным глотанием, выраженной болью за грудиной.
- Пилороспазм — спазм пилорического отдела, сопровождается нарушением эвакуации содержимого желудка и отрыжкой кислым, болью в эпигастрии.
- Тетания — судорожные спазмы желудка с интенсивной болью и гастрокардиальным синдромом.
- Острое расширение желудка — возникает при хроническом переедании и в послеоперационном периоде, когда существенно снижен тонус желудка.
- Аэрофагия — функциональные расстройства при быстром заглатывании еды с большим количеством воздуха.
Основное проявление патологии – болевой синдром в области живота без четкой локализации. Боль может возникать в эпигастрии, подреберьях, околопупочной области, при этом длительность приступа различная – от нескольких минут и часов до недель.
Характер ощущений также может отличаться: некоторые пациенты описывают интенсивные схваткообразные боли, другие – ноющие, давящие (это зависит от характера и степени нарушения моторики).
Возникновение таких признаков связано не с приемом пищи или его отсутствием, а чаще с нервно-психическим фактором.
При наличии антиперистальтических сокращений мышечного слоя желудка и забросе кислого содержимого в пищевод пациентов беспокоит изжога, отрыжка кислым.
Выраженное снижение сократительной активности желудка приводит к застою его содержимого, появлению отрыжки тухлым.
Дискинезия, развившаяся на фоне патологии ЦНС и раздражения рвотного центра, сопровождается обильной повторной рвотой, которая не приносит облегчения.
Все вышеописанные признаки нарушения моторики желудка могут иметь разную интенсивность и не являются специфичными — такие жалобы пациенты предъявляют при множестве других заболеваний.
Но для дискинезии желудка характерна связь развития симптомов с психическими травмами и стрессами, наличие общих проявлений невроза, изменчивость жалоб и уменьшение их в ночное время, а также отсутствие признаков органической патологии при эндоскопическом и гистологическом исследовании.
Основой диагностики дискинезии желудка является исключение органической патологии при наличии характерной клинической картины.
При проведении консультации гастроэнтеролога предположительно устанавливается тип изменения моторики и вероятный этиологический фактор (психоневрологические изменения, нерациональный режим питания, труда и отдыха, имеющиеся заболевания).
При проведении пальпации живота возможно выявление болезненности, при атонии желудка перкуторно специалист может определить расширение границ органа.
Нарушения моторики желудка может выявить электрогастрография – метод регистрации электрических потенциалов при сокращении мышечного слоя органа.
Для дискинезии желудка характерна высокая вариабельность результатов электрофизиологического исследования во временном промежутке.
Высокой информативностью обладает рентгеноскопия желудка, которая дает возможность определить спазм или гипотонию органа, нарушения перистальтики, гастроэзофагеальный рефлюкс, опущение органа, пилороспазм или кардиоспазм.
К обязательным методам диагностики относится гастроскопия: характерной эндоскопической картиной является утолщение складок слизистой желудка без ее макроскопических изменений.
При проведении исследования спастические сокращения желудка могут возникнуть при введении даже небольшого количества воздуха.
В процессе эзофагогастродуоденоскопии обязательно осуществляется биопсия, поскольку именно отсутствие гистологических изменений является важнейшим дифференциально-диагностическим критерием дискинезии.
Лечение данной патологии проводится обычно в амбулаторных условиях, госпитализация может потребоваться при выраженном болевом синдроме с целью выполнения диагностических процедур. Обязательным мероприятием является коррекция питания: соблюдение режима, объема порций пищи.
С целью нормализации нервной регуляции моторики назначаются нейротропные и психотропные препараты, седативные средства.
Коррекция сократительной активности желудка при гиперкинезии проводится М-холинолитиками, при гипокинезии назначаются кофеин, эуфиллин, в случае атонии – неостигмин.
Чаще всего дискинезия сочетается с патологией секреторной функции желудка, поэтому обязательной составляющей лечения является проведение заместительной терапии (натуральный желудочный сок, пепсин, препараты ферментов поджелудочной железы).
Высокой эффективностью при дискинезии желудка обладает физиотерапия: электрофорез с новокаином, согревающие процедуры, грязевые аппликации, диатермия, парафинолечение и озокеритотерапия.
Выбор методики определяется типом нарушения моторики и ведущим клиническим синдромом.
Прогноз при дискинезии желудка благоприятный: заболевание хорошо поддается коррекции, трудоспособность сохранена.
Пациенты подлежат диспансеризации, поскольку при неадекватном лечении заболевания и его длительном течении возможны выраженные деструктивные изменения слизистой оболочки желудка.
Профилактика заключается в своевременном эффективном лечении патологии ЖКТ и других систем. С целью уменьшения частоты обострений рекомендуется санаторно-курортное лечение, коррекция режима труда и отдыха, питания.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/gastric-dyskinesia
Дискинезия кишечника
Дискинезия кишечника – представляет собой довольно распространённое расстройство, при котором этот орган не подвергается органическим поражениям, но страдает его двигательная функция.
Основополагающим фактором возникновения недуга считается продолжительное влияние стрессовых ситуаций или нервных перенапряжений.
Именно по этой причине лечением пациентов с подобным диагнозом занимаются гастроэнтерологи и психологи.
Онлайн консультация по заболеванию «Дискинезия кишечника».
Задайте бесплатно вопрос специалистам: Психолог.
Недуг проявляется большим количеством симптомов, отчего их принято разделять на несколько групп. Однако в клинической картине преобладают болевой синдром, расстройство акта дефекации и вздутие живота.
Установление правильного диагноза основывается на физикальном осмотре и сборе жизненного анамнеза. Тем не менее необходимо инструментальное обследование для осуществления дифференциальной диагностики. Лечение всегда консервативное.
В международной классификации заболеваний у такой болезни есть собственное значение. Код по МКБ-10 – К89.8.1.
Этиология
На развитие такого расстройства влияет большое количество предрасполагающих факторов, которые будут отличаться в зависимости от его формы. Недуг может быть самостоятельным, но также нередко представляет собой симптом какого-либо другого заболевания.
Первичная дискинезия кишечника в подавляющем большинстве случаев является следствием влияния на человеческий организм стресса. Кроме этого, повлиять на возникновение могут следующие источники:
- неспособность различать физическую боль от эмоциональной;
- эмоциональная нестабильность;
- постоянная тревожность;
- нерациональное питание – сюда стоит отнести нарушение обычного режима или потребление пищи, содержащей в себе недостаточное количество пищевых волокон. Именно по этой причине основу терапии составляет щадящее питание при дискинезии кишечника;
- невозможность полноценно расслабиться.
Среди патологий, частью клинической картины которых может стать подобное нарушение, стоит отнести:
Кроме этого, повлиять на развитие такого заболевания у взрослых и детей могут:
- отягощённая наследственность;
- индивидуальная непереносимость некоторых продуктов питания;
- гормональные нарушения;
- изменения дегенеративного характера в структуре хрящевой ткани межпозвоночных дисков;
- недостаточное количество потребляемой жидкости;
- гиповитаминоз;
- недостаток физической активности в жизни человека;
- наличие вредных привычек – у взрослых или подростков;
- беспорядочное потребление лекарственных веществ, а именно антибактериальных веществ, мочегонных средств, анестетиков и психотропных медикаментов.
Совокупность вышеуказанных причин обуславливает то, что происходит образование висцеральной гиперчувствительности, на фоне которой, формируется нарушение двигательной активности толстого или тонкого кишечника. При этом наблюдается замедление выхода каловых масс и газов, что и обуславливает появление основной симптоматики.
Следует отметить, что основную группу риска составляют люди трудоспособного возраста, причём наиболее часто недуг диагностируется у представительниц женского пола, так как они чаще подвергаются нервным перенапряжениям.
Примечательно то, что чем старше человек, тем более снижается вероятность возникновения такой болезни.
Первые признаки могут возникнуть даже у маленького ребёнка, однако наиболее часто выражение симптомов происходит в пятнадцатилетнем возрасте.
Классификация
По своему происхождению дискинезия кишечника делится на:
- первичную – развивается на фоне продолжительного стресса или неправильного питания. Наиболее часто такая разновидность недуга встречается у детей;
- вторичную – формируется из-за протекания в человеческом организме других патологических процессов.
По форме протекания существуют такие типы болезни:
- гипомоторная дискинезия – отличается снижением перистальтики и тонуса толстого кишечника. На этом фоне возникает сильный болевой синдром и наблюдается недостаточное опорожнение кишечника. Атоническая дискинезия довольно часто приводит к непроходимости этого органа, что требует немедленного хирургического вмешательства, в особенности у младенцев;
- гипермоторная дискинезия – отличается высоким гипертонусом и спастическими сокращениями этого поражённого органа. Это приводит к появлению сильных кишечных колик и обильной диареи. Второе название такой формы – спастическая дискинезия.
В зависимости от этиологического фактора недуг бывает:
- неврогенным – возникает при органическом поражении ЦНС или при протекании ВСД;
- психогенным – формируется на фоне неврозов или длительной депрессии;
- эндокринно-гормональным;
- токсическим – развивается из-за потребления большого количества алкоголя или при отравлении химическими элементами;
- медикаментозным;
- алиментарным – провоцируется чрезмерно строгой диетой или, наоборот, избыточными объёмами потребляемой пищи;
- гиподинамическим – зачастую развивается после перенесённого ранее хирургического вмешательства на брюшине;
- возникшим из-за аномалий развития, которые могут быть как врождёнными, так и приобретёнными;
- сформировавшимся на почве неправильного обмена веществ
По изменению консистенции каловых масс дискинезия толстого кишечника делится на:
- с преобладанием запоров – наблюдается выделение большого количества твёрдых каловых масс, что влечёт за собой растяжение сфинктера;
- с преобладанием диареи;
- смешанной формы – диагностируется у каждого четвёртого пациента;
- не классифицируемой – это означает, что степени изменения консистенции фекалий недостаточно для того, чтобы отнести их к той или иной форме.
Симптоматика
Все клинические проявления дискинезии кишечника можно разделить на три группы. В первую входят признаки, относящиеся непосредственно к этому органу, во вторую категорию – симптомы характерные для других органов пищеварительной системы, а в третью – негастроэнтерологические выражения.
К кишечным признакам стоит отнести:
- болевые ощущения в области живота – боли при органическом расстройстве никогда не будут выражаться по ночам. Болевой синдром может носить тупой, ноющий, кинжальный и периодический характер, причём далеко не всегда пациент сможет указать на место локализации болевого синдрома. Зачастую усиление болей связано с потреблением пищи, а их ослабление – с актом опорожнения;
- повышенное газообразование – очень часто нарастает к вечеру, после ужина;
- хронические запоры;
- обильную диарею – это характерный симптом дискинезии по гипертоническому типу. Наиболее часто он возникает после завтрака. Примечательно то, что больные предъявляют жалобы на ощущение переполненности кишечника. Патологические примеси крови и гноя не характерны для такого недуга, но в то же время наличие слизи отмечается достаточно часто.
Вторая группа клинических признаков включает в себя:
- увеличение размеров живота;
- выделение неприятного запаха из ротовой полости;
- обложенность языка белым или желтовато-белым оттенком;
- чувство распирания живота;
- тошнота и отрыжка;
- появление характерного урчания.
Общие симптомы дискинезии кишечника:
- набор лишней массы тела, несмотря на плохой аппетит;
- появление аллергических реакций – возникает по причине того, что происходит неполное опорожнение кишечника и застой каловых масс;
- повышенная тревожность;
- головные боли и головокружения;
- развитие нервозности и депрессивного состояния;
- боли в позвоночнике;
- ощущение нехватки воздуха;
- внутренняя дрожь.
У грудничка и маленьких детей, помимо вышеуказанной симптоматики, могут наблюдаться такие признаки:
- бледность кожных покровов;
- отказ от еды;
- незначительное повышение температуры;
- понижение физической активности;
- общее недомогание.
По причине того, что все вышеуказанные проявления не являются специфическими и характерны для большого количества других патологий ЖКТ, самостоятельно диагностировать и вылечить болезнь не представляется возможным.
Диагностика
Опытный специалист сможет поставить правильный диагноз уже на этапе первичного осмотра, однако для исключения органического поражения кишечника необходимо проведение инструментальных обследований.
Таким образом, прежде всего, врачу необходимо:
- изучить историю болезни и жизненный анамнез пациента – для уточнения первичной или вторичной природы дискинезии;
- провести тщательный физикальный осмотр, который обязательно должен включать в себя пальпацию и перкуссию передней стенки брюшной полости;
- детально опросить больного или его родителей – это нужно для определения основных симптомов и подтверждения наличия атонической или спастической дискинезии.
Среди лабораторных исследований стоит выделить:
- общий анализ и биохимию крови – для поиска изменения её состава и наличия признаков протекания патологического процесса;
- микроскопические изучения фекалий на наличие скрытой крови и яиц гельминтов;
- соскоб на энтеробиоз;
- определение содержания С-реактивного белка.
Основу диагностических мероприятий составляют инструментальные обследования пациента, среди которых:
- УЗИ брюшины;
- ЭФГДС – это эндоскопическая процедура изучения состояния внутренней поверхности органов ЖКТ;
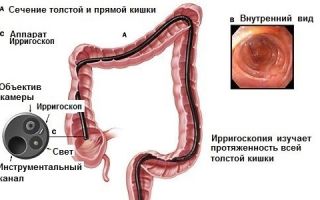
- ирригоскопия;
- колоноскопия;
- обзорная рентгенография ОБП.
Ирригоскопия кишечника
Дифференцировать дискинезию кишечника у детей и взрослых необходимо с:
- патологиями этого органа инфекционной природы;
- аллергической реакцией на продукты или смену привычек питания;
- недугами воспалительного характера;
- злокачественными или доброкачественными опухолями кишечника;
- синдромом нарушенного всасывания;
- гинекологическими заболеваниями у представительниц женского пола;
- психическими расстройствами.
Лечение
В независимости от формы недуга терапия будет включать в себя:
- соблюдение диеты при дискинезии кишечника – щадящее питание составляется диетологом или гастроэнтерологом в индивидуальном порядке для каждого пациента;
- приём лекарственных препаратов;
- физиотерапевтические процедуры;
- консультации психотерапевта;
- применение рецептов народной медицины.
Медикаментозное лечение напрямую зависит от формы протекания болезни, но зачастую направлено на применение:
- спазмолитиков – при гипертонической дискинезии;
- слабительных или противодиарейных средств;
- препаратов, усиливающих перистальтику кишечника – при атонической форме недуга;
- желчегонных и ферментных веществ – при гипомоторной дискинезии;
- антихолеритические препараты – при смешанном типе болезни;
- антибиотики и пробиотики – принимаются строго под наблюдением лечащего врача и не рекомендуются при развитии подобного нарушения у новорождённого.
Лечить дискинезию кишечника народными средствами можно при помощи:
- смеси из листьев алоэ и мёда;
- свежевыжатого картофельного или капустного сока;
- обычного зелёного чая;
- настоя на основе кожуры арбуза;
- отвара из ромашки и фенхеля.
При развитии такой болезни лучше всего отказаться от употребления:
- жирных сортов мяса и рыбы;
- субпродуктов и копчёностей;
- риса, манки и макаронных изделий;
- острых соусов и пряностей;
- цельного молока;
- свежего хлеба и кондитерских изделий;
- крепкого кофе и чёрного чая;
- шоколада и алкоголя;
- черники и айвы.
Пациентам рекомендуется обогатить свой рацион:
- яйцами, отваренными всмятку;
- перловкой, гречкой и пшеном;
- морепродуктами;
- свёклой и морковью, белокочанной капустой и огурцами, картофелем и кабачками;
- кисломолочной продукцией с низким процентом жирности;
- сахаром и мёдом;
- домашним вареньем;
- компотами и соками;
- вегетарианскими и молочными первыми блюдами;
- подсушенным хлебом и сухарями;
- желе и сухофруктами;
- яблоками и бананами, инжиром и финиками.
Блюда лучше всего готовить путём варки и пропаривания, тушения или запекания. Помимо этого, рекомендован обильный питьевой режим.
Вопрос о хирургическом лечении обсуждается в индивидуальном порядке с каждым пациентом.
Профилактика
Специфических профилактических мер, предупреждающих наступление дискинезии кишечника, не существует, однако людям необходимо придерживаться следующих общих правил:
- вести здоровый и в меру активный образ жизни;
- правильно и сбалансировано питаться;
- исключить влияние стрессов и нервных перегрузок;
- пить большое количество жидкости в сутки – не менее двух литров;
- принимать лекарства только по предписанию клинициста;
- своевременно лечить недуги ЖКТ, которые могут привести к дискинезии;
- несколько раз в год проходить полное медицинское обследование.
В целом подобное заболевание имеет благоприятный прогноз, однако он ухудшается при длительном протекании дискинезии толстой или тонкой кишки, а также при наличии психиатрических патологий.
Источник: https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/2438-diskineziya-kishechnika-simptomy
Дискинезия желудка: что это такое, причины, симптомы, диагностика и лечение заболевания
Желудок – проводник к здоровому организму. Как его лечить, если у взрослого человека периодические боли, спазмы, сокращения? Насколько это серьёзно? Нарушение моторной функции пищеварительного органа без патологий – это дискинезия желудка.
Обследование не выявит внутренних изменений, гистология будет в норме, а человек – испытывать приступы резкой боли, плохого самочувствия и неприятных ощущений. Эти маркеры не всегда идентичны такому заболеванию как дискинезия. Есть несколько более серьёзных заболеваний, схожих по симптоматике. Только полное обследование путём исключения покажет наличие или отсутствие оного.
Типология заболевания
Определение зависит от нарушений моторной функции. Принцип деления, в основе которого – моторная желудочная активность, имеет две разновидности заболевания. Когда нарушена перистальтика, проявление реакции организма зависит от характера нарушения.
- Гипермоторная. Отличается высокой степенью двигательной активности. Появляется похожая на язвенную, боль. Сокращения вбрасывают его содержимое в просвет пищевода. Гипертонический вид дискинезии протекает в режиме остром и неуправляемом. У пациентов с антиперистальтическим сокращением желудочных мышц, которое приводит к попаданию кислого содержимого в пищевод, развивается отрыжка кислым и изжога. Возникает рвотный рефлекс, спровоцированный спазмом желудочного привратника. Это спастический вид развития болезни.
- Гипомоторная. Пониженная активность органа. Характерны: отрыгивание с запахом тухлых яиц и чувство давления в эпигастральной зоне. Это происходит в результате скопления пищи в желудке. Непереваренные пищевые «отходы» застаиваются, начинается брожение и скопление газов, что вызывает отрыжку и зловоние. Подрёберная область выпячивается, как при вздутии живота. Концентрация газов называется пневматозом.
Второй принцип основывается на негативном влиянии факторов. Окружающая среда воздействует на человека. В противоположность этому есть внутренние причины реакции организма.
- Экзогенная. Когда патологию спровоцировали внешние факторы.
- Эндогенная. Спровоцировали патологии и внутренние заболевания.
Тип заболевания устанавливает врач-гастроэнтеролог.
Причины возникновения симптомов:
- нерегулярный ритм питания;
- еда всухомятку;
- быстрое проглатывание без прожёвывания;
- отсутствие витаминного комплекса, микроэлементов и белковой составляющей;
- перебор острой и жирной пищи;
- аллергия на пищевые продукты;
- интоксикация;
- нервные заболевания;
- экологический фактор (жара);
- излучения, волны, ожоги;
- приём угнетающих ВНС препаратов;
- заболевания печени, сердца, сосудов;
- гипертония;
- ревматизм;
- болезни лёгких (например, туберкулёз);
- эндокринные заболевания;
- соматические патологии.
Полная атония – следствие запущенной формы заболевания.
Симптомы
Большинство людей не обращаются за помощью, потому что признаки болезни – временного типа.
Какими симптомами будет характеризоваться дисфункция моторики:
- Боль в животе. Интенсивность меняется.
- Длительность нефиксированная. От 1-2 минут до нескольких недель.
- Боли в эпигастрии, подреберье, околопупочной зоне.
- Интенсивность проявления непостоянна.
- Обильная рвота, периодически повторяющаяся.
- Нет чёткой локализации боли.
- Характер болей: ноющие, схваткообразные, давящие. Зависит от уровня нарушений моторики.
- Изжога, кислая или «тухлая» отрыжка.
Повышение тонуса приносит желание извергнуть пищу вон. Будет проявляться периодически, с неравномерными по силе болезненными ощущениями давления, резей или спазмов. С приёмом пищи не связано.
Отмечается наличие психофактора в качестве стрессовых ситуаций, переживаний, мнительности. Психические травмы, стрессы «помогают» развитию симптомов, что влечёт обострение невротических состояний.
Эндоскопическое и гистологическое обследование не дают картины органической патологии. Пациент жалуется на боли и плохое самочувствие днём и спокойно спит ночью.
Существует деление заболевания относительно характера желудочного спазмирования:
- кардиоспазм (трудно глотать, появляется боль за грудью);
- пилороспазм (эвакуация содержимого с отрыжкой и болевыми ощущениями в эпигастрии);
- тетания (судороги, заставляющие человека страдать от боли, отдающей в область сердца);
- острое расширение (появляется в результате хронического переедания, послеоперационного периода, с пониженным тонусом);
- аэрофагия (быстрое заглатывание пищи вместе с воздухом).
Диагностика и лечение заболевания
На приёме у гастроэнтеролога пациент обычно имеет жалобы на боль – схватку надчревной области. Появляется страх, что это язва: характер боли напоминает именно эту болезнь. Второй по частоте признак – неожиданная рвота. Предварительно тошноты не возникает. У больных с неврастенией страх рвотного рефлекса закрепляется, как и привычный характер рвоты.
Никаких физических отклонений у неврастеников обычно нет: рентген показывает нормальное развитие желудочного тракта. Тонус повышенный, что провоцирует всё новые приступы.
Дискинезию у детей диагностируют не так редко. Протекает также, в двух формах. И по спастическому, и по атоническому типу.
Орган, отвечающий за переваривание, у них ещё неокрепший и реакция на раздражители бывает неоднозначная. Зависит от нервного склада ребёнка.
Заболевание, поддающееся коррекции, постоянно отслеживается и корректируется как питание, так и перестраивается образ жизни. Больше воздуха и движения, здоровая еда и привычки.
В организме всё взаимозависимо, излечивая одну патологию – корректируют следующую. Нарушенная функция органов пищеварения обязательно повлияет на кишечник, рано или поздно.
Двенадцатиперстная кишка также несёт ответственность за растворение остатков пищи, особенно жира. Симптоматика атонии не слишком отличается от признаков дискинезии, поэтому следует внимательно относиться к её проявлениям.
Острый фактор необходимости посетить врача – плохое самочувствие. Любящий себя человек сумеет противостоять такого типа расстройствам.
Известно, что дети восприимчивы к играм. Поэтому лечение расстройства легко превратить в игру. Занимаясь поиском сокровищ или бегая за бабочками, малыш забывает о тревоге. Расслабляются мышцы, нормализуется дыхание, исчезают «зажимы» внутренних органов.
Необходимость общения со сверстниками у подростка вызывает бурю эмоций, от гнева до восхищения. Всем известный желудочный блуждающий нерв всегда в зоне риска. Посещение совместных мероприятий, принятие сына или дочери в свой круг сократит расстояние и улучшит эмоциональный фон подростка.
Диета
Важна диета. Питаться правильно не означает невкусно. Рекомендуется сократить употребление жирного, сладкого, – существенно снизит риск возникновения повторного очага. Ответственны за отсутствие культуры питания ребёнка – родители. Важно приучить и научить этому с детства. Вредные привычки в еде приводят к дискинезии, влекут серьёзные заболевания.
Возникновение дисфункции желудка – причина избыточного веса пациента. Женщины подвергаются заболеванию больше и проблема ожирения актуальна для них. Отсюда система диетического питания и восстановление весового баланса.
Начинать нужно с малого: ограничить потребление жиров и рафинированных углеводов. Вредна термическая обработка – жареная пища. Обязателен регулярный приём. Питаться – от пяти раз в день и больше, но принимать маленькими порциями. Не переедать.
Чтобы восстановить баланс, потребуется две недели соблюдения режима:
- измельчать или протирать пищу, перекручивать мясо;
- употреблять протёртые, измельчённые фрукты;
- разбавлять фруктовые соки наполовину с водой;
- добавлять к еде зелень (мелко порезанную);
- никаких копчёностей, маринадов;
- исключить в течение двух недель соки из овощей.
Источник: https://GastroTract.ru/bolezn/diskineziya/lechenie-diskinezii-zheludka.html

 Холензим
Холензим