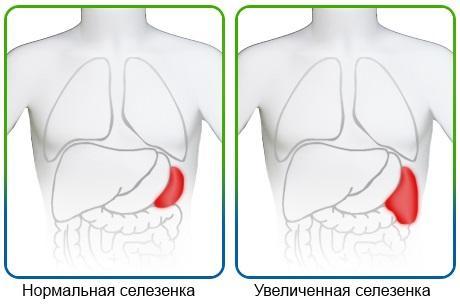
Селезенка в организме выполняет самую важную функцию – регулирует систему кроветворения. На патологическое состояние в организме и возможные заболевания указывает увеличенная селезенка. Такое состояние носит название спленомегалия.
Селезенка – значение и функции
Роль селезенки в организме человека
Селезенка располагается в области 9 и 11 ребер вертикально в левой части брюшной полости. Этот орган имеет овальную уплощенную форму. К другим органам селезенка крепится с помощью специальных связок.
Основная функция селезенки – регуляция системы кроветворения. Этот лимфоидный орган способен перерабатывать вредные вещества, очищать кровь от бактерий и вирусов. Если у человека отсутствует селезенка по какой-либо причине, то у него заметно ухудшается иммунитет.
Также селезенка осуществляет контроль за клетками крови. Поврежденные и погибшие эритроциты удаляются и накапливаются форменные элементы именно в селезенке.
Кроме этого, селезенка выполняет следующие функции:
- Способность к обнаружению чужеродных антигенов и выделение антител
- Растворение твердых веществ, образующихся при ожогах или травмах
- Принимает участие в обмене белков и синтезе альбумина и глобина
- Участвует в образовании иммуноглобулинов
Селезенка – это особый фильтр крови, в котором оседают различные вредоносные бактерии и инфекции. Основное значение – защитить организм в случае инфекционных и паразитарных заболеваний.
Причины увеличения
Возможные причины возникновения патологии
Увеличение селезенки может наблюдаться вследствие различных причин. Данная патология носит название спленомегалия. На изменение размера селезенки влияет застой венозной крови. Из-за нарушения оттока крови, происходит рост сосудистой ткани и количество эритроцитов, что приводит к развитию болезни Банти.
Застой может возникнуть при повышении давления в крупных венах из-за образовавшегося тромба или тяжелой формы сердечной недостаточности.
Основными причинами увеличения селезенки являются:
- Бактериальные и вирусные инфекции
- Паразитарные инфекции
- Новообразования
- Заболевания печени
- Заболевания крови
- Гемолитическая анемия
- Наличие кист
Во многих случаях спленомегалия возникает вследствие различных инфекций (гепатит, краснуха, корь, мононуклеоз и др.). Селезенка поражается при попадании в организм гельминтов и членистоногих.
Причиной увеличения селезенки в размерах могут стать аутоиммунные заболевания, такие как красная волчанка, ревматоидный артрит, периартериит.
В случае повреждении селезенки и возникшие в результате этого опухоли, гнойники, кисты или инфаркты также влияют на функционирование данного органа. Форменные элементы при заболеваниях крови разрушаются, а это влечет за собой увеличение селезенки. Обычно это наблюдается при гемолитической анемии, врожденном сфероцитозе, нейтропении, тромбоцитемии и др.
Симптоматика
Признаки увеличения селезенки
При увеличении селезенки особых признаков не наблюдается. Многие могут и не знать об этом, а потом обнаруживают патологию на медицинском осмотре.
Чаще всего клинические проявления наблюдаются при значительном размере селезенки, из-за чего сдавливаются окружающие органы.
Явные признаки увеличения селезенки:
- Боль в левом подреберье
- Вздутие живота
- Запор
- Изжога
Боль в левой стороне может усиливаться при вздохе и отдавать в плечо. Если за счет увеличения селезенки происходит сдавление желудка, то у больного может отсутствовать аппетит или возникнуть ощущение переполненности желудка.
Также может наблюдаться незначительное повышение температуры тела, ночная потливость, потеря веса, сонливость, усталость, слабость.
На поздних стадиях температура может повышаться до 40 градусов. К неспецифическим симптомам спленомегалии относят нечетко локализованную боль в животе и вздутие. При наличии указанных симптомов можно обратиться к гематологу, онкологу или гастроэнтерологу.
Диагностика
Методы исследования патологии селезенки
Чтобы диагностировать спленомегалию, врач проводит визуальный осмотр. При пальпации можно обнаружить увеличение селезенки. Для выявления причины заболевания сдается ряд лабораторных анализов.
Врач назначает общий анализ крови, а также мазок крови для оценки количества и составы белых кровяных клеток и других форменных элементов.
Также необходимо сдать биохимический анализ крови, по которому можно определить возможные патологии печени или поджелудочной железы. Кроме этого, можно определить содержание микроэлементов в крови.
Чтобы проконтролировать состояние мочевыводящих путей и почек, сдается общий анализ мочи. Чтобы оценить работу пищеварительной системы, выполняется копрограмма. Также сдается анализ кала на наличие яйца глист и простейших.
Для выявления возбудителя и его чувствительности к антибиотикам назначают посев крови.
Кроме лабораторных анализов назначают инструментальные методы диагностики:
- УЗИ
- Компьютерную томографию
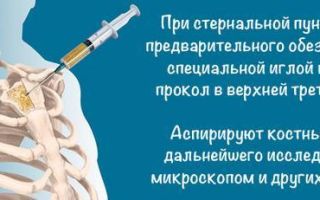
- Стернальную пункцию
- Биохимические маркеры
Больше информации о функциях селезенки можно узнать из видео.
Читайте: Приступ желчнокаменной болезни: основные симптомы
Благодаря ультразвуковому обследованию можно проверить состояние всех органов брюшной полости.
Компьютерная томография позволяет детально оценить состояние селезенки, выявить опухоль или повреждение.
При подозрении на заболевания кровеносной системы проводится стернальная пункция, в ходе которой делают прокол передней стенки грудины. Возможно проведение генетического исследования в случае подозрения на наследственные заболевания, которые и привели к увеличению селезенки. После результатов исследования и постановки диагноза назначается лечение.
Лечение
Особенности лечения патологии
Лечение заключается в устранении основного заболевания, которое и привело к увеличению селезенки. В комплексе назначают антибактериальные, противовоспалительные препараты, а также витамины.
Хирургическое вмешательство назначается в том случае, если селезенка сильно увеличена в размерах. Без этого органа человек может жить и вести привычный образ жизни. Однако после операции следует придерживаться диеты и не выполнять тяжелые физические нагрузки.
После проведения спленэктомии необходимо выполнить вакцинацию (пневмококковую, менингококковую, гемофильную) против бактерий. Люди, живущие без селезенки, наиболее подвержены инфицированию различным бактериям.
Если имеются проблемы с селезенкой, то можно воспользоваться средствами народной медицины:
- Эффективным лекарственным средством является прополис. Для устранения воспаления селезенки применяют спиртовой раствор прополиса. На протяжении 20 дней принимать внутрь по 30 капель раствора на 1/4 стакана теплой кипяченой воды.
- Если селезенка увеличилась в размере, то можно приготовить травяной сбор. Необходимо взять цветки календулы, полынь серебристую и тысячелистник в пропорции 3:1:0,5. Все измельчить и перемешать. Сырье залить кипятком, накрыть крышкой и оставить на полтора часа (на 2 столовые ложки сырья 0,5 литра кипятка). По истечении указанного времени процедить и принимать 4 раза в сутки по полстакана после еды.
- Мазь на основе имбиря и меда является действенным средством при увеличении селезенки. Корень имбиря измельчить, добавить мед, топленое масло и хорошо размешать. Полученной мазью смазывать область селезенка, желательно на ночь.
При своевременном и адекватном лечении спленомегалии удастся избежать серьезных последствий.
Возможные последствия
Спленомегалия – последствия неправильного лечения
Осложнения при увеличении селезенки чаще всего связывают с основным заболеванием. Одним из серьезных осложнений является разрыв селезенки и кровоизлияние внутрь.
В результате увеличения селезенки может наблюдаться развитие инфекционного заболевания. На фоне спленомегалии снижается количество форменных элементов крови, что в свою очередь может привести к лейкопении, тромбоцитопении, анемии.
При тромбоцитопении у больного наблюдается обильное кровотечение, за счет выработки антител, которые разрушают тромбоциты.
При удалении селезенки часть функций выполняет печень.
В дальнейшем это может привести к панкреатиту, воспалению желчного пузыря или нарушениям в работе желудка и кишечника. После проведения операции на месте разрезов может образоваться грыжа.
Профилактика
Особых мер, которые предупреждают развитие спленомегалии, не существует. Важно выполнять профилактику заболеваний, провоцирующих увеличение селезенки:
- Следует отказаться от вредных привычек.
- Необходимо делать все плановые прививки, а также проводить вакцинацию перед поездками в экзотические страны.
- Физическая активность должна быть регулярной, но умеренной, чтобы предотвратить разрыва селезенки.
- Важно 1-2 раза в год проходить профилактические осмотры у всех врачей.
- Следует проводить меры по укреплению иммунитета.
- Грудную клетку и живот необходимо защищать от повреждений и ударов.
- Питание должно быть правильным и сбалансированным. В рационе должно присутствовать достаточное количество овощей и фруктов.
- Важно следить за своим здоровьем и не допускать развитие заболеваний.
Источник: http://DiagnozLab.com/uzi/abdomen/prichiny-uvelicheniya-selezenki-u-vzroslyh.html
Увеличение селезенки: причины и лечение, прогноз спленомегалии
- Эндокринолог высшей категории Анна Валерьевна
- 30629
- Дата обновления: Октябрь 2019
Спленомегалия – увеличение селезенки вследствие инфекционных, аутоиммунных, раковых или гематологических заболеваний.
Патология выявляется с помощью ультразвукового исследования. Спленомегалия может привести к так называемому гиперспленизму. Симптом может быть вызван как безобидными причинами, так и серьезными злокачественными новообразованиями.
Лечение увеличенной селезенки направлено на причинное заболевание.
Увеличение селезенки
Селезенка является крупнейшим органом лимфатической системы, который расположен в левой верхней части живота, чуть ниже диафрагмы, и окружен соединительнотканной капсулой. В нормальном состоянии орган весит до 200 грамм, имеет длину около 12-13 см, ширину – 7-8 см, толщину – 3 см.
Анатомически селезенку делят на две части: белую и красную пульпу. В то время как белая пульпа выполняет защитную функцию, красная фильтрует кровь и разрушает поврежденные клетки. При легкой спленомегалии селезенка может увеличиваться до 500-800 грамм у взрослых. Если вес органа увеличивается до 1000 грамм или больше, это указывает на массивную спленомегалию.
В норме селезенка весит 200 грамм
Симптомы
Основные симптомы патологически увеличенной селезенки:
- При инфекционном заболевании: лихорадка, усталость и увеличение лимфоузлов.
- При злокачественных новообразованиях: потеря веса, ночная потливость, лихорадка.
- При болезнях кроветворной системы: усталость, слабость, бледность.
- При повреждении печени: желтуха, кровотечение из пищевода, видимые брюшные вены.
Увеличенная селезенка – симптом, а не самостоятельное заболевание. Тем не менее она сама по себе также может вызывать различную симптоматику: боль, ощущение давления в области живота или механическую непроходимость органов пищеварения.
Спленомегалия при инфекционных заболеваниях часто встречается вместе с лихорадкой, усталостью и отеком лимфатических узлов. Если спленомегалия возникает в результате гемопоэтических расстройств, у пациентов развивается усталость, расстройства психики и бледность.
Увеличение селезенки в основном ощущается давлением в верхней части живота. В зависимости от степени спленомегалию можно ощутить под левой частью грудной клетки.
Боль может также возникать в месте сдавления нервов или внутренних органов. Массивное увеличение селезенки также способно повышать риск разрыва соединительнотканной капсулы.
В худшем случае разрыв органа может привести к одышке и кардиогенному шоку.
В международной классификации болезней 10-го пересмотра (МКБ-10) увеличенная селезенка обозначается кодом R16.1.
При каких заболеваниях увеличивается селезенка?
Почему может увеличиться селезенка? Спленомегалия может быть вызвана расстройствами крови: серповидноклеточной анемией, талассемией, наследственным сфероцитозом или дефицитом глюкозо-6-фосфатдегидрогеназы. Злокачественные заболевания крови также могут увеличивать орган в размерах. Нередко селезенка увеличена при лейкемии, лимфоме или остеомиелофиброзе.
Разрастание ткани также наблюдается при инфекциях. Вирус Эпштейна-Барра (инфекционный мононуклеоз) часто сопровождается спленомегалией.
Аналогично цитомегаловирус, особенно у детей и пациентов с ослабленным иммунитетом, приводит к сильному отеку селезенки.
Однако у взрослых вирусная инфекция обычно протекает бессимптомно и, следовательно, в значительной степени незаметна. Спленомегалия может возникать при:
- Лейшманиозе.
- Малярии.
- ВИЧ.
- Вирусном гепатите.
- Эхинококкозе (паразитарное заболевание).
- Туберкулезе.
Селезенка соединена с воротной веной, которая переносит кровь в печень. Если нарушается кровоток в воротной вене, кровь будет накапливаться в селезенке, что приведет к отеку.
Застой венозной крови может быть вызван сердечной недостаточностью, циррозом печени или тромбозом воротной вены. Синдром Бадда-Киари – редкое заболевание печени, которое приводит к полному или неполному закрытию печеночных вен.
Патологическое состояние также может вызвать тяжелую спленомегалию.
Злокачественные заболевания крови способствуют увеличению селезенки
Причиной того, почему увеличена селезенка, могут быть аутоиммунные заболевания, которые требуют отдельного лечения: хронический гранулематоз и синдром Чедиак-Хигаси.
Хронический гранулематоз является одним из редких наследственных заболеваний, которое характеризуется связанными с воспалением нодулярными тканевыми новообразованиями – гранулемами – во внутренних органах и коже. Гранулемы приводят к ранней смерти пациентов.
Аутоиммунный лимфопролиферативный синдром также может проявляться в виде увеличения лимфоидного органа.
Увеличение селезенки также может быть связано с болезнью хранения гликогена – болезнью Ниманна-Пика и болезнью Гоше. При заболеваниях, связанных с хранением гликогена, в клетках селезенки накапливаются липиды. В случае болезни Гоше нарушается расщепление глюкоцереброзида.
Злокачественные новообразования, которые могут вызывать спленомегалию:
- Лейкемия.
- Лимфома.
- Болезнь Ходжкина.
- Полицитемия вера.
Осложнения
Спленомегалия может вызвать желудочно-кишечные расстройства, усталость и общую слабость. Серьезные последствия возникают, если лечение начинается слишком поздно. В некоторых случаях у пациентов возникает хроническая боль, инфекция и изменения зрения.
Типичным осложнением увеличенной селезёнки является гиперспленизм, который может привести к количественному изменению состава крови и мелким подкожным кровотечениям. Если возникает анемия, пациент нуждается в регулярных переливаниях крови.
Удаление селезенки оказывает серьезное влияние на здоровье пациента. Хотя регулярные прививки снижают риск заражения бактериями или вирусами, организм более подвержен инфекционным заболеваниям.
Некоторые пациенты страдают от серьезных инфекций, которые могут приводить к летальному исходу. Кроме того, тромбоз может возникать в течение нескольких недель после спленэктомии. Даже предписанные препараты могут вызывать побочные эффекты.
Пациентам рекомендуется принимать антикоагулянты строго под контролем лечащего врача, чтобы избежать побочных действий.
Особенности у беременных
Если при беременности увеличена селезенка, рекомендуется обратиться к семейному врачу. Во время беременности необходимо принимать достаточное количество жидкости и регулярно заниматься физическими упражнениями. Ухудшение функции селезенки в данном случае может быть связано с дефицитом железа и витамина В12.
Селезенка у беременных может увеличиться от нехватки железа и витамина В12
Беременным женщинам с железодефицитной анемией может потребоваться принимать железосодержащие препараты. Курс лечения зависит от тяжести состояния больной, сопутствующих заболеваний и результатов лабораторных исследований.
Железодефицитная анемия может быть опасна для растущего человека, поэтому требуется немедленно обратиться к врачу. Причины возникновения анемии и схема лечения определяются врачом.
Классификация
Спленомегалию классифицируют по степени увеличения лимфоидной органа. В международной классификации выделяют 3 степени:
- Мягкое: вес менее 500 г.
- Умеренное: вес от 500 до 800 г.
- Массивное: вес более 1000 г.
К какому врачу обращаться?
Если боль возникает постоянно и селезенка увеличена, следует проконсультироваться с семейным врачом. Симптомы – диарея или лихорадка – могут также указывать на спленомегалию. У некоторых пациентов также уменьшается аппетит. Если эти симптомы возникают, нужно обратиться к терапевту. Дальнейшее обследование и лечение сильно зависят от точных симптомов спленомегалии.
Лечением селезенки может заниматься инфекционист, онколог (специалист по раковым заболеваниям), хирург или гематолог (специалист по заболеваниям крови). Направление к узкопрофильному специалисту выпишет терапевт.
При увеличении селезенки всегда нужно обращаться за медицинской помощью. Постановка диагноза на ранней стадии помогает предотвратить серьезные осложнения. Если возникает сильная боль в левой части верхней части живота, рекомендуется вызвать скорую помощь.
Диагностика
Вначале врач собирает анамнез, а затем проводит физический осмотр. Увеличенную селезенку можно выявить во время физического обследования под левой грудной клеткой. В норме паренхиматозный орган неощутим.
Если врач пальпирует селезенку, это указывает на спленомегалию. Подозрения подтверждаются с помощью ультразвукового исследования.
На УЗИ врач может выявить доказательства повреждения печени или болезни портальной вены.
Если врач выявил увеличенную селезенку, необходимо провести дополнительные обследования, которые помогут определить первопричину. У пациента берется венозная кровь из локтевого сгиба, которую направляют на исследование в лабораторию. Анализы помогают выявить:
- Количество кровяных клеток (эритроцитов, лейкоцитов и тромбоцитов).
- Скорость оседания эритроцитов.
- Признаки поражения печени: трансаминазы (ALAT, ASAT), билирубин.
- Иммунные параметры (С-реактивный белок, антиядерные антитела, ревматоидные факторы).
- Признаки вирусных инфекций.
Если врач выявил увеличенную селезенку, нужно провести дополнительные обследования
Согласно результатам анализа крови, некоторые заболевания могут быть исключены как причина спленомегалии. Впоследствии могут быть предприняты дополнительные диагностические шаги: рентгенография грудной клетки, компьютерная томография брюшной полости или биопсия костного мозга.
Лечение
Что делать, если увеличилась селезенка? Лечение включает хирургическое удаление селезенки (спленэктомия) или применение медикаментозных средств.
Оперативное вмешательство необходимо, если разрывается капсула селезенки или возникает гиперспленизм.
Спленэктомия должна применяться в качестве крайней меры, поскольку она несет риск развития серьезных инфекционных заболеваний. У некоторых пациентов может развиться постспленэктомический синдром.
Через 7-12 дней после удаления селезенки количество тромбоцитов временно увеличивается (до 1 мл/мкл). Поскольку сам орган участвует в расщеплении тромбов, повышается риск тромбоза после его удаления. В течение нескольких недель количество тромбоцитов снова уменьшается.
В первые недели после удаления селезенки имеется повышенный риск тромбоза. До тех пор, пока количество тромбоцитов не опустится ниже 500 000 на мкл, следует использовать противотромботические средства.
В течение этого времени следует избегать длительных периодов сидения и чрезмерных физических упражнений, при которых наблюдается повышенный риск кровотечения.
Существует большая опасность развития тромбоэмболии различных органов.
После удаления селезенки повышается общая восприимчивость к инфекции. Микроорганизмы могут вызвать тяжелую пневмонию. Профилактика инфекции также может осуществляться путем постоянных инъекций растворов с пенициллином каждые 4 недели.
Для адаптации иммунной системы после спленэктомии необходимо много времени. Пациентам необходимо проходить плановую иммунизацию против гриппа, пневмококковой, гемофильной и менингококковой инфекций. Пациент должен делать все возможное, чтобы предотвратить патологию. Некоторые пациенты могут погибнуть от серьезной инфекции в течение нескольких лет.
Селезенка не является жизненно важным органом и поэтому может быть полностью удалена. В качестве альтернативы спленэктомии можно использовать радиотерапию, которая уменьшает селезенку. Однако успех облучения обычно длится всего несколько месяцев, после чего орган возвращает к исходному размеру. Зачастую требуется повторная радиотерапия.
Медикаменты
Как можно уменьшить селезенку с помощью лекарств? На ранних стадиях опухолевых новообразований больные получают специальные лекарственные средства. К ним относят:
- Гидроксикарбамид (гидроксимочевина): цитостатический средство – вещество, которое ингибирует рост клеток.
- Альфа-интерферон: белок, который стимулирует иммунную систему человека.
- Ингибиторы янус-киназы (ингибиторы ЯК): ингибируют активность определенных ферментов, которые контролируют рост клеток.
Выбор препаратов зависит от причины и стадии патологии
В начале лечения врач должен определить дозу препаратов при злокачественно увеличенной селезенке. Это зависит в основном от того, насколько высокая концентрация тромбоцитов в крови пациента. Выбранная начальная доза не должна изменяться в течение первых 4 недель лечения. После этого врач может регулировать дозу с двухнедельными интервалами.
Помимо тромбоцитопении и анемии, терапия ингибиторами JAK также может приводить к нейтропении. В этом случае у пациентов снижается концентрация нейтрофильных гранулоцитов в крови. Результатом может стать ослабление иммунной системы организма. Если количество нейтрофилов уменьшается до менее 500 на 1 мкл крови, терапию следует временно прекратить.
Прогноз и профилактика
Курс болезни и прогноз спленомегалии сильно зависят от основного заболевания. Без лечения причины селезенка может разорваться. В зависимости от тяжести разрыва может потребоваться хирургическое вмешательство. Если кровотечение невозможно остановить, необходимо немедленно полностью удалить селезенку.
Важной частью профилактической терапии являются регулярные визиты к врачу и плановые обследования. Врач использует те же процедуры, что и во время диагностики болезни: как лабораторные тесты, так и методы визуализации. При подозрении на другие заболевания могут потребоваться дополнительные обследования.
С помощью микроскопических анализов крови врач может проверить, меняется ли количество и форма клеток крови с течением времени. Результаты анализа крови могут быть использованы для того, чтобы сделать выводы о ходе заболевания и успехе лечения. При необходимости терапия может быть изменена.
Временные интервалы, в которых проводятся анализы крови, зависят от формы и индивидуального течения заболевания. В начале терапии рекомендуется ежемесячно проводить лабораторные исследования. После того как заболевание достигнет стабильной фазы, обычно необходимо проводить обследования ежеквартально или раз в полгода.
Если в анализе крови наблюдаются колебания уровня различных клеток, это не повод для беспокойства. Такие различия часто не являются признаком рецидива увеличения селезенки или других расстройств.
Источник: https://limfouzel.ru/selezyonka/uvelichenie-selezenki/
Увеличение селезенки
Увеличение селезенки — не естественное явление, называемое в медицине спленомегалией. На данный орган возложены одни из самых основных функций и основная из них — регуляция процесса кроветворения.
Данное состояние является симптомом, и если произошло увеличение органа, причины кроются в развитии определенных заболеваний в данной области.
Давайте рассмотрим, что представляет собой увеличение селезенки, каковы симптомы, лечение и прогноз.
Причины увеличение селезенки
Умеренное увеличение органа в некой степени может быть нормальным состоянием для организма и не приносить человеку дискомфорт при ведении обычных дел. Если сильно увеличена селезенка, это сказывается на ее способности к захвату кровных клеток: она также начинает увеличиваться.
При чрезмерном извлечении из кровяного потока патологических клеток происходит ухудшение фильтрующей способности органа, а это — причина возникновения симптомов, таких как боль, лихорадка и проч..
Чем грозит увеличение органа в данном случае? Так, может наблюдаться развитие анемии за счет чрезмерного выхода клеток из плазмы.
От чего может быть увеличена селезенка? В основном, причины увеличения органа кроются в развитии конкретных патологий, которые и вызывают подобный симптом. Итак, орган может увеличиваться при следующих заболеваниях:
- Заболевания печени. С течением времени развития определенной патологии данного органа происходит и увеличение селезенки, причины чего заключаются в неполноценном приливе крови из иных органов организма.
- Если данный орган увеличен, причины могут крыться в перенесенном инфекционном или онкологическом заболевании, туберкулезе.
- Беременность. Хоть данный период в жизни женщины не считается заболеванием, но, все же, влияет на функционирование многих органов и систем. Увеличение селезенки при беременности — признак пониженного гемоглобина. Последний, в свою очередь, в данный период может понижаться и, — это норма.
- Этот симптом также может указывать на цирроз печени.
- Если диагностировано увеличение органа, причина может крыться в развитии такой болезни, как лимфоидная гиперплазия.
- Может иметь место и развитие инфекционного мононуклеоза, о чем говорит увеличение данного органа. Данная патология в большей степени встречается у людей подросткового возраста, а также у детей младшего возраста. Кроме того, что увеличена селезенка, возникают и другие симптомы: повышение общей температуры, болевой синдром в горле, повышение уровня лимфоцитов.
Лечение эрозивного гастрита народными средствами
Стоит подчеркнуть, что причины увеличения подобного органа человека могут быть врожденными. Иными словами, сразу после рождения ребенка врач диагностирует присутствие подобного симптома, после чего выявляет его причины. Зачастую, — это неправильный образ жизни беременной женщины, а именно, — рацион питания.
Какими симптомами сопровождается увеличение селезенки?
Причин, почему может увеличиваться селезенка, достаточно много, но признаков — не менее. Если диагностировано увеличение такого органа, симптомы будут зависеть от того, какая причина вызвала подобное патологическое состояние. Итак, симптоматика варьируется в зависимости от формы процесса:
- Воспалительный патологический процесс в органе. Симптомы увеличенной селезенки в данном случае таковы: болевой синдром в левом брюшном отделе, тяжесть и чувство «переполненного желудка» (если селезёнка увеличена, она производит давление на желудок), повышение общей температуры, рвота и тошнота, побледнение кожи, потеря веса.
- Невоспалительный патологический процесс. Признаки спленомегалии в таком случае не ярко выраженные: периодическая тянущая боль в левом брюшном отделе, такое же периодическое повышение температуры тела.
- Вирусный патологический процесс. Если по результатам диагностики врач выявил присутствие подобного состояния, это может указывать на развитие вирусного гепатита. Признаки спленомегалии в таком случае будут следующие: головные боли, общее недомогание, желтизна кожи, сбой в функционировании желудочно–кишечного тракта, рвота и тошнота, беспокойный сон. Если по причине вирусного гепатита возникает подобный патологический дефект, его, как правило, диагностируют уже на запущенных стадиях развития недуга.
- Болезни мочеполовой системы. Если при таких патологиях диагностирована увеличенная селезенка, симптомы будут таковыми: ноющий болевой синдром в левом брюшном отделе, тяжесть и чувство «переполненного желудка», частое мочеиспускание, сбои в менструальном цикле.
- Развитие туберкулеза. Если появиться туберкулез, симптоматика не проявиться, пока основная болезнь не достигнет определенного этапа развития. На поздней стадии течения туберкулеза присоединяются следующие патологические проявления: снижение уровня содержания в крови лейкоцитов, а также тромбоцитов, нарушение нормального процесса свертываемости крови.
Острая печеночная недостаточность
Диагностика
Если увеличилась селезенка, и возникли настораживающие симптомы, необходимо как можно быстрее обратиться к специалисту для проведения диагностических мероприятий.
Выбор врача для консультации напрямую зависит от того, из–за чего возникла спленомегалия.
Итак, если есть подозрения на развитие патологии крови, рекомендовано посетить гематолога; на развитие злокачественного новообразования — онколога; на развитие болезни ЖКТ — гастроэнтеролога.
Если селезенка увеличена, лечение назначают только после проведения всех необходимых диагностических процедур. Исходя из того, какова первопричина данного симптома, врач может назначить срочную госпитализацию. Это необходимо при наличии сильного болевого синдрома, кровотечении, присоединении вторичных инфекций.
Если увеличена селезенка, что делать врачу? В первую очередь специалист осматривает и пальпирует брюшную область над местом локализации органа, что позволяет определить его размер.
В некоторых случаях пальпируемое новообразование может указывать вовсе на иную проблему со здоровьем. По этой причине необходимо проведение общего анализа крови, который поможет определиться с диагнозом.
Для подтверждения данного диагноза назначают проведение ультразвукового исследования, компьютерной и магнитно–резонансной томографии.
Лечение
Если возник подобный симптом, лечение определяют с учетом того, что его вызвало. Зачастую, все силы направляют на устранение первопричины:
- Если симптом вызван воздействием на организм бактериальных инфекций, назначают прием таких препаратов, как антибиотики и прибиотики.
- Если имеет место инфицирование гельминтами, в таких случаях целесообразно применение противоцестозных, противотрематодозных препаратов.
- Если причиной спленомегалии стало развитие вирусного заболевания, врач назначает противовирусную терапию с применением иммуномодуляторов.
- Если спленомегалия развилась при авитаминозе необходима терапия поливитаминами и сбалансированное питание.
В некоторых случаях, когда диагностируют подобное патологическое состояние, лечение может быть оперативным. Так, назначают спленэктомию, то есть полное удаление органа. Оперативное лечение спленомегалии показано при лейкозе волосковых клеток, талассемии, болезни Гоше.
Гемохроматоз
Профилактика
Конечно, чем в будущем заниматься лечением подобного состояния, лучше своевременно направить все силы на профилактику провоцирующих заболеваний. Учитывая то, из-за чего возникает подобная патология в организме человека, профилактика будет отличаться в том или ином случае. Общими правилами предотвращения спленомегалии можно назвать:
- отказ от пагубных привычек (алкоголь и курение);
- своевременная вакцинация;
- умеренные физические нагрузки;
- систематическое посещение профильных врачей.
Может ли селезенка уменьшиться?
Все зависит от того, насколько своевременно начато лечение основного недуга, а также от того, насколько квалифицированный врач проводит терапию. Не меньшую роль играет и настрой самого больного.
Осложнения заболевания
Если селезенка увеличена: это опасно? На данный вопрос можно однозначно ответить — да! Итак, чем грозит спленомегалия, особенно, если несвоевременно начать лечение ее причины возникновения:
- разрыв органа;
- развитие осложнений основного, провоцирующего недуг заболевания;
- развитие лейкопении — патологии, которая характеризуется снижением объема лейкоцитов в крови; тромбоцитопении — тромбоцитов в крови; анемии — гемоглобина и эритроцитов.
Интересное
Источник: https://tvojajbolit.ru/gastroenterologiya/uvelicheniye_selezenki/
Увеличение селезенки
Увеличение селезёнки, или спленомегалия — симптом, который указывает на развитие определённого патологического процесса в организме, а не является отдельным заболеванием. Об увеличении органа можно говорить тогда, когда её вес доходит до 200 грамм и более (в норме это не более 150 грамм).
В таком случае селезёнка хорошо прощупывается и обязательно присутствует дополнительная симптоматика. Несколько реже, но все же известны случаи, когда этот орган увеличивался без сопутствующего патологического процесса. Однозначно при таком симптоме следует обращаться к врачу, а не заниматься самолечением.
Подобные медицинские мероприятия могут стать причиной развития серьёзных осложнений и, если недуг будет в запущенной форме — летального исхода.
Этиология
Увеличение селезёнки у ребёнка или взрослого может быть обусловлено следующими факторами:
- бактериальная или вирусная инфекция;
- протозойные инфекции;
- гельминты;
- патологии других органов и систем в организме;
- идиопатического характера.
К бактериальным и вирусным инфекциям, которые могут спровоцировать спленомегалию, следует отнести следующее:
К протозойным инфекциям, которые можно расценивать как причины увеличения селезёнки, следует отнести следующее:
- токсоплазмоз;
- малярия;
- лейшманиоз.
- К гельминтозам, которые выступают этиологией увеличенной селезёнки, относят следующее:
- Необходимо отметить, что первый тип недуга практически не встречается на территории стран СНГ, тогда как второй распространён по всему миру.
- К общим патологическим процессам, которые провоцируют увеличение селезёнки, можно отнести следующие:
- Кроме этого, спровоцировать данный симптом может систематически неправильное питание, со злоупотреблением жирной пищи, и алкоголизм.
Увеличение селезёнки
Классификация
Клиницисты выделяют две формы развития данного симптома:
- воспалительная форма;
- невоспалительная.
Невоспалительная форма довольно часто протекает без особенных симптомов и диагностируется только с первичным заболеванием.
Симптоматика
Общая клиническая картина, в этом случае, довольно неоднозначна, так как характер симптомов, преимущественно будет зависеть от первопричинного фактора. Однако в целом можно выделить признаки, которые характерны для определённой формы патологического процесса. Так, при воспалительном характере увеличения селезёнки, симптоматика может быть следующая:
Невоспалительная форма имеет довольно скудную клиническую картину — изредка больного могут беспокоить тянущие боли в левой области брюшной полости, температура редко повышается до субфебрилитета.
Увеличение печени и селезёнки может быть спровоцировано вирусными гепатитами, что проявляется в следующих симптомах:
- симптоматика ОРВИ;
- головная боль;
- повышенная утомляемость и слабость, что обусловлено интоксикацией организма;
- пожелтение кожных покровов;
- нарушение функционирования органов ЖКТ;
- тошнота, нередко со рвотными позывами, рвота не приносит облегчения;
- нарушение сна.
Так как такая клиническая картина схожа с гриппом или ОРВИ, то большая часть пациентов своевременно за медицинской помощью не обращается. Увеличение органа можно диагностировать только в запущенной стадии развития вирусного гепатита.
При патологиях мочеполовой системы, клиническая картина может характеризоваться следующими признаками:
Причиной того, что увеличивается селезёнка, может быть туберкулёз данного органа. Однако клиническая картина в этом случае, до определённого этапа развития, практически не имеет специфических признаков. На поздних стадиях развития этого недуга клиническая картина может дополниться следующими проявлениями, которые можно определить лабораторно-инструментальными методами:
- резкое уменьшение числа лейкоцитов, тромбоцитов;
- плохая свёртываемость крови, что может привести к кровоизлиянию;
- сам орган плотно-эластичной консистенции, с местами размягчения в области казеозного распада.
В некоторых случаях туберкулёз селезёнки является осложнением при циррозе печени.
Диагностика
На начальном этапе диагностических процедур проводится физикальный осмотр больного с пальпацией области органа и сбором анамнеза. Обязательно следует уточнить, был ли накануне пациент в тропических странах и как питался. Если пациент принимал какие-либо препараты, о которых нет записей в амбулаторной карте, следует уведомить об этом доктора.
В программу диагностики может входить следующее:
- клинический и биохимический анализ крови;
- общий анализ кала и мочи;
- биологические маркеры на наличие аутоиммунных патологий;
- УЗИ внутренних органов;
- КТ или МРТ;
- стернальная пункция.
Стернальная пункция
Обязательна консультация гематолога. В некоторых случаях может потребоваться осмотр эндокринолога, инфекциониста, ревматолога.
Лечение
Почему селезёнка увеличена, и как устранить эту патологию, может сказать только врач после точного определения диагноза. В соответствии с этим и будет проводиться дальнейшая терапия.
В целом можно выделить следующие терапевтические мероприятия при данной патологии:
- если этиологией является инфекция, назначается курс антибиотиков;
- при вирусных недугах — иммуномодуляторы, комплекс противовирусной терапии;
- при гельминтозной инфекции – противоцестодозные, противотрематодозные препараты, витаминно-минеральные комплексы.
Также расписывается диетотерапия, для облегчения работы ЖКТ. Если лечение консервативными методами не даёт должного результата, то проводится операция по удалению органа. После такой процедуры велика вероятность того, что иммунитет больного ослабеет, поэтому назначается курс антибиотиков, препаратов для укрепления иммунитета, противовирусные медикаменты.
Профилактика
Профилактика данной патологии заключается в следующем:
- исключение вредных привычек и только полезное для организма питание;
- своевременное и правильное лечение всех недугов;
- регулярный осмотр у профильных медицинских специалистов;
- своевременная вакцинация.
Следует отметить, что сама по себе спленомегалия редко приводит к серьёзным осложнениям. Опасность для жизни представляет первопричинное заболевание.
Источник: https://SimptoMer.ru/simptom/uvelichenie-selezenki
Диффузные изменения селезенки
Стоит также отметить, что подобные изменения печени протекают практически бессимптомно. В редких случаях возникает слабая боль в правом подреберье, тяжесть, в некоторых случаях боль чувствуется в правом предплечье, кожа вокруг глаз и склеры желтеют.
Диффузные изменения паренхимы печени, которые фиксируются ультразвуковым методом исследования, могут возникать не только при первичной болезни печени, но и вследствие некоторых патологических внепеченочных изменений. Так, к примеру, амилоидоз печени вполне возможен при сахарном диабете.
При этом эхографическая картина будет демонстрировать увеличение размеров печени за счет всех ее долей, увеличение эхогенности ткани печени с затуханием в глубоких отделах, проявление неоднородности структуры в качестве увеличения зернистости изображения и небольшое сглаживание рисунка сосудов.
Диффузные изменения печени и поджелудочной железы
- Печень, также как и поджелудочная железа, является непарным органом, который не имеет полости и состоит из ткани.
- Органы пищеварения объединены протоками, поэтому в большинстве случаев, нарушение работы одного органа, отражается на работе другого.
- Диффузные изменения печени и поджелудочной железы могут возникнуть из-за нарушения метаболизма, заболеваний сосудов, инфекционных заболеваний в острой или хронической форме.
Нарушение работы печени можно заподозрить по желтизне глазных белков, кожи, темной моче, калу светлого цвета.
При неправильной работе печени может возникнуть зуд кожи, так как в кровь попадает большое количество желчи.
Изменение тканей поджелудочной происходит по разным причинам: отечность, панкреатит, липоматозм (замещение тканей органа жиром), разрастание и рубцевание ткани вследствие воспалительного процесса или нарушения обмена веществ.
Диффузные изменения печени и почек
Диффузные изменения печени и почек является многосторонним понятием и не считается основным диагнозом. Данное заключение ставится по результатам проведенного ультразвукового исследования.
- При некоторых заболеваниях изменяется структура органа, кроме того, к таким изменениям могут привести врожденные или приобретенные патологии,
- При диффузных изменениях возможно утолщение паренхимы, увеличение или уменьшение синусов, накопление жидкости в лоханке, гнойный воспаления, тромбоз.
- В некоторых случаях изменения тканей почек может быть связано с наличием камней в почках.
Диффузные изменения печени и селезенки
Диффузные изменения печени и селезенки затрагивают орган полностью.
Селезенка отвечает за нормальное кровообращение, обогащенный кровоток, при заболеваниях или нарушении функции органа появляется слабость, снижение аппетита, нарушение сна.
При увеличении селезенки из-за нарушений в работе появляется болезненность, чувство давления. Слишком увеличенный в размерах орган может сильно выступать и давить на прилегающие органы. Нередко заболевания селезенки человек путает с нарушением функции поджелудочной железы.
Селезенка дает сбой, как правило, из-за неправильного или неполноценного питания, в результате чего в кровь не попадает нужное количество питательных веществ и микроэлементов и орган самостоятельно восполняет недостаток веществ. Но в таких условиях работа селезенки довольно быстро нарушается, в результате чего начинаются изменения ткани и структуры органа.
Диффузные изменения паренхимы печени
Ткань печени имеет однородную структуру со слабой плотностью. При диффузных изменениях паренхимы в печени во время ультразвукового исследования в тканях печени просматриваются кровеносные сосуды с желчными протоками, плотность которых повышена.
Диффузные изменения печени указывают на полное изменение ткани печени, которые могут быть связаны как с серьезными патологиями, так и с незначительными функциональными нарушениями в работе органа.
Степень отека паренхимы печени зависит от выраженности воспалительного процесса. При диффузных изменениях могут наблюдаться следующие заболевания: ожирение, цирроз печени, сахарный диабет, алкоголизм, опухоли, хронический гепатит, кистозные образования.
Также не исключаются паразиты или вирусная инфекция, неправильное питание.
Начавшиеся диффузные изменения печени могут спровоцировать головную боль, тошноту, слабость, горечь во рту, частую смену настроения, раздражительность.
Диффузные изменения структуры печени
Диффузные изменения печени выявляются на УЗИ. Изменение структуры может начаться не только в результате первичных заболеваний печени, но и при патологиях, не связанных с органом. К примеру, при сахарном диабете может возникнуть нарушение белкового обмена и появится отложения в печени.
В этом случае доли печени увеличиваются в размере, также повышается плотность органа, в более глубоких слоях структура органа теряет однородность.
Неоднородная структура может просматриваться как небольшие или крупные участки разной плотности с патологическими продуктами обмена (белки, углеводы).
Диффузные изменения тканей печени
При любых негативных влияниях на печень происходят изменения в диффузной ткани органа. Такие изменения могут спровоцировать алкогольная зависимость, курение, лекарства, наследственные аномалии, а также вирусы и бактерии.
Нередко диффузные изменения печени выявляются в сочетании с заболеваниями поджелудочной, поскольку у этих органов связаны протоки.
Диффузно неоднородные изменения структуры печени
- Диффузные изменения печени, при которых появляется неоднородность ткани, могут быть связаны с непроходимостью протоков желчного пузыря, разрастанием либо уменьшением соединительной ткани, скоплением в клетках печени каких-либо веществ.
- При неоднородности печени, как правило, диагностируют цирроз, кальцинаты, обструкцию вен печени, гепатит, нарушение метаболизма (при ожирении или сахарном диабете).
- Довольно часто при неоднородной структуре тканей возникают бугорки, уменьшается или увеличивается соединительная ткань, не исключается дистрофия клеток печени, протоков желчи.
- Причины изменения ткани могут быть связаны, как уже говорилось, с неполноценным, нездоровым питанием, злоупотреблением спиртным и пр.
- Большинство патологических состояний печени выявляются на ультразвуковом исследовании.
- Для назначения лечения требуется установление основного диагноза, который стал причиной диффузных изменений печени.
- Печень является уникальным органом человека, имеющим способность самовосстанавливаться, но необратимые последствия приводят к серьезным нарушениям в работе органа.
Диффузно дистрофические изменения печени
Диффузные изменения печени происходят в результате отрицательного воздействия на организм из-за неправильного питания, заболеваний или других нарушений нормальной работы органов и систем.
Дистрофические изменения приводят к сильному подавлению печеночной функции. Причиной таких изменений становятся острые или хронические заболевания органа.
В большинстве случаев дистрофические изменения диффузной ткани происходят из-за вируса гепатита. В некоторых случаях к таким поражениям приводят отравления (грибами, нитратами и т.д.), применение галотана, атофана.
Также к такому рода изменениям может привести цирроз печени, нецелесообразное применение диуретиков, снотворных или успокоительных средств.
Диффузные изменения стенок протоков печени
Печень состоит из долек, в центре которых проходят вены и желчные протоки. Протоки необходимы для сбора выработанной желчи, они проходят через всю печень и имеют замкнутые концы.
Диффузные изменения печени затрагивают весь орган, включая стенки протоков печени. Изменения стенок протоков происходят в основном по тем же причинам, что и в остальной ткани органа (вирусы, бактерии, нездоровая пища и пр.).
Диффузные изменения печени при хроническом холецистите
Диффузные изменения печени при хроническом холецистите возникают довольно часто.
При хроническом холецистите в желчном пузыре наблюдается длительный воспалительный процесс, временами с обострениями. Заболевание всегда является вторичным, которое развивается в результате дискинезии желчевыводящих путей или врожденных патологий. От холецистита чаще страдают женщины (в пять раз), особенно со светлыми волосами и склонные к полноте.
Диффузные изменения печени при гепатомегалии
Гепатомегалия – это патологическое увеличение печени. Самой распространенной причиной данного состояния является отравление токсинами или ядовитыми веществами. Диффузные изменения печени в этом случае поражают полностью все ткани, при этом орган легко прощупывается под ребрами (при здоровой печени прощупать орган крайне тяжело).
Кроме того, при надавливании чувствуется боль, что также указывает на нарушение работы печени. Гепатомегалию не считают самостоятельным заболеванием, специалисты относят данное состояние к симптому, который указывает на необходимость срочно лечить печень.
Печень осуществляет разрушение и обезвреживание токсических и ядовитых веществ, который попадают в организм. Проходя сквозь печень, токсины выводятся из организма нейтрализованными.
Диффузные реактивные изменения печени
Диффузные изменения печени иногда носят реактивный характер, другими словами, при нарушении работы печени наблюдается реакция поджелудочной, которая выражается реактивным панкреатитом.
Такое заключение при ультразвуковом исследовании позволяет с большой долей вероятности исключить новообразования, опухоли, камни и пр. Также ультразвук показывает очаговые поражения плотности ткани.
Диффузные изменения не являются диагнозом, они указывают только на необходимость дополнительного обследования.
Диффузно очаговые изменения печени
Диффузные изменения печени поражают весь орган. Во время УЗИ врач диагностирует изменение ткани по всей поверхности печени.При очаговых поражениях органа изменения затрагивают отдельные участки печени, другими словами, УЗИ выявляет на нормальной ткани печени очаги изменения.
При диффузно-очаговых изменениях врач выявляет на пораженной ткани печени отдельные очаги, которые имеют отличие от диффузных. Такого рода изменения встречаются при гепатите сопровождающегося метастазированием или абсцессом.
Диффузные изменения печени у ребенка
Диффузные изменения печени могут произойти в результате врожденных патологий (недоразвитости). Также причиной может стать заболевание гепатитом во время беременности (обычно в таких случаях назначается прерывание беременности).
Изменения в печени у ребенка могут начаться на фоне лечения антибиотиками, которые являются крайне токсичными препаратами, а организм малыша недостаточно крепкий и сформировавшийся.
Диффузные изменения печени у новорожденного
- Диффузные изменения печени у новорожденных часто возникают в результате врожденных аномалий.
- Также на печень новорожденного могут повлиять заболевания матери во время беременности, лекарственные препараты (особенно антибиотики).
- При обнаружении диффузных изменений печени у новорожденного, в первую очередь, следует провести дополнительное обследование (анализ крови, мочи), при необходимости назначается биохимический анализ крови, биопсия, лапароскопия.
Источник: https://medic-sovet.ru/2017/09/29/diffuznye-izmeneniya-selezenki/