- 22 Сентября, 2018
- Гастроэнтерология
- EgorHas
Причины острого гастрита интересуют многих людей, так как на сегодняшний день это заболевание является наиболее распространенной проблемой желудочно-кишечного тракта.
Оно представляет собой воспалительный процесс, который локализуется в поверхностных слоях слизистых оболочек желудка, крайне редко проникающих вглубь стенки. Острый гастрит (код по МКБ 10 — К29.0) может протекать в разных проявлениях, отличающихся между собой патологическими изменениями органа.
Болезнь не относится к опасным, но все же диагностировать и лечить ее нужно своевременно, потому как есть риск появления серьезных осложнений.
После изучения истории болезни острый гастрит лечится медикаментозно только под наблюдением врача. Пациент не способен самостоятельно избавиться от этого недуга, так как это может привести к необратимым последствиям из-за неверно подобранных препаратов.
Общая информация
Определить причины острого гастрита невозможно без основных сведений об этом заболевании. Оно проявляется воспалением, поражающим слизистую оболочку органа, и развивается с достаточно ярко выраженной симптоматикой. Данная патология может появиться у людей в любом возрасте.
Симптомы острого гастрита (код по МКБ 10 — К29.0) возникают быстро, а само заболевание прогрессирует довольно стремительно, благодаря чему есть шанс предположить его провокатора.
Как правило, острый гастрит, симптомы и лечение которого описаны в статье, появляется в результате инфицирования хеликобактериями.
Формы
Заболевание классифицируется по критерию патологических изменений, происходящих на слизистой желудка. Прежде чем рассмотреть причины острого гастрита, необходимо ознакомиться с его формами:
- простая (катаральная);
- коррозивная (некротическая);
- флегмонозная (гнойная);
- эрозивная;
- фиброзная.
Катаральный гастрит разделяется на несколько видов:
- банальные;
- аллергические;
- поверхностные.
Провоцирующими факторами могут выступать:
- алкогольные напитки;
- аллергические реакции на некоторые продукты питания;
- потребление вредной пищи;
- стресс;
- фармацевтические средства, принимаемые без необходимости.
В период развития простой формы заболевания воспаляется поверхностный слой слизистой и даже более глубокие ткани. Одновременно с этим происходит повышенная секреция слизи, отекает оболочка желудка и появляются подкожные кровоизлияния.
В случае, если этиология острого гастрита кроется в аллергии, заболевание может сопровождаться отеком Квинке, сыпью и так далее. Патогенез коррозивного типа состоит в уплотнении стенки желудка и покрытии ее слизистыми выделениями. Сверху оболочки возникают маленькие эрозивные образования.
Также погибают клетки эпителия, что может вызвать появления язв.
Фибриозная форма отличается некротическими изменениями стенки желудка, а также гнойными выделениями и появлением фибриозных пленок на слизистых оболочках. Провокаторами патологического процесса считаются:
- корь;
- заражение крови;
- отравление различными кислотами;
- брюшной тиф;
- скарлатина.
Гнойный гастрит характеризуется серьезным нарушением целостности слизистых желудка, которое сопровождается очень сильным воспалительным процессом абсолютно во всех слоях стенки. Спровоцировать возникновение заболевания могут следующие факторы:
- опухоль (раковая или любая другая);
- язва;
- осложнения после инфекционных заболеваний, вызванных стафилококком, стрептококком или же пневмококком;
- механические повреждения.
Острый эрозивный гастрит возникает при воздействии кислоты или какого-то химического вещества. Данная патология сопровождается язвенными изменениями на слизистой оболочке. При заболевании формируются некротические язвы с кровоизлиянием на стенках органа, а также верхних отделах желудочно-кишечного тракта.
Кроме того, негативному воздействию подвергаются и глубокие ткани стенок желудка. Для острого эрозивного гастрита характерен немалый риск появления осложнений, которые могут быть в виде сердечно-сосудистой, почечной или же печеночной недостаточности, пенетрации, перфорации и так далее.
Специалисты разделяют заболевание на два типа:
- сухой некроз, главной причиной которого является интоксикация, происходящая из-за кислот;
- влажный некроз, возникающий вследствие проникновения солей вредных веществ.
Причины острого гастрита
Среди основных причин возникновения болезни присутствуют:
- аллергические реакции;
- нарушение режима питания;
- курение;
- химиотерапия;
- страсть к пряной и острой пище;
- частое потребление газированных напитков;
- переедания;
- злоупотребление алкогольными напитками;
- отравление ядами;
- механическое повреждение желудочных стенок;
- нарушения в работе обменных процессов.
Симптомы и признаки
Самые первые признаки острого гастрита начинают проявляться уже через пару часов после того, как провокатор сделал свою работу:
- тошнота;
- боль вверху живота;
- рвота со слизью и желчью;
- отрыжка пищей или просто воздухом;
- тяжесть в эпигастрии.
В случае, если провокатором является отравление, то синдромы таковы:
- метеоризм;
- нарушение стула;
- повышенная температура тела;
- урчание в животе.
Также гастрит может проявляться и такими симптомами:
- сыпь;
- жидкий стул;
- дегидратация;
- бледность кожи;
- слабость;
- озноб;
- боли в голове;
- зуд;
- тахикардия;
- рвота с гноем;
- головокружения.
Особенности
У детей рассматриваемое заболевание часто встречается в возрасте от 5 до 12 лет. У них это может быть первичная патология, которая развивается по причине бактериологического заражения, плохого питания, приема медикаментов, аллергических реакций и так далее. Симптомы болезни у взрослых и детей не отличаются.
Заболевание в острой стадии у беременных женщин появляется довольно часто, а особенно, при наличии в анамнезе хронического гастрита. Происходит это из-за гормональных изменений или по причине токсикоза, потому как органы пищеварения постоянно раздражаются.
Кроме того, женщины, вынашивающие плод, более волнительны, а ведь ухудшение психоэмоционального состояния тоже может быть провокатором заболевания.
Еще одной причиной является привычка принимать различные витаминно-минеральные комплексы при отсутствии необходимости.
Диагностика
Доктор всегда обращает внимание на признаки болезни. После сбора анамнеза обязательно проводится осмотр пациента и пальпация брюшной полости. Специалист учитывает все особенности питания человека, генетические предрасположенности, шанс отравления или аллергии и так далее. В данный период можно уже поставить предварительный диагноз. Пациенту назначается инструментальная диагностика:
- ультразвуковое обследование живота;
- рентген;
- эндоскопические процедуры.
Приступ гастрита не дает возможности провести зондирование желудка или же гастроскопию, но лабораторные исследования тоже достаточно эффективны:
- общий анализ мочи;
- анализ кала на бактерии и скрытую кровь;
- общий анализ крови;
- анализ рвотных масс на содержимое.
Лечение
При любых приступах заболевания обязательно нужно принимать лекарственные препараты. Заниматься самолечением категорически запрещается, так как препараты, назначаемые при пониженной кислотности, могут нанести ущерб обладателям повышенной кислотности. Чаще всего для лечения острого гастрита доктора назначают следующие препараты:
- гастропротекторы;
- антациды («Де-нол»);
- медикаменты, нейтрализующие кислоту;
- средства от аллергии («Супрастин»);
- лекарства от интоксикации (глюкоза, физраствор и тому подобное);
- средства, останавливающие кровоизлияние («Лосек», «Зантак»);
- медикаменты для купирования болевых ощущений (спазмолитики — «Но-Шпа» или «Папаверин», а также холинолитики — «Атропин»);
- антибиотики.
Диета при остром гастрите
Во время лечения требуется правильно питаться, чтобы ускорить процесс выздоровления. Диета при остром гастрите составляется с учетом рекомендованных доктором продуктов. Разрешается кушать:
- подсушенный хлеб, в составе которого присутствует мука высшего сорта;
- макаронные изделия и яйца в маленьких количествах;
- нежирное мясо/рыба;
- морковь;
- цветная капуста;
- нейтральные сыры;
- кабачок;
- томаты;
- диетические колбасы;
- свекла;
- оливковое или подсолнечное масло;
- фруктовое желе или мусс;
- кофе;
- какао;
- компот.
Из овощей можно делать вкусные салаты и супы, мясо и рыбу разрешается варить или запекать. С помощью этих ингредиентов можно приготовить вкусные блюда, поэтому однообразной диета не будет.
К запрещенным продуктам питания при имеющихся симптомах и лечении острого гастрита относятся:
- свежие хлебобулочные изделия;
- грибные или мясные бульоны;
- шпинат;
- лук;
- щавель;
- чеснок;
- кукурузная, перловая и пшеничная крупы;
- щи;
- борщ;
- окрошка;
- фрукты с большим содержанием клетчатки;
- алкогольные напитки;
- крепкий кофе;
- квас;
- газированная вода.
Профилактика
Меры по профилактике заболевания считаются такими же важными, как и сама терапия. К их числу относятся:
- отказ от курения и спиртной продукции;
- терапия только после назначения доктора;
- своевременное лечение любых других патологий желудочно-кишечного тракта;
- ограничение количества потребляемого кофеина.
Вместе с этим требуется соблюдать правила гигиены ротовой полости и употреблять в пищу исключительно качественные продукты питания.
Источник: https://SamMedic.ru/334902a-ostryiy-gastrit-prichinyi-simptomyi-diagnostika-i-lechenie
Острый гастрит
Острый гастрит – это воспаление слизистой оболочки стенки желудка острого характера. Заболеванию подвержены люди всех возрастных категорий, в одинаковой степени мужчины и женщины. Это одна из самых частых гастроэнтерологических патологий.
Употребление в пищу некачественных и/или раздражающих слизистую оболочку желудка продуктов может стать причиной острого гастрита
Причины и факторы риска
Острый гастрит – полиэтиологичное заболевание, т. е. возникает под действием одновременно нескольких причинных факторов. Причины, приводящие к развитию острого воспаления слизистой оболочки желудка, подразделяют на экзогенные (действующие извне) и эндогенные (те или иные нарушения в самом организме).
К наиболее распространенным относятся:
- употребление в пищу некачественных и/или раздражающих слизистую оболочку желудка продуктов;
- употребление крепкого алкоголя (водка, коньяк, ром и т. п.);
- инфицирование Helicobacter pylori;
- прием некоторых лекарственных препаратов (салицилатов и других нестероидных противовоспалительных средств, глюкокортикоидов и т. д.).
Кроме того, острый гастрит может быть вызван интоксикацией солями и щелочами, радиационным воздействием (радиационный гастрит), попаданием в желудок инородных тел, пищевой аллергией, а также некоторыми инфекционными заболеваниями (корь, скарлатина, вирусный гепатит и др.). У беременных острый гастрит развивается под влиянием токсикоза, нерационального питания.
Острый гастрит инфекционной этиологии может представлять опасность для ослабленных больных и пациентов преклонного возраста на фоне других внутренних заболеваний.
Формы заболевания
В зависимости от протекания патологического процесса и характера повреждений слизистой оболочки желудка выделяют следующие формы острого гастрита:
- катаральный (банальный, простой, поверхностный);
- фибринозный;
- коррозийный (токсико-химический, некротический);
- флегмонозный (гнойный).
Наиболее распространенной формой острого гастрита является катаральная, для которой характерен воспалительный процесс поверхностного слоя слизистой оболочки желудка. К этой форме относятся алиментарный (пищевой) и аллергический гастрит.
При фибринозной форме заболевания происходят некротические изменения в слизистой оболочке, а также образование на ней слизистой пленки, рыхло соединенной с подлежащими тканями и легко отделяющейся (крупозная форма).
При более глубоких поражениях при отделении пленки на поверхности слизистой оболочки открываются многочисленные язвы (глубокая, дифтеритическая форма).
К этому виду относятся гастриты, вызванные отравлением некоторыми химическими соединениями и тяжелыми инфекционными заболеваниями.
Острый коррозийный гастрит, при котором в патологический процесс вовлекаются более глубокие слои желудочной стенки, подразделяют на сухой (коагуляционный) и влажный (колликвационный) некроз. Острая коррозийная форма заболевания развивается под воздействием на стенку желудка агрессивных химических веществ – кислот, щелочей, солей тяжелых металлов.
Флегмонозный острый гастрит возникает на фоне повреждений слизистой оболочки желудка из-за травмирования, перенесенного лечения по поводу опухоли желудка, некоторых тяжелых инфекций. При этой форме гастрита гнойное воспаление, возникшее в стенке, распространяется по слизистой оболочке желудка. Для флегмонозной формы высок риск развития тяжелых осложнений (например, перитонита).
Гастрит классифицируется в зависимости от очага воспаления
В зависимости от локализации воспаления:
- локальный (очаговый) острый гастрит – подразделяется в зависимости от месторасположения очага на фундальный, антральный, пилороантральный и пилородуоденальный;
- диффузный – воспаление затрагивает всю слизистую оболочку желудка.
Симптомы острого гастрита
Клиническая картина острого гастрита варьируется в зависимости от формы заболевания. Первые признаки появляются, как правило, через 6–12 часов после воздействия повреждающего фактора.
Основными симптомами острого гастрита являются:
- боль и тяжесть в эпигастрии;
- тошнота;
- рвота с примесью желчи и слизи;
- снижение аппетита;
- неприятный привкус во рту;
- усиленная саливация.
При развитии острого гастрита после употребления пищи, обсемененной болезнетворными микроорганизмами, повышается температура тела, характерны многократная диарея, прогрессирующая слабость, признаки обезвоживания, неприятный запах изо рта.
Боль и тяжесть в эпигастрии – основные симптомы острого гастрита
Острый флегмонозный гастрит проявляется лихорадкой, ознобом, рвотой (в рвотных массах может обнаруживаться гной), выраженными схваткообразными болями в эпигастральной области. Отмечается тахикардия, слабое наполнение пульса, резкая болезненность живота при пальпации.
Клиническая картина острого коррозийного гастрита связана с действием повреждающего слизистую оболочку желудка химического вещества.
Кроме резких болей в эпигастрии отмечаются ожоги на губах и слизистой оболочке полости рта, гиперемия слизистой оболочки полости рта, затруднение глотания, интенсивная боль в полости рта, глотке, пищеводе.
Рвота не приносит облегчения, в рвотных массах обнаруживается кровь, могут содержаться обрывки слизистой оболочки стенки пищеварительной трубки. Интенсивная боль нередко становится причиной шока.
Острый гастрит может осложняться развитием сердечно-сосудистой, почечной и печеночной недостаточности, желудочно-кишечными кровотечениями, гнойно-септическими осложнениями.
При остром гастрите аллергической этиологии к диспепсическим расстройствам присоединяются проявления аллергии: высыпания, сопровождающиеся зудом, эритема, ангионевротический отек и пр.
Особенности протекания острого гастрита у детей
Развитию острого гастрита у детей способствуют нарушение режима питания, несбалансированный рацион, несоблюдение правил гигиены, чрезмерные физические и/или психоэмоциональные нагрузки.
Основной формой гастрита у детей, часто диагностирумой в младшем школьном и подростковом возрасте, является острый катаральный гастрит. Основные признаки острого гастрита у детей:
- диспепсические расстройства;
- признаки интоксикации организма (слабость, повышение температуры тела, расстройства сна);
- боль в эпигастральной области;
- снижение аппетита;
- тошнота, рвота;
- нарушение функционирования сердечно-сосудистой системы;
- признаки обезвоживания организма (при частой рвоте, сильной диарее).
У детей острый гастрит может быть вызван неправильным, несбалансированным питанием
Обезвоживание опасно возможностью развития у ребенка острой почечной недостаточности. При тяжелой форме острого гастрита у детей может развиваться общая интоксикация, вплоть до сердечной недостаточности.
- Кислый, соленый, горький: о чем расскажет привкус во рту?
- 8 вредных для здоровья способов употребления чая
- 4 причины полюбить кабачки
Диагностика
- Диагностика острого гастрита основывается на данных, полученных при инструментально-лабораторном обследовании, включающем:
- Для выявления инфицирования Helicobacter pylori проводят иммуноферментный анализ крови, полимеразную цепную реакцию крови и испражнений, а также дыхательный уреазный тест.
- В ряде случаев для уточнения диагноза требуются:
Иммуноферментный анализ помогает определить инфицирование бактерией Helicobacter pylori
Проводится дифференциальная диагностика с гастралгической формой инфаркта миокарда, пищевым отравлением, острым аппендицитом, холециститом, панкреатитом, язвенной болезнью желудка, тромбозом мезентериальных сосудов.
Лечение острого гастрита
Схема лечения острого гастрита зависит от таких факторов, как форма и распространенность патологического процесса, а также общее состояние больного.
При остром катаральном гастрите может потребоваться промывание желудка при помощи зонда и очищение кишечника. Больным показаны диета, постельный или полупостельный режим на протяжении нескольких дней.
Медикаментозная терапия состоит в применении обволакивающих средств, энтеросорбентов, анальгетиков и спазмолитиков. При остром гастрите бактериальной этиологии назначают антибактериальные препараты.
Острый флегмонозный и коррозийный гастрит требует оперативного лечения
В случае острого коррозийного гастрита необходимо удалить агрессивные химические вещества из желудка.
Больным показано промывание желудка зондом до чистых промывных вод, купирование боли ненаркотическими или наркотическими анальгетическими препаратами и устранение признаков острой сосудистой недостаточности.
При выраженном обезвоживании организма больным проводят инфузионную терапию изотоническими электролитными растворами. При перфорации, рубцовых изменениях желудка, а также стенозе пищевода показано хирургическое вмешательство.
Наиболее распространенной формой острого гастрита является катаральная, для которой характерен воспалительный процесс поверхностного слоя слизистой оболочки желудка.
При флегмонозной форме заболевания также прибегают к хирургическому лечению. По показаниям проводятся: гастротомия, дренирование гнойного очага, оперативное удаление (резекция) части желудка или же гастрэктомия.
Диета при остром гастрите
Диета при остром гастрите является немаловажной составляющей лечения, так как способствует скорейшему восстановлению поврежденной слизистой оболочки желудка. В первые дни от начала заболевания рекомендуется воздержаться от приема пищи.
Температура употребляемой в этот период жидкости должна быть комфортной для слизистой оболочки желудка, так как прием слишком горячей или холодной жидкости может усугубить раздражение слизистой оболочки.
На 2-3 сутки в рацион можно вводить жидкую пищу.
В дальнейшем в зависимости от формы протекания заболевания и кислотности желудка пациента показан диетический стол № 1 или № 2.
Диетический стол № 1 является физиологически полноценной диетой по содержанию белков, жиров и углеводов. Ограничивается прием продуктов, которые раздражают слизистую оболочку желудка, сильно возбуждают желудочную секрецию, трудно перевариваются и долго задерживаются в желудке. Пищу готовят преимущественно на воде или на пару. Ограничивается прием соли.
При остром гастрите показан диетический стол №1 или №2
Диетический стол № 2 – допускается употребление продуктов, стимулирующих умеренную секрецию органов пищеварительного тракта. Блюда употребляются в вареном, тушеном, а также запеченном виде. Из рациона исключаются продукты, которые раздражают слизистую оболочку желудка и долго перевариваются.
На стадии выздоровления диета при остром гастрите способствует нормализации секреторной и двигательной функций желудка при полноценном рационе и исключает дополнительное раздражение слизистой оболочки желудка.
Возможные осложнения и последствия
При отсутствии адекватного лечения острый гастрит может переходить в хроническую форму. Кроме того, заболевание может осложняться развитием сердечно-сосудистой, почечной и печеночной недостаточности, желудочно-кишечными кровотечениями, гнойно-септическими осложнениями.
Острый коррозийный гастрит может обусловить перфорацию стенки желудка и проникновение содержимого желудка в близлежащие органы, развитие перитонита, шоковое состояние, рубцовые изменения слизистой оболочки органов пищеварительного тракта, сужение пищевода. Восстановление слизистой оболочки после химического ожога возможно не во всех случаях.
Острый гнойный гастрит может осложняться плевритом, пиотораксом, сепсисом, абсцессами брюшной полости, медиастинитом и т. д.
Прогноз
При своевременной диагностике и лечении острого катарального гастрита прогноз заболевания благоприятный.
Острый гастрит инфекционной этиологии может представлять опасность для ослабленных больных и пациентов преклонного возраста на фоне других внутренних заболеваний. Тяжесть и продолжительность острого гастрита эндогенной этиологии зависят от течения основного патологического процесса, его вызвавшего.
Наиболее неблагоприятен прогноз при коррозийной и флегмонозной формах острого гастрита – летальность в этих случаях достигает 50%. Смертельный исход возможен уже в первые несколько суток от момента начала заболевания, в частности, по причине развития гнойного перитонита, сепсиса, абсцессов брюшной полости и шока.
Профилактика
Профилактика острого гастрита основана на выполнении ряда мер:
- исключение из рациона недоброкачественных продуктов;
- своевременное лечение заболеваний внутренних органов;
- отказ от вредных привычек;
- применение лекарственных препаратов строго по назначению врача, в предписанной им дозировке;
- соблюдение правил личной гигиены;
- регулярный профилактический осмотр у гастроэнтеролога в случае наличия в анамнезе острого гастрита (даже при отсутствии симптомов).
С целью предотвращения развития острого гастрита у детей рекомендуется:
- организовать правильное питание, при приготовлении блюд для детей использовать только свежие, доброкачественные продукты;
- приучать детей к правилам личной гигиены;
- избегать психоэмоциональных нагрузок;
- проходить регулярные профилактические осмотры.
Видео с YouTube по теме статьи:
Источник: https://www.neboleem.net/ostryj-gastrit.php
Острый гастрит
Острый гастрит — впервые возникший воспалительный процесс, протекающий с преимущественным поражением слизистой оболочки желудка (иногда — более глубоких слоев желудочной стенки). Острый гастрит проявляется отрыжкой, тошнотой, рвотой, метеоризмом, поносом, острыми болями, ощущением жжения и тяжести в подложечной области. Диагноз острого гастрита устанавливается на основе данных анамнеза (пищевого, эпидемиологического, аллергического), результатов химического и бактериологического исследования кала и рвотных масс, рентгеноскопии желудка, гастроскопии. В зависимости от формы и тяжести острого гастрита лечение может включать промывание желудка, соблюдение диеты, антибиотикотерапию, пероральную регидратацию, внутривенную инфузионную терапию. При флегмонозном гастрите показана хирургическая тактика.
Гастриты являются самой распространенной патологией в гастроэнтерологии. По статистическим сведениям, различными формами гастрита страдает каждый второй взрослый человек планеты. При остром гастрите воспалительные изменения чаще всего затрагивают поверхностный эпителий и железистый аппарат желудка.
Реже воспалительный процесс распространяется на всю глубину слизистой и даже мышечный слой желудочной стенки. Коварность острого гастрита заключается в опасности развития эрозий слизистой, желудочно-кишечного кровотечения, рубцовых изменений в желудке, гнойно-септических осложнений, хронического гастрита.
Острый гастрит
По этиологическому механизму возникновения выделяют острые эндогенные и экзогенные гастриты.
Развитие острого эндогенного гастрита связано с инфекцией, присутствующей в организме. Чаще всего этиологическим агентом выступает спиралевидная бактерия Helicobacter pylori, которая выявляется у 80% пациентов с острым гастритом.
Хеликобактерии выделяют различные токсины и ферменты (уреазу и др.), под воздействием которых в слизистой оболочке желудка развиваются воспалительные реакции.
Хеликобактерная инфекция также способствует развитию язвенной болезни желудка.
Реже возбудителями эндогенных острых гастритов выступают стрептококки, протей, стафилококки, кишечная палочка, цитомегаловирус, возбудители грибковых инфекций (кандидоза, гистоплазмоза и др.) и др.
Морфологические и функциональные предпосылки для развития острого гастрита возникают при гриппе, скарлатине, кори, дифтерии, вирусном гепатите, пневмонии.
В редких случаях вторичный острый гастрит развивается при диссеминированном туберкулезе, вторичном сифилисе.
Этиологическими факторами острого экзогенного гастрита, прежде всего, выступают пищевые агенты – термические, механические, химические. Раздражение слизистой желудка слишком горячей, острой или грубой пищей может вызывать развитие острого гастрита. Неблагоприятное повреждающее действие на слизистую желудка оказывает табакокурение, алкоголь, употребление крепкого кофе.
В числе экзогенных причин острого гастрита также нередко выступают пищевые отравления, вызванные употреблением пищи, инфицированной сальмонеллами, шигеллами, иерсиниями, клебсиеллами.
Кроме этого, раздражение и повреждение слизистой желудка может быть обусловлено длительным приемом некоторых фармакологических препаратов – салицилатов, глюкокортикоидов, бромидов, препаратов железа, сульфаниламидов, антибиотиков.
Острый гастрит может развиться на фоне радиационной терапии по поводу рака желудка (лучевой гастрит), преднамеренного или случайного попадания в желудок химических веществ (уксусной, азотной, соляной, серной, кислот; сулемы, нашатырного спирта, каустической соды, этиленгликоля, метилового спирта; соединений йода, мышьяка, ацетона, фосфора и др.). При высоких концентрациях или значительном количестве употребленных ядовитых веществ может возникнуть ожог или перфорация стенки желудка и пищевода.
Острый аллергический гастрит развивается при индивидуальной непереносимости определенных пищевых продуктов и обычно сопровождается другими аллергическими проявлениями — крапивницей, ангионевротическим отеком, приступом бронхиальной астмы и др.
При остром гастрите в слизистой оболочке желудка могут развиваться различные изменения, в зависимости от которых заболевание протекает в катаральной (простой), фибринозной, некротической (коррозивной) или флегмонозной (гнойной) форме.
При остром катаральном гастрите в ходе гастроскопии выявляется утолщение, полнокровие, отечность слизистой оболочки желудка, содержание большого количества слизи, иногда – мелкоточечные поверхностные кровоизлияния.
В случае наличия многочисленных сливающихся эрозий говорят об остром эрозивном гастрите.
Для микроскопической картины характерна дистрофия и слущивание поверхностного эпителия, серозная экссудация, наличие диффузной инфильтрации, интактность глубоких слоев слизистой и желез желудка.
Патоморфологические изменения при остром фибринозном гастрите заключаются в некротических изменениях слизистой, образовании фибринозно-гнойного экссудата и фиброзной пленки на поверхности желудка. В зависимости от глубины воспаления различают крупозный (поверхностный) гастрит и дифтеритический (глубокий) гастрит.
Острый некротический гастрит развивается вследствие попадания в желудок агрессивных веществ (химических агентов). При отравлении кислотами образуется коагуляционный некроз; при отравлении солями — колликвационный некроз. При этом может повреждаться не только слизистый слой желудка, но и вся толща желудочной стенки с образованием эрозий и перфоративных язв.
При остром флегмонозном гастрите в воспаление вовлекаются все слои стенки желудка – слизистый, подслизистый, мышечный, серозный. Гнойный гастрит часто возникает при язвах, распадающихся опухолях, травмах желудка.
Макроскопические изменения характеризуются утолщением стенки желудка за счет слизистого и подслизистого слоев, массивными фибринозными наложениями.
На фоне острого флегмонозного гастрита может развиваться перигастрит и перитонит.
В зависимости от площади, вовлеченной в воспалительный процесс, различают очаговый (локальный) и диффузный (распространенный) острый гастрит. Очаговые формы острого гастрита в соответствии с пораженным отделом желудка, в свою очередь, подразделяются на фундальную, антральную, пилороантральную, пилородуоденальную.
Проявления острого гастрита обычно развиваются спустя 6-12 часов после действия этиологического фактора.
При этом наиболее выражены диспепсические расстройства: потеря аппетита, дискомфорт и тяжесть в эпигастрии, умеренные боли, неприятный привкус во рту, отрыжка, тошнота, рвота съеденной пищей с примесями слизи и желчи.
При пищевых инфекциях отмечается частый жидкий стул, метеоризм, повышение температуры тела. Повторная рвота и понос при остром гастроэнтерите могут вызывать обезвоживание организма, что проявляется слабостью, головокружением, головной болью.
При остром аллергическом гастрите, кроме признаков диспепсии, присоединяются симптомы дерматита – сыпь, эритема, кожный зуд, отек Квинке и др.
При остром эрозивном гастрите может наблюдаться рвота с кровью или мелена, свидетельствующие о желудочном кровотечении.
Для острого флегмонозного гастрита характерна высокая лихорадка, озноб, рвота с примесью гноя, сильные схваткообразные боли в верхних отделах живота.
Тяжелое состояние развивается при остром коррозивном гастрите, вызванном употреблением концентрированных химических веществ.
У больных отмечается повторная, не приносящая облегчения рвота; в рвотных массах содержится слизь, кровь, обрывки слизистой пищеварительных путей.
На губах и во рту у пациента определяются следы химического ожога; при попадании ядов в гортань возникает ларингоспазм и асфиксия. Общее состояние усугубляется явлениями шока: гипотонией, тахикардией, бледностью кожи, поверхностным дыханием.
Клинические проявления острого гастрита следует отличать от язвенной болезни, панкреатита, холецистита, инфаркта миокарда, окклюзии мезентериальных сосудов, острого аппендицита и др.
При выяснении обстоятельств заболевания обращают внимание на пищевой, лекарственный анамнез, сопутствующую патологию. Объективный статус при остром гастрите характеризуется бледностью и сухостью кожных покровов, болезненностью эпигастральной области при пальпации. При осмотре ротовой полости язык обложен сероватым налетом, определяется неприятный запах изо рта.
В тяжелых случаях при остром гастрите отмечается олигурия; при исследовании общего анализа мочи выявляется альбуминурия, ураты. Изменения в периферической крови включают умеренный нейтрофильный лейкоцитоз, повышение количества эритроцитов и гемоглобина; при кровотечении – анемию. Для выявления признаков латентного кровотечения исследуется кал на скрытую кровь.
Развернутый биохимический анализ крови при остром гастрите позволяет выявить нарушения в работе печени, билиарной системы, поджелудочной железы, почек.
Для оценки функционального состояния ЖКТ проводится исследование копрограммы, для выявления возбудителей – бактериологический посев кала.
С целью выявления хеликобактерной инфекции выполняется дыхательный тест на хеликобактер, определение H. Pylori в крови и кале методом ИФА, ПЦР-диагностики.
В некоторых случаях при остром гастрите показана гастроскопия, с помощью которой определяется гиперемия, отечность слизистой, наличие эрозий, внутрислизистых кровоизлияний, иногда – признаки желудочного кровотечения. При неясной этиологии острого гастрита выполняется эндоскопическая биопсия слизистой с морфологическим исследованием ткани.
Рентгенография желудка при остром гастрите выявляет грубую складчатость и узловатость слизистой оболочки, эрозии, увеличение желудочных полей. При флегмонозном гастрите показана обзорная рентгенография и МСКТ органов брюшной полости.
Основными принципами лечения острого гастрита являются устранение причин заболевания и профилактика осложнений. При остром гастрите в первые 12-24 часа показано голодание, затем назначается щадящая диета. При пищевых или химических отравлениях производится промывание желудка. Необходим отказ от приема раздражающих желудок лекарственных препаратов, курения и алкоголя.
Из медикаментов при остром гастрите назначаются блокаторы Н 2- гистаминных рецепторов, обладающих антисекреторным действием (ранитидин, циметидин, фамотидин), ингибиторы протонной помпы (омепразол и его аналоги), антацидные средства (алюминия фосфат, алюминия гидроксид, магния карбонат, магния оксид), гастропротекторы (препараты висмута). При острых гастритах специфической этиологии проводится соответствующее лечение (антихеликобактерная, противогрибковая, противотуберкулезная терапия).
Для снятия болевого синдрома при остром гастрите применяются атропин, платифиллин, папаверин; при рвоте показано назначение прокинетиков – метоклопрамида, домперидона. При выраженном обезвоживании проводится инфузионная терапия солевыми растворами.
Лечение острого флегмонозного гастрита проводится хирургическим путем: в этом случае показана гастротомия, дренирование гнойного очага; в некоторых случаях – резекция желудка или гастрэктомия.
Острый катаральный гастрит при своевременной и правильной терапии обычно завершается выздоровлением через 3-4 дня.
Прогностически неблагоприятно течение острого коррозивного гастрита: пациент может погибнуть от шока, прободения желудка и перитонита.
Исходом химических ожогов ЖКТ могут являться стриктуры пищевода, рубцовая деформация желудка, что может потребовать выполнения пластики пищевода, наложения гастростомы и др. вмешательств.
Также серьезный прогноз отмечается при остром флегмонозном гастрите, при котором не исключается развитие перфорации желудка, гнойного перитонита, эмпиемы плевры, медиастинита, абсцесса печени, поддиафрагмального абсцесса, сепсиса. Профилактика острых гастритов требует исключения алиментарных причин, отказа от приема алкоголя и табакокурения, острожного применения лекарственных препаратов, адекватного лечения эндогенных инфекций.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/acute-gastritis
Острый гастрит
Острым гастритом называют острое воспаление слизистой оболочки желудка, которое появляется под воздействием химических, механических, термических или бактериальных факторов.
Проявляется гастрит в частичном повреждении поверхностного эпителия слизистой и железистого аппарата, а, затем, дальнейшим развитием в ней воспалительных изменений.
Начавшийся воспалительный процесс может распространиться на всю толщу слизистой оболочки и даже мышечный слой стенки желудка или ограничится поверхностным эпителием слизистой.
По статистике, острые гастриты – самое распространенное заболевание в мире, ими в той или иной степени заболевает более половины взрослого населения.
Классификация острых гастритов
В зависимости от причин, по которым появляется воспаление слизистой оболочки желудка, острые гастриты делятся на 3 группы:
1. Острые простые или Gastritis acuta simplex.
2. Флегмонозные или Gastritis phlegmonosa, phlegmona ventriculi.
3. Коррозивные или Gastritis corrosiva.
В свою очередь, простой острый гастрит подразделятся на экзогенные и эндогенные формы.
Экзогенные или иначе, ирритативные гастриты развиваются под воздействием внешних факторов: употребление недоброкачественной пищи, систематическое переедание, употребление в пищу очень острых, жирных, чрезмерно горячих или слишком холодных продуктов, трудно-перевариваемой пищи, крепких спиртных напитков и т. д. (алиментарный гастрит).
Эндогенные гастриты или гематогенные, которые связаны с внутренним воздействием на слизистую оболочку желудка разнообразных патологических агентов. Это воздействие исходит из собственного организма: острые инфекции, распад белков организма при ожогах и облучении, нарушения обмена веществ, нарушения психики и т. д.
Причины гастритов многообразны. Часто причиной гастрита становится бактерия Helicobacter pylori, но есть и другие причины.
Это может быть банальное плохое пережевывание пищи, вследствие лени, вредной привычки или плохого состояния зубов.
Нарушение режима питания, переедание, особенно после предшествующего периода длительного голодания, сухоядение также могут привести к возникновению острого гастрита. Другой причиной воспаления желудка может стать злоупотребление алкогольными напитками и курение.
Следует особо отметить такую причину, как токсикоинфекции, то есть прием недоброкачественной или инфицированной пищи: коли-инфекции, ботулизм, стафилококковые токсикоинфекции, сальмонеллезы и др.
Тяжелые повреждения слизистой оболочки желудка могут провоцироваться длительным приемом некоторых лекарственных средств. Таких, как антибиотики, салициловые препараты, сульфаниламиды, хинин, дигиталис, бром, мышьяк, йод, бутадион, стероидные гормоны, атофан, инсулин и др.
Из-за индивидуальной повышенной чувствительности к некоторым медикаментозным средствам также возможно появление тяжелых аллергических гастритов.
К эндогенным причинам развития гастритов можно отнести различные острые и хронические инфекционные заболевания, такие, как абсцесс легких, брюшной тиф, корь, скарлатина, дифтерия, грипп, сыпной тиф, туберкулез и т. д.
Причина возникновения этой группы гастритов в гематогенном заносе в стенку желудка болезнетворных микробов и токсических веществ, выделяемых ими. Кроме этого, при инфекционных заболеваниях происходит образование значительного количества токсических продуктов белкового распада.
Они, вместе с бактериальными токсинами, и попадают гематогенно в стенки желудка, вызывая их воспаление. Причины гастритов могут возникать вследствие уремии, ожогов, отморожения.
Эти патологические состояния сопровождающиеся циркуляторными расстройствами, гипоксией слизистой желудка и поступлением в кровоток токсических веществ, составляют патогенетическую основу развития острого гастрита.
Среди экзогенных факторов развития гастритов, основное место занимают заболевания, связанные с нарушением обмена веществ и деятельности желез внутренней секреции, это сахарный диабет, подагра, тиреотоксикоз и др.
Часто появление гастрита связывают с влиянием психогенных факторов, отрицательных эмоций и состояний аффекта, при которых происходит нарушение кровообращения в желудке и функциональные расстройства, т. е. нарушение секреторной и моторной функций желудка.
Еще одной частой причиной острого гастрита бывают отравления некоторыми ядовитыми веществами: это могут быть крепкие кислоты, едкие щелочи, например, нашатырный спирт или каустическая сода.
Отравления могут происходить сулемой, цианистым калием, мышьяком, хлороформом, лизолом. Не исключено подобное воздействие и при употреблении высоких концентраций алкоголя и больших доз медицинских препаратов.
Такое отравление может быть по ошибке или преднамерено с целью суицида.
Все перечисленные ядовитые вещества не только вызывают раздражение слизистой желудка, но, в концентрированном виде, обладают ярко-выраженным некротизирующим действием. Степень и распространенность таких поражений зависят от концентрации и времени пребывания конкретного отравляющего вещества в желудке.
В легких случаях и кратковременности воздействия, слизистая оболочка может регенерировать, в тяжелых случаях неизбежно развитие грубых рубцовых изменений.
Флегмонозный гастрит — это развивающееся гнойное воспаление желудка. Возникает в результате травмирования стенки желудка инородным предметом, например, рыбьей косточкой. Происходит заражение этой области гноеродной инфекцией.
Отличается флегмонозный гастрит высокой температурой и нестерпимыми болями в подложечной области.
Флегмонозный острый гастрит требует немедленного хирургического вмешательства, в противном случае начинается перитонит и чаще всего болезнь заканчивается смертью.
Симптомы острого гастрита
Очень часто гастрит протекает бессимптомно, тем не менее, рано или поздно, симптомы гастрита проявляются и зависят от формы болезни. Общие симптомы гастрита: боли в верхней части живота натощак и/или после еды, тяжесть в животе после приема пищи, тошнота, рвота, отрыжка, похудение, потеря аппетита. Симптомы острого гастрита могут временами исчезать, потом появляться вновь. При осмотре виден обложенный серовато-белым налетом язык, больной жалуется на повышенное слюнотечение или, наоборот, сухость во рту, изжогу, иногда частые запоры, неприятный запах во рту, слабость. Отмечается потливость, головокружение, головная боль, повышение температуры, снижение артериального давления, тахикардия.
Острый гастрит эрозийной формы, кроме общих симптомов, может проявляется признаками желудочного кровотечения: болью в животе, рвотой и появлением в рвотных массах темных кровяных сгустков или прожилок, темным дёгтеобразным стулом.
При пальпации выявляются болевые ощущения в верхней части живота.
В среднем острый простой гастрит длится в течение пяти дней. Своевременное лечение острого гастрита дает благоприятный прогноз. Если действие вредоносных факторов повторяется, острый гастрит переходит в хроническую стадию.
Диагностика острого гастрита
Наиболее эффективным и современным методом диагностики гастрита, в настоящее время является фиброгастродуоденоэндоскопия (ФГДС).
Метод ФГДС позволяет проводить осмотр слизистой оболочки желудка при помощи зонда и биопсия, т.е. взятия кусочка ткани слизистой на анализ. Этот метод позволяет отличать гастрит от язвенной болезни желудка.
На основе полученных во время ФГДС данных, врачи делят гастрит на эрозивный и неэрозивный.
Лечение острого гастрита
Лечение гастрита острой формы почти всегда начинают с обязательного промывания желудка и очищения кишечника. В случае инфекционной этиологии назначают антибактериальные препаратов (энтеросептол, левомицетин и пр) и абсорбирующие средства: активированный уголь или каолин и др.
В случаях острого аллергического гастрита рекомендовано назначения антигистаминных средств. При выраженном болевом синдроме – спазмопитики, холинолитические препараты: атропин, платифиллина гидротартрат.
При обезвоживании организма парентерально вводят изотонический раствор хлорида натрия и глюкозы.
Легкое течение острого гастрита обычно лечится в домашних условиях и занимает 2-3 недели. Мероприятия включают в себя:
- Строгую диету — в первые два дня болезни воздержание от приемов пищи, разрешено только теплое питье, затем рекомендуется щадящее питание: теплые, нежирные и протертые блюда.
- Назначение лекарственных средств: адсорбирующих токсинов, обволакивающих стенки желудка, обезболивающих, улучшающих пищеварение больного желудка, снижающих кислотность, иногда, в целях избавления от инфекции, пациентам назначаются антибиотики.
Профилактика простого острого гастрита сводится к соблюдению правил рационального питания. Очень важна санитарно-просветительная работа с населением и строгий санитарный надзор на предприятиях общественного питания.
Доктора
Лекарства
Диета, питание при остром гастрите
Диета при остром гастрите
- Эффективность: лечебный эффект через 14 — 21 день
- Сроки: 21 день
- Стоимость продуктов: 1300-1580 рублей в неделю
Список источников
- Белоусов А. С., Водолагин В. Д., Жаков В. П. Диагностика, дифференциальная диагностика и лечение болезней органов пищеварения / М.: «Медицина», 2002. 424 с.
- Водолагин В. Д. Острый гастрит. В кн.: Комаров Ф. И., Гребнев А. Л. (ред.). Руководство по гастроэнтерологии. М.; 1995; 1: 39—400.
- Клинические рекомендации. Гастроэнтерология / Под ред. В. Т. Ивашкина. — М.: ГЭОТАР-Медиа, 2006. 208 с
Источник: https://medside.ru/ostryiy-gastrit

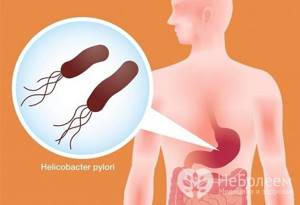 Иммуноферментный анализ помогает определить инфицирование бактерией Helicobacter pylori
Иммуноферментный анализ помогает определить инфицирование бактерией Helicobacter pylori