Что такое аппендицит и где находится
Аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Самое часто встречающееся острое хирургическое заболевание живота — на Земле аппендицит ежегодно возникает у 25 млн. человек. В возрасте 10-20 лет чаще развивается у мальчиков и юношей; в возрасте 20-40 лет — у женщин. С возрастом вероятность заболеть аппендицитом прогрессивно снижается.
Характеризуется многообразием симптомов; наиболее типичный — боль в подвздошной области справа. У 90% пациентов протекает в острой форме; у остальных хронизируется. Единственный способ лечения — операция, без которой пациенты в 95% случаев умирают от гнойного перитонита.
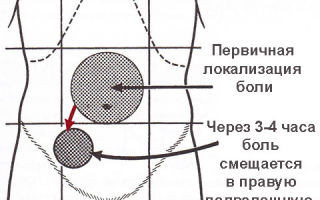
Аппендикс отходит от слепой кишки, которая отделяет тонкую кишку от толстой и располагается в брюшной полости в проекции правой подвздошной области (ниже и правее пупка).
Поэтому воспаление аппендикса чаще всего проявляется болью в правой подвздошной области. В 30% случаев (особенности индивидуальной анатомии, сопутствующие болезни: цистит, колит и пр.
; беременность) слепая кишка смещена по отношению к проекции правой подвздошной области.
Аппендикс в 20% случаев располагается не типично (смещен вверх, в бок, спаян с кишкой и другими органами брюшной полости), из-за чего боль при аппендиците может быть за пределами подвздошной области, что маскирует аппендицит под другие болезни (цистит, колит, аднексит, холецистит, панкреатит и пр.) и затрудняет диагноз.
Запаздывание с установлением диагноза и операцией приводит к тяжелым осложнениям, в частности, к разрыву (перфорации) воспаленного аппендикса и развитию гнойного перитонита (воспалению брюшины), абсцессов, сепсиса и смерти больного.
Причины аппендицита
До конца не выяснены, но главная — инфекция в червеобразной отростке. Болезнетворные микроорганизмы всегда находятся в кишечнике, в том числе, в аппендиксе, не провоцируя воспаление. Аппендицит развивается при усугублении инфекции вследствие закупорки просвета аппендикса. Закупорка просвета аппендикса возникает из-за:
Крайне редко аппендицит развивается без закупорки просвета аппендикса в результате инфекционных заболеваний (брюшной тиф, иерсиниоз, амебиаз, туберкулез, пр.) и сосудистых поражений (васкулитов).
Симптомы аппендицита
Очень разнообразны, что затрудняет своевременную диагностику. Тем не менее, важно самостоятельно определить или заподозрить аппендицит. Вот самые распространенные признаки аппендицита:
- боль в правой подвздошной области (остро и постепенно возникающая, слабая, сильная, тупая, режущая, пр.). У 60% пациентов боль появляется в центре живота и постепенно перемещается в правую подвздошную область. У 80% пациентов боль усиливается в положении на левом боку. Боль также усиливается при надавливании на брюшную стенку. ВНИМАНИЕ! При нетипичном расположении слепой кишки и аппендикса боль ощущается не в правой подвздошной области, а в районе пупка, в пояснице, в правом подреберье и даже в левой подвздошной области. Пациент не должен успокаиваться, если боль прошла самостоятельно, после рвоты или приема обозбаливающих препаратов.
- повышение температуры тела до 38 градусов;
- тошнота и рвота, которые возникают после начала боли;
- понос; запор (встречается в 3 раза реже поноса);
- учащенное мочеиспускание (особенно у женщин и детей), учащенное сердцебиение.
Острый и хронический аппендицит
Для острого аппендицита характерны ярко выраженные симптомы, которые приведены выше. Острый аппендицит бывает:
- простой, или поверхностный, при котором возникают первые признаки болезни;
- деструктивный (флегмонозный, гангренозный), при котором аппендикс нагнаивается и может лопнуть (перфорироваться);
- осложненный аппендикулярным инфильтратом, местным или разлитым перитонитом, абсцессом кишки, печени, матки, мочевого пузыря, селезенки, сепсисом. Развивается в результате запоздалой диагностики заболевания и без своевременного хирургического лечения.
Хронический аппендицит возникает при проходящей закупорке просвета аппендикса, периодических нарушениях кровоснабжения отростка или при хронизации острого аппендицита, который не привел к перфорации отростка. При хроническом аппендиците клинические симптомы выражены слабо; болезнь часто протекает в стертой форме.
Аппендицит у детей
Родители должны очень ответственно относиться к жалобам дошколят на боль в животе и рвоту из-за атипичности проявлений болезни в этом возрасте и неумение ребенка объяснить свое состояние.
При любой жалобе на боль в животе, любом повышении температуры, рвоте и поносе следует помнить о возможности аппендицита.
Если симптомы не исчезают в течение 1-2 дней или усиливаются, следует обратиться к детскому хирургу.
После 7-ми лет симптомы аппендицита похожи на таковые у взрослых. Следует учитывать эмоциональный фон ребенка, его напуганность. Болезнь может протекать вяло, когда несильная боль в животе тревожит в течение нескольких дней, и только потом усиливается.
С другой стороны возможно резкое начало болезни, как правило, с утра, когда во время уроков появляется интенсивная боль, после чего возникает рвота, подъем температуры. Ребенок приходит домой, ложится в постель и даже засыпает, но жалобы не проходят, а, напротив усиливаются. Ребенок сворачивается калачиком в положении на правом боку и просит не беспокоить.
Не давайте ему обезболивающих средств, не прикладывайте к животу грелку, а сразу обращайтесь к знакомому детскому хирургу или вызывайте “Скорую помощь”!
Осложнения аппендицита
Не удаленный воспаленный аппендикс лопается (перфорируется); его содержимое попадает в брюшную полость и вызывает гнойный перитонит (воспаление брюшины), который потребует хирургического удаления остатков аппендикса и длительного интенсивного лечения антибиотиками. Несмотря на лечение, 10% пациентов умирает от сепсиса — следствия перитонита.
Если отросток не лопнул, аппендицит осложняется аппендикулярным инфильтратом и абсцессами (гнойниками) кишки, печени, матки, селезенки, мочевого пузыря.
Диагностика аппендицита
Заболевание диагностирует и лечит хирург и детский хирург. Врач опрашивает пациента, смотрит его язык, который при аппендиците обложен белым налетом, прощупывает живот, кладя пациента на спину, живот, на правый и левый бок, поднимая его ноги и пр.
Из лабораторных исследований назначают общий анализ мочи и общий анализ крови, в котором при аппендиците появляются признаки воспаления.
Из инструментальных методов назначат УЗИ, чтобы определить расположение отростка (отросток виден не всегда) и воспалительную жидкость в брюшной полости.
Поскольку аппендицит в половине случаев протекает атипично (маскируется под аднексит, поясничный остеохондроз, пр.), используют наблюдение пациента. При этом пациента кладут в стационар.
Обезболивающих препаратов не назначают, чтобы не стереть клиническую картину. Врач периодически щупает живот и 2-4 раза в сутки повторяет общий анализ крови, чтобы выявить скрытое нарастание воспаления.
Наблюдение длится 1-3 дня.
Лечение аппендицита — операция
Только хирургическое — потребуется срочная операция. Используют 2 метода:
- лапаратомия (открытое вмешательство): разрез передней брюшной стенки в предполагаемом месте расположения воспаленного аппендикса;
- лапараскопия (современное малоинвазивное вмешательство): прокол передней брюшной стенки и удаление воспаленного аппендикса с помощью эндоскопа. При этом заживление происходит быстрее, пациентов выписывают на 2-4 день день после операции. В 5% случаев после лапароскопии хирург вынужден прибегнуть к открытому вмешательству (как правило, из-за аномального расположения червеобразного отростка и при обнаружении перфорации отростка).
К какому врачу обратиться
При минимальном подозрении на аппендицит (особенно у детей) немедленно обратитесь к хирургу, детскому хирургу или вызовите «Скорую помощь».
Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов.
Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Источник: https://botkin.pro/encyclopedia/diseases/appendicitis
Причины аппендицита
Воспаление аппендицита, пожалуй, одно из самых распространённых на данный момент заболеваний. Каждый день около 50 пациентов попадают в больницы с воспалением аппендикса, и проводится его удаление хирургическим путём.
И, несмотря на то, что это, казалось бы, лёгкая процедура, она может привести к различным осложнениям. Да и мало кто захочет, чтобы его резали на хирургическом столе. Поэтому многие боятся возникновения аппендицита.
Но, к сожалению, не все знают как предостеречь себя от данной болезни.
Нарушая основные правила безопасности здоровья, люди могут спровоцировать у себя обострение аппендицита. Особенно, опасно внезапное возникновение аппендицита у детей. Потому, чтобы предостеречь себя от этого, нужно выяснить причины аппендицита, как он возникает, у кого и почему. Ведь предупреждён – значит вооружен.
Местоположение и функционал аппендикса
Естественно, перед тем, как определять причины воспаления аппендикса, необходимо понять как устроена пищеварительная система в целом, в которой данный «отросток» и живёт. Начнём с того, что же такое аппендикс.
Это орган, который не имеет пары, располагается между толстым и тонким кишечником, то есть справа под печенью. Длина этого органа может варьироваться от 7 до 11 сантиметров.
Мало кто знает, но аппендикс выполняет некоторые функции в организме и не является бесполезным органом.
Кроме всем известного факта, что именно этот отросток собирает в себе часть отходов, из-за чего может появиться воспалительный процесс, аппендикс также выполняет определённую роль в функционирование иммунной системы желудочно-кишечного тракта.
Именно благодаря аппендиксу наш организм лучше справляется с различными болезнетворными бактериями и вирусами, которые попадают в пищеварительную систему через некачественную пищу. По сути, данный орган является также и анализатором всех процессов в желудочно-кишечном тракте.
В целом, учёные выделяют следующие основные функции этого отростка в организме человека:
- улучшает микрофлору кишечника;
- вырабатывает амилаз (элемент, который является ферментом, участвует в процессе пищеварения);
- обладает антибактерицидным свойством.
То есть любой сбой в работе того или иного органа ЖКТ или системы в общем, и в организме воспаляется аппендицит. Конечно же, так происходит не всегда. Но при частых нарушениях работы пищеварительной системы, аппендикс и так достаточно сильно воспалён, а при неправильном питании или лишней нагрузке избежать хирургического вмешательства вряд ли удастся.
Формы аппендицита
Несмотря на такой довольно важный функционал аппендикс не является органом, без которого невозможно жить, поэтому в случае необходимости его удаляют. Но бывают такие случаи, когда удаление воспалившегося отростка не может быть осуществлено по тем или иным причинам, в этом случае врачи ставят диагноз хронической формы данного заболевания.
Также существует и более распространённая форма, когда процесс воспаления в организме обостряется – острая форма. Каждый вид болезни определяет индивидуальные факторы, от чего бывает аппендицит. То есть, различные формы заболевания появляются у больного по разным причинам. Симптоматика аппендицита напрямую зависит от причин его возникновения.
Разберём каждую из форм.
Как уже говорилось, аппендицит бывает острым и хроническим. Острая форма гораздо распространённая, но более опасной. Первый вид также делится на подгруппы, а конкретно: поверхностную (простой аппендицит), деструктивную (флегмонозный или гангренозный) и осложнённую, которая сопровождается перитонитом, абсцессом и сепсисом.
А вот хронический вид бывает первичным или вторичным, которые также, в свою очередь, делятся на резидуальный и рецидивирующий аппендицит. Особенность данной формы в том, что появляется аппендицит и его симптомы внезапно, и они продолжаются в течение длительного времени, пока не начнётся лечение.
Ещё одним видом данного воспаления является гнойный вариант заболевания. Он имеет наиболее необычные причины появления аппендицита. И в этом случае, человек практически не влияет на то, от чего появляется гнойное воспаление аппендикса.
Обнаруживание аппендицита
Несмотря на то, что данное заболевание имеет ярко выраженные индивидуальные симптомы, его всё равно путают с другими болезнями органов желудочно-кишечного тракта. Аппендикс может воспалиться внезапно, поэтому диагностика должна быть практически мгновенной, дабы не подвергать опасности здоровье и даже жизнь пациента.
Помимо индивидуальных причин возникновения аппендицита у детей, взрослых и пожилых людей, врачи и учёные выделяют ряд таких, которые подходят для всех форм данного заболевания и для всех возрастов. То есть, эти причины воспаления аппендикса являются общими и из-за них может возникнуть любой вид болезни. Итак, у вас может аппендицит, если:
- у вас были или есть различные воспалительные процессы в кишечнике, нарушение его микрофлоры, наличие различных болезнетворных микробов и вирусов, которые попали в пищеварительную систему через другие органы;
- наблюдаются постоянные запоры, которые вызваны индивидуальной непроходимостью кишечной трубки или плохих эвакуаторных свойств организма. Из-за отсутствия стула организм заражается токсинами и ядами, впоследствии чего возникает аппендицит;
- необычная форма аппендикса, которая препятствует вывода кала из организма, нормальному функционированию органов брюшной полости;
- различные сердечно-сосудистые заболевания (тахикардия, брадикардия, артериосклероз, тромбы в крови и так далее). Суть в том, что из-за плохой регулировки крови по организму по причине данных заболеваний нарушается работа всех органов. В том числе страдает и аппендикс, а это может привести в к воспалительному процессу в нём;
- генетическая предрасположенность к воспалению аппендикса;
- плохая работа иммунной системы, частые вирусные заболевания, приём антибиотиков;
- нездоровый образ жизни (вредные привычки, маленькая физическая активность, неправильное питание и так далее) приводит к нарушению работы всего организма, в том числе и органов ЖКТ;
- заболевания по женской части. Дело в том, что аппендикс и маточные трубы находятся довольно близко, поэтому если у женщины наблюдаются воспаления в половых органах, то вероятно, что этот же процесс начнётся и в аппендиксе.
Вышеперечисленные причины возникновения аппендицита могут легко запустить в организме человека воспалительный процесс, поэтому ни в коем случае не стоит пренебрегать своим здоровьем. Ведь лучше лишний раз обследоваться, чем потом лечить в два раза больше.
Основания острого аппендицита
Рассмотрим варианты, при которых наиболее вероятно возникновение острой формы данного заболевания. Острый аппендицит возникает практически мгновенно, поэтому спровоцировать его может только что-то сильное и резкое. Считается, что этот вид болезни вызывают следующие факторы:
- закупоривание аппендикса (в этом варианте повреждаются стенки органа, поэтому его функционирование нарушается и возникает воспаление);
- отравление и попадание в орган таких бактерий, как стафилококки, кишечная палочка, стрептококки и энтерококки (при этом случае прекращается нормальная работа кишечника, происходит интоксикация организма, что также приводит к воспалительному процессу);
- брюшной тиф, туберкулёз;
- увеличенное количество белков в организме.
С острой формой этой болезни нужно быть довольно осторожными и быстрыми, так как счёт может идти буквально на десятки минут. Если вы почувствовали любые симптомы аппендицита, нужно немедленно вызывать скорую помощь, врач которой поставит предварительный диагноз.
Источники хронического аппендицита
Данное заболевание довольно редкое и сложное. Оно требует лечения и поддерживающей терапии. А причиной этого вида аппендицита, как правило, становятся болезни органов пищеварительной системы, такие как пиелонефрит и язва.
Причины гнойной формы болезни
Данный вид аппендицита характеризуется ярко выраженным нарушением микрофлоры, поэтому причины, из-за которого он может возникать, соответственно следующие:
- плохое регулирование крови;
- гибридные формы и расположение органов брюшной полости.
Гнойный аппендицит может привести к не только попаданию на хирургический стол, но и месяцам восстановления, так как извлекать пиоторакс из организма нужно максимально быстро. Но, к сожалению, многие тянут до последнего, так как эта форма больше похожа на проявление гастрита или язвы.
Важно! При любых нарушениях работы пищеварительной системы, симптомы которых длятся более 2 дней, немедленно обратитесь к гастроэнтерологу, иначе исход может быть даже летальным.
Причины аппендицита у детей
Детский организм отличается от взрослого, соответственно, болезни и их возникновение у них разные. Аппендицит у детей протекает гораздо быстрее, чем у остальных, так как их организм ещё сам находится в постоянном развитии.
- Причинами возникновения воспаления аппендикса у детей, как правило, становятся следующие факторы:
- низкий уровень иммунитета;
- резкое изменение привычного режима, образа жизни или среды обитания;
- отравление токсичными продуктами.
Важно! Обращайте внимание на состояние своего ребёнка после прогулок на природе, так как достаточно много случаев воспаления аппендикса у детей возникало именно после вылазок. Ведь малыши любят сорвать ягодку с дерева и съесть её, а токсины, которые могут в ней находиться действуют практически мгновенно.
Несмотря на то, что аппендикс считается неважным органом, который можно удалить в любой момент, его присутствие в организме ещё никому не навредило, а наоборот, даже помогало.
Истории известно достаточно много случаем, когда люди проживали всю жизнь с этим органом и чувствовали себя прекрасно.
Главное – это следить за своим здоровьем и радоваться каждому дню жизни, тогда никакие болезни не смогут вас одолеть!
Источник: https://ZHKTrakt.ru/appenditsit/prichiny-appenditsita.html
Аппендицит ????
Русаков В.И., 1975 г.
Аппендицит – это воспаление червеобразного отростка (аппендикса) слепой кишки. Аппендикс – это полый орган длиной 7-11 см, который отходит от купола слепой кишки. Воспаление червеобразного отростка может носить острый или хронический характер.
Поэтому в медицине выделяют острый и хронический аппендицит. В настоящее время хронический аппендицит встречается крайне редко.
Такой диагноз ставят больным, перенесшим приступ острого аппендицита, у которых червеобразный отросток удалить невозможно из-за развития осложнений (плотный аппендикулярный инфильтрат, о нем будет сказано ниже).
Причины острого аппендицита
Острый аппендицит — самое распространенное хирургическое заболевание. И, как не парадоксально это звучит, но на сегодняшний день четкой и правдоподобной теории его возникновения не предложено. Существует около 17 основных гипотез, объясняющих развитие приступа острого аппендицита. Среди возможных причин развития заболевания следующие:
• Инфекция – бактерии могут проникнуть в стенку червеобразного отростка из его просвета или могут быть занесены током крови из другого очага (например, миндалин);• Нарушение эвакуации каловых масс или закупорка устья червеобразного отростка каловым камнем, что может приводить к застою содержимого и воспалению;• Нарушение диеты – люди, постоянно употребляющие в пищу большое количество мяса, по мнению ряда ученых, болеют аппендицитом гораздо чаще, и с другой стороны во время голода количество случаев заболевания аппендицитом резко уменьшается;• Индивидуальные особенности анатомии аппендикса – наличие изгибов, значительная длина червеобразного отростка могут также вызывать застой его содержимого;• Тромбоз артерии, питающей червеобразный отросток у людей, страдающих атеросклерозом и заболеваниями сердца с нарушением ритма сердечных сокращений;• Наследственная предрасположенность доказана у лиц — носителей определенных антигенов;
• Немаловажным является общее снижение сопротивляемости организма человека в результате стресса, злоупотребления алкоголем, курения.
• У женщин воспаление может перейти с расположенных рядом с аппендиксом придатков матки, поэтому регулярные осмотры гинеколога, профилактика и лечение гинекологических заболеваний могут снизить риск заболеть аппендицитом.
Обследование пациента с признаками аппендицита
Диагностика острого аппендицита, несмотря на бытующее мнение о легкости, достаточно сложна и требует профессиональных навыков. Острый аппендицит может возникнуть у любого человека независимо от пола и возраста, наиболее тяжело он протекает у грудных детей и пожилых людей.
Аппендицит называют «обезьяной всех болезней», поскольку он может маскироваться под любую патологию в животе. Поэтому нередко так сложно поставить правильный диагноз.
Очень похожи по симптомам на острый аппендицит следующие заболевания: почечная колика, острый холецистит, правосторонний аднексит, энтероколит, язвенная болезнь желудка и двенадцатиперстной кишки (особенно при перфорации язвы, когда образуется отверстие в стенке желудка или кишки), ущемленные паховая, бедренная и пупочная грыжи, воспаление дивертикула Меккеля. У детей боли в животе могут наблюдаться и при инфекционных заболеваниях.
Симптомы аппендицита
Для того, чтобы вы могли своевременно обнаружить у себя эту патологию и обратиться вовремя к специалисту, рассмотрим основные признаки заболевания.
Приступ аппендицита часто возникает поздно ночью или в утренние часы. При классическом течении заболевания первым его признаком будет боль. Поначалу боль возникает под ложечкой, или вокруг пупка, или по всему животу.
Она имеет нечеткий распирающий, тянущий характер. Через 3-4 часа боль смещается в правую подвздошную область, где и остается.
Теперь она становится постоянной, более сильной, усиливается при ходьбе, в положении лежа на левом боку.
Через пару часов после появления боли возникает тошнота и рвота. Рвота не обильная, часто однократная, не приносящая облегчения. Возникает кишечное расстройство: запор или наоборот жидкий стул.
Через 2-4 часа после возникновения боли появляется лихорадка. Чем выше температура, тем более выражено воспаление.
Запомните: сильные боли, возникшие в животе и не проходящие самостоятельно в течение 6 часов – верный признак хирургического заболевания и требуют осмотра хирургом!
Первая помощь при признаках аппендицита
При появлении болей вы можете принять спазмолитические препараты, такие как но-шпа, бускопан, однократно не более 2 таблеток. При их неэффективности надо обратиться к хирургу.
При внезапном появлении болей в животе на фоне полного благополучия нельзя принимать болеутоляющие средства, особенно такие сильные анальгетики, как нестероидные противовоспалительные средства.
К ним относят анальгин и анальгинсодержащие препараты (баралгин и др.), кеторол, кетаноф, кеторолак, нимесулид, индометацин и др. Они могут смазать картину заболевания, что не даст врачу поставить правильный диагноз.
Недопустимо применение грелок, компрессов на живот – это только усилит воспаление. Нельзя при подозрении на острый аппендицит лечиться народными средствами или применять антибиотики. Последние тоже исказят клиническую картину болезни.
У Вас возникли указанные симптомы, которые не прошли в течение 6 часов? Необходимо вызвать бригаду скорой медицинской помощи, которая доставит Вас в ближайший хирургический стационар, где вы будете осмотрены врачом-хирургом. Принимать пищу до осмотра врачом нельзя.
Лечение острого аппендицита
Что будут делать в больнице? Для начала придется сдать общий анализ крови и мочи, которые будут готовы через 15-30 минут. После осмотра хирурга, которому вы должны будете рассказать ваши жалобы, историю развития заболевания, надо пройти ультразвуковое исследование живота (УЗИ). Девушек и женщин обычно направляют на консультацию к гинекологу для исключения заболевания придатков матки.
Запомните: на данном этапе наиболее верный метод постановки диагноза — это осмотр хирурга, только он может заподозрить аппендицит. Остальные методы диагностики носят вспомогательный характер, даже УЗИ не всегда дает возможность увидеть червеобразный отросток.
После обследования, если у врача сложилось подозрение на аппендицит, показана госпитализация в хирургическое отделение. Если картина заболевания нечеткая, Вас могут оставить под наблюдение, а также выполнить лапароскопию.
Лапароскопия – это метод диагностики, когда в области пупка под местным обезболиванием делается прокол и через него вводится в брюшную полость аппарат – лапароскоп, что дает возможность визуально осмотреть червеобразный отросток.
Хирургическое лечение аппендицита
Если картина болезни не вызывает сомнений, то необходимо выполнить операцию — аппендэктомию (удаление червеобразного отростка). Это единственный метод лечения аппендицита. Операцию при остром аппендиците выполняют под общим обезболиванием.
Можно удалить аппендикс через лапаротомный доступ, когда выполняют классический разрез в правой подвздошной области, и лапароскопически через 3 небольших разреза.
Последний метод предпочтительнее, поскольку реабилитационный (восстановительный) период после операции гораздо короче и шрамы после операции менее заметны.
Видео проведения лапароскопической операции по удалению аппендицита:
После операции
После операции при отсутствии осложнений первые 12 часов необходимо соблюдать постельный режим и не принимать пищу. В течение следующих 12 часов можно поворачиваться и сидеть в постели, пить воду с лимоном небольшими порциями каждые 2 часа, если нет тошноты. На вторые сутки после операции по согласованию с врачом можно вставать и ходить.
Активный двигательный режим – залог скорейшего выздоровления и профилактика образования тромбов в венах нижних конечностей. О возможности приема пищи нужно тоже спрашивать у лечащего врача. Помните, что для Вас основным показателем к приему пищи является чувство голода, отсутствие тошноты, отхождение газов и появление стула.
Эти признаки свидетельствуют о восстановлении функции кишечника.
На вторые сутки после операции следует принимать жидкую пищу (1% кефир, соки, овсяную кашу, нежирный творог, детское питание) небольшими порциями, до 6 раз в день, ориентируясь на собственные ощущения.
На третьи сутки после операции можно принимать в пищу отварное мясо курицы, суп на нежирном бульоне, котлеты на пару небольшими порциями при нормальном самочувствии. С 8 суток можно питаться в обычном режиме.
Швы снимают на 7-8 сутки после операции.
Через 1,5-3 месяца после операции можно заниматься спортом (плавание, бег, прыжки, верховая езда, спортивные танцы, упражнения на перекладине и др.).
От тяжелой физической нагрузки (тяжелая атлетика) следует воздержаться в течение 3-6 месяцев. Данные ограничения необходимы для формирования плотного рубца во избежание образования грыж на месте разреза.
Соединительная ткань, из которой состоит рубец, приобретает необходимую прочность в течение 3-6 месяцев.
Сроки нетрудоспособности варьируют в зависимости от характера воспаления отростка и наличия осложнений от 16 до 40 дней.
Возможные осложнения аппендицита
Не следует недооценивать тяжесть острого аппендицита. До сих пор встречаются летальные случаи болезни. Воспаление червеобразного отростка опасно своими осложнениями.
Через 12 часов от начала заболевания воспаление охватывает всю толщу стенки аппендикса, а через 24-48 часов происходит ее разрушение и излитие содержимого кишечника в свободную брюшную полость.
Если это произошло, возможно развитие следующих последствий.
• Периаппендикулярный абсцесс и абсцессы в брюшной полости – образование гнойников вокруг отростка, между петлями кишок, в малом тазу, под диафрагмой, сопровождающиеся высокой температурой и ознобами.
• Перитонит – воспаление брюшины (тончайшая оболочка, покрывающая снаружи все органы и внутреннюю поверхность стенок живота), которое может привести к развитию сепсиса (заражению крови) и летальному исходу.• Аппендикулярный инфильтрат – попытка организма отгородить воспаленный орган от брюшной полости.
Это образование вокруг аппендикса, состоящее из припаявшихся к нему петель кишечника и прядей большого сальника. Может иметь каменистую плотность. Удалить червеобразный отросток из такого плотного конгломерата невозможно. Назначают антибиотики, физиопроцедуры, за счет которых инфильтрат либо рассасывается, либо превращается в абсцесс.
При рассасывании инфильтрата показана плановая аппендэктомия через 4-6 месяцев. При развитии абсцесса его дренируют либо под контролем ультразвука под местной анестезией, либо стандартным разрезом в правой подвздошной области под общим обезболиванием.
• Пилефлебит – воспаление главной (воротной) вены печени из-за попадания в нее эмболов с микроорганизмами из вен аппендикса, что приводит к нарушению функций печени и летальному исходу. Это самое тяжелое осложнение острого аппендицита, случаев выздоровления от него неизвестно.
Профилактика аппендицита
Единственным способом профилактики перечисленных осложнений острого аппендицита служит раннее обращение к хирургу в течение первых 6-12 часов от начала болей!
Как говорил великий русский хирург и диагност Иван Иванович Греков: «Острый аппендицит не находят там, где о нем думают, и обнаруживают там, где о существовании его даже не подозревают». Поэтому заботьтесь о своем здоровье, не относитесь к нему халатно. Лучше переоценить серьезность ваших симптомов, чем поздно обратиться за медицинской помощью.
Врач-хирург Тевс Д.С.
Видео о симптомах, диагностике и лечении острого аппендицита:
Источник: https://medicalj.ru/diseases/emergencies/850-appendicit
Аппендицит – осложнения воспаления червеобразного отростка
Аппендицит – это самое распространенное острое воспалительное заболевание полости живота. Оно может возникнуть в любом возрасте, как у детей, так и взрослых. Название болезни происходит от сходства воспаленной части толстой кишки с обыкновенным дождевым червем. Отросток имеет продолговатую форму, рельефом похож на толстую кишку и примыкает к слепой кишке.
Аппендицит может встречаться в острой форме или переходить в хроническую форму. Основным симптомом является боль в правой нижней области живота. Воспаление может возникнуть в любом возрасте, но чаще наблюдается во второй и третьей декаде жизни. Эта болезнь в два раза чаще поражает мужчин.
Виды аппендицита
- острый аппендицит – проявляется внезапной болью в правой стороне живота, которая усиливается при чиханье, кашле, может излучать в сторону половых и мочевыводящих путей. Сопровождается головокружением, рвотой, запором, вздутием живота, легкой лихорадкой.
- хронический аппендицит – при этой форме заболевания возникает чувство разбитости, боли в животе, нарушения прохождения каловых масс; эти симптомы появляются через несколько месяцев после острой формы. Больной охотнее лежит на правом боку с подогнутыми ногами, температура тела слегка повышена и сердцебиение учащенное.
«Забитый» просвет толстой кишки является причиной развития бактериальной инфекции, следствием чего может быть:
- острый простой аппендицит;
- флегмона;
- гангренозный дерматит;
- перфорация аппендикса, что приводит к образованию абсцессов или перитониту.
Причины и симптомы аппендицита
Среди причин аппендицита выделяют, прежде всего:
- закрытый кишечный просвет (например, каловым камнем);
- наличие паразитов;
- бактериальные и вирусные инфекции;
- у детей, гипертрофия лимфоидной ткани.
Симптомы могут варьироваться в зависимости от анатомического расположения аппендикса. Чаще всего он находится в правой подвздошной ямке, редко между петлями кишечника, в тазу. Главный симптом воспаления – боль.
Существует два…
Сначала пациент ощущает общую болезненность живота, которую часто определяет как боль вокруг пупка или в верхней части живота. Через несколько часов боль концентрируется справа внизу живота. Кашель усиливает боль.
В то же время больной испытывает отвращение к пище, тошноту, его часто рвет. Отвращение к пище – это очень важный симптом: если, несмотря на боль пациент продолжает питаться, это ставит диагноз воспаления аппендикса по сомнение.
Однако, встречаются нестандартные симптомы. Например, иногда боль сразу начинается в правой нижней части живота, иногда ощущается только болезненность при нажатии, иногда преобладают симптомы непроходимости кишечника: вздутие живота, ощущение тяжести в кишечнике, запоры, слабая перистальтика.
Близость расположения воспаленного отростка к мочеточникам или мочевому пузырю может вызвать желание помочиться и частое мочеиспускание. Бывает, что смещение аппендикса в сторону таза вызывает болезненность при исследовании через прямую кишку. В обследовании пациента отмечается, высокая температура тела (38-39°C и учащенное сердцебиение).
У детей процесс воспаления отростка протекает гораздо быстрее, и поэтому необходима быстрая диагностика и начало хирургического лечения, чтобы избежать серьезных осложнений. У пожилых людей симптомы могут быть неспецифическими, умеренно выраженными, но все же часто во время операции обнаруживается гангренозный аппендицит или перфорация.
Осложнения аппендицита
Первым и, одновременно, очень грозным осложнением аппендицита является перфорация болезненно измененного отростка. Чаще всего это происходит на вторые или третьи сутки заболевания. Проявляется внезапной, сильной болью, учащением пульса и усилением интенсивности симптомов, возникающих из-за раздражения брюшины.
В случае, когда перфорированный аппендикс находится в спайках внутри брюшной полости, образуется околоотростковая инфильтрация. В свою очередь, перфорация брюшной полости вызывает диффузный перитонит. Он проявляется болезненностью всей поверхности покрытий живота.
При естественном течении болезни, в течение недели такие симптомы, как асцит, гиперемия и отек исчезают. Однако, образовавшаяся остается.
Еще одним возможным осложнением является появление околоотростковых абсцессов. Абсцесс представляет собой совокупность гноя и бактерий, частично или полностью отделенную от поврежденных тканевых структур. Абсцесс формируется при инфильтрации. Его сопровождает повышение температуры тела до 39-40°C, значительноt учащение пульса, лейкоцитоз (15 тысяч/мм3).
Диагностика воспаления червеобразного отростка
Несмотря на то, что аппендицит является одной из частых причин хирургического вмешательства, диагностика этого заболевания может быть иногда затруднена даже для опытного врача.
Основой диагностики является клиническое состояние пациента, а не дополнительное тестирование.
Однако, функциональное исследование очень полезно в дифференциальной диагностике, ибо оно в состоянии показать другие патологические процессы, происходящие в брюшной полости, которые могут вызывать аналогичные симптомы.
Женщины с симптомами боли в брюшной полости, должны быть обследованы гинекологом для исключения возможных изменений в области репродуктивного органа.
Также возможно проведение лапароскопии для того, чтобы отличить острое воспаление отростка от, например, кисты яичников, внематочной беременности или воспаления придатков.
Но она применяется только в особых случаях, когда имеются клинические проявления, обосновывающие решение об операции.
Лечение аппендицита
Острый аппендицит требует быстрого хирургического вмешательства. Воспаление червеобразного отростка является основной причиной воспаления брюшины.
Однако, процедуру удаления аппендицита хирурги считают одной из самых простых операций. Любая задержка выполнения операций может привести к очень тяжелым осложнениям.
Аппендиктомия, то есть оперативное удаление аппендикса, может быть выполнена с использованием классических или лапароскпических методов.
Лапароскопическая операция связана с экономией времени пребывания в хирургическом отделении, редкими абсцессами ран и быстрым ходом послеоперационного лечения. Несмотря на это, процент осложнений после лечения классическим методом и лапароскопией похож. Возвращение к нормальной физической активности после операции наступает через 2-3 недели.
Осложнениями описанного выше лечения могут быть: кровотечения, инфекции раны, появление абсцессов или непроходимость кишечника. Симптомы острого аппендицита могут вернуться под влиянием интенсивного лечения антибиотиками.
Диверсификация воспаления с другими заболеваниями
Из-за разнообразия клинической картины аппендицита, необходимо проведение дифференциальной диагностики, основанные на исключение следующих заболеваний:
Острый аппендицит – это заболевание с довольно быстрым ходом, требующее немедленной диагностики и внедрения соответствующего хирургического лечения. Особенно опасно для пожилых людей, у которых риск послеоперационной смерти составляет 5-10%. Чаще всего это имеет место в случаях перфорации отростка и воспаления брюшины.
Аппендицит у детей
В большинстве случаев диагноз аппендицита у детей можно поставить на основании тщательного физического обследования, хотя иногда это может быть сложно и требует успокоения пациента и завоевывания его доверия.
Симптомы острого аппендицита зависят от возраста ребенка, факторов появления заболевания и расположения червеобразного отростка в брюшной полости. Самыми важными и значимыми являются:
- боли в животе у детей старше 4 лет, сначала мягкие, тупые, неточной локализации, постоянная боль в области пупка и надчревной области, которая, по мере развития, воспаления перемещается в правую нижнюю часть живота;
- потеря аппетита, тошнота, рвота, возникающие через несколько часов после появления болей в животе. Потеря аппетита является особенно важным симптомом. Детям, у которых сохраняется аппетит, очень редко ставится диагноз аппендицита;
- запор;
- кратковременная диарея.
Исследование малого ребенка с приступом аппендицита является для врача особой задачей и требует большого мастерства и опыта в установлении контакта с маленьким пациентом, чтобы успокоить его и завоевать доверие.
Ребенок с болями и лихорадкой, движется медленно, часто наклоняется вперед, защищая правый нижний поясной ремень. На стол поднимается медленно, осторожно. В кроватке, несмотря на боль, лежит спокойно, с подогнутыми ногами или на правом боку.
Повышение температуры тела, тахикардия, признаки обезвоживания, как правило, появляются в течение первой ночи, они небольшие и усиливаются по мере прогрессирования заболевания.
У маленьких детей и младенцев диагностика часто затягивается из-за неспецифического изображения болезни или слабо выраженных симптомов.
Бывают и такие случаи, когда ребенок попадает, наконец, к хирургу с симптомами обширного воспаления брюшины.
В начальной стадии заболевания дополнительные исследования приносят мало пользы. Одним из основных отклонений, указывающих на воспаление, является высокий уровень белых кровяных клеток с преобладанием полиморфно-ядерных гранулоцитов, но не у всех пациентов наблюдается такой результат.
Необходимо выполнить исследование мочи для того, чтобы исключить заражение в мочевой системе. Важным может быть также мониторинг С-реактивного белка, уровень которого в крови растет при воспалении отростка. Примерно, в 10-20% случаев выполняют рентген живота. Очень полезным может быть выполнение УЗИ брюшной полости.
Источник: https://sekretizdorovya.ru/publ/appendicit/2-1-0-349
Аппендицит у взрослых и детей
Причины развития аппендицита
Аппендицит – воспаление аппендикса (аппендикс – это слепокишечный отросток). Возникает чаще в возрасте от десяти до тридцати лет. Занимает лидирующее место среди экстренных хирургических заболеваний органов брюшной полости (до девяноста процентов). Самым грозным осложнением аппендицита является перитонит.
Выделяют следующие причины развития воспаления аппендикса:
- Сочетание механической закупорки просвета аппендикса и активации кишечной микрофлоры. Закупорку могут вызвать каловые камни, увеличенные лимфоидные фолликулы, инородное тело (случайно проглоченное), опухолевое образование, скопление паразитов. В месте появления такой «пробки» происходит накопление слизи, активно размножаются микроорганизмы. Внутри просвета повышается давление, сдавливаются сосуды, нарушается отток крови и лимфы. Результат: воспаление и омертвение червеобразного отростка.
- По некоторым данным, риск развития аппендицита выше у лиц, страдающих задержкой стула в течение многих лет. Вследствие медленного продвижения каловых масс по пищеварительному тракту у таких людей чаще появляются каловые камни.
- То же можно сказать о тех людях, рацион которых насыщен белковой пищей и беден растительной клетчаткой. Клетчатка облегчает продвижение кишечного содержимого, улучшает работу перистальтики.
- Сосудистая теория предлагает считать причиной развития аппендицита системные васкулиты (васкулит – воспаление сосудистой стенки).
- Инфекционная теория так и не получила ни подтверждения, ни опровержения. Считается, что некоторые инфекционные заболевания (например, брюшной тиф) способны самостоятельно спровоцировать развитие аппендицита.
Виды аппендицита
Острый аппендицит требует срочного хирургического вмешательства.
Летальность при аппендиците обусловлена поздним обращением. Давность аппендицита двое суток – причина возникновения тяжелых осложнений (перитонита, абсцессов).
Форма аппендицита зависит от глубины поражения стенки аппендикса.
- при поверхностной и катаральной форме воспаляется только слизистая оболочка;
- флегмонозная и флегмонозно-язвенная формы характеризуются поражением всех слоев стенки червеобразного отростка.
Гангренозный и перфоративный аппендицит сопровождается некрозом (омертвением) стенки отростка, его прободением и развитием перитонита.
Общие признаки аппендицита
- Признаки аппендицита зависят от возрастной группы, пола, а также физиологического состояния (например, наличия беременности).
- Также возможно развитие аппендицита с атипичной симптоматикой.
- Выделяют четыре синдрома, характерных для аппендицита
Болевой. Боль при аппендиците бывает самой разной локализации и интенсивности.
Пожилые лица практически не чувствуют боли в связи со сниженной способностью организма к ответной реакции на воспаление. При беременности боль будет ощущаться под правой реберной дугой.
При развитии перитонита болевой синдром может резко усилиться и затем исчезнуть (период мнимого благополучия). Отсутствие боли в данном случае связано с полным омертвением тканей. Для детского возраста характерна разлитая боль в животе.
Локализация червеобразного отростка в норме – правая нижняя часть живота. Встречаются также следующие варианты расположения аппендикса:
- Слева, в нижней части живота (при извращенном расположении органов брюшной полости);
- Ближе к центру живота, к пупку;
- Отросток может находиться в малом тазу, при этом боль может имитировать воспалительные гинекологические заболевания;
- Расположение за брюшиной, ближе к почечной области, боль приходится отличать от почечной колики;
- Наружное расположение, когда отросток находится в правом боковом канале;
- Внутреннее местонахождение, когда отросток располагается в глубине петель кишечника.
Боль также может возникнуть вначале в подложечной области (туда идут нервные стволы от червеобразного отростка к основному сплетению), и только затем спуститься в правую нижнюю боковую область живота.
Диспепсический синдром. Тошнота, рвота, метеоризм, расстройства стула. Рвота у взрослых – однократная, у детей на фоне выраженной тошноты – многократная. У взрослого человека наблюдается вздутие живота, задержка стула, у детей – понос.
Воспалительный синдром. Высокая температура (до 38 С), озноб, потливость.
Перитонеальный синдром. Обложенный сухой язык, нарастание температуры, одышка, напряженность мышц брюшной стенки. Возникает при тяжелых формах аппендицита, развитии перитонита.
Признаки аппендицита у взрослых и детей
Первые признаки аппендицита у взрослых носят неясный характер, возможны затруднения с определением локализации боли. При приеме обезболивающих препаратов или антибиотиков боль практически не ощущается. Потеря аппетита, усиление боли при резком движении, глубоком вдохе или кашле – верные спутники аппендицита.
Самодиагностика аппендицита: сильно надавите на правую нижнюю область живота и резко отпустите. При надавливании боль не чувствуется, после отпускания наблюдается ее усиление.
Аппендицит у детей имеет следующие признаки:
- Дети старшего возраста занимают вынужденное положение: лежа на правом боку или на спине. Так они снижают интенсивность болей. Болевой синдром у детей носит ноющий постоянный характер. Рвота однократная. Температура до 38 С, не соответствует пульсу (пульс сильно учащен). Язык обложен белым налетом; влажный при легких формах, сухой при гангренозном аппендиците или развитии перитонита. Наблюдается задержка стула, возможно учащение мочеиспускания.
- У маленьких детей может наблюдаться многократная рвота, учащение и разжижение стула, частое, болезненное мочеиспускание. Температура выше 38 С, может достигать 40 С, соответствует пульсу (высокий). Ребенок беспокоен, плачет, кричит. Нарушен сон и аппетит. Малыш сгибает правую ногу, подтягивая ее к животу, или сворачивается в калачик. Не дает произвести осмотр. Кроха все время просит пить.
Симптомы аппендицита у взрослых
Общие симптомы аппендицита у взрослых:
- боль при надавливании на слепую кишку (правый нижний боковой отдел живота) усиливается в положении на левом боку;
- врач левой рукой держит рубашку больного за низ, натягивая ее. Во время вдоха подушечками пальцев выполняется быстрое движение по направлению вниз и вправо. Боль резко усиливается под конец совершения манипуляции;
- первоначальное возникновение боли под ложечкой с дальнейшим ее смещением вниз и вправо;
- при постукивании по правой нижней боковой области живота слышится тупой звук;
- усиление болевого синдрома в положении лежа на левом боку.
У женщин выше вероятность ошибки в диагностике аппендицита. Часто болевой синдром при аппендиците путают с менструальными болями, болями, возникающими при воспалении органов малого таза, особенно при аномальном расположении червеобразного отростка. Для гинекологических заболеваний не характерны рвота, тошнота, расстройства стула.
Симптомы аппендицита у женщин:
- Симптом Жендринского. При давлении на точку, расположенную на два сантиметра ниже пупка в положении лежа, боль усиливается при вставании. При воспалении органов малого таза болевой синдром после вставания уменьшается.
- Симптом Промптова. При влагалищном исследовании двумя пальцами захватывается шейка матки, производятся колебания вперед и назад. Болезненные ощущения будут отсутствовать, если это аппендицит.
У мужчин диагностика аппендицита основана на следующих симптомах:
- Симптом Бриттена. При ощупывании зоны наибольших болей правое яичко подтягивается к верху мошонки.
- Симптом Ларока. Самопроизвольно возникающее подтягивание правого яичка.
- Симптом Хорна. При потягивании за основание мошонки возникает ощущение боли в правом яичке.
Симптомы аппендицита у детей:
- Усиление или возникновение боли при постукивании по левой половине живота;
- Внезапное кратковременное усиление боли после быстрого отнятия руки от живота (опасный симптом, говорит о развитии перитонита).
Особенности течения аппендицита у различных групп населения
Особенность течения аппендицита у маленьких детей в быстром развитии воспаления, перфорации червеобразного отростка и перитонита. Происходит это за счет сниженной реактивности организма. У подростков, детей старшей возрастной группы симптомы аппендицита схожи с таковыми у взрослых. Однако дети часто не сообщают о наличии болей, рвоты из-за боязни операции.
Картина аппендицита при беременности носит стертый характер вследствие физиологических изменений. Боль смещается вслед за изменением локализации аппендикса в правое подреберье, правую боковую часть живота.
Симптомы аппендицита при беременности:
- усиление болей при перекатывании с левого на правый бок (симптом Тараненко).
- симптом Михельсона — усиление болевого синдрома в правом отделе живота у беременных в положении лежа на правом боку.
Симптомы раздражения брюшины не выявляются вследствие ослабленных мышц передней брюшной стенки (результат увеличения матки). Тошнота, рвота, задержка стула также не могут быть рассмотрены как признаки аппендицита из-за наличия беременности.
Особенности течения аппендицита у пожилых лиц: отсутствие выраженного болевого синдрома.
Часто люди преклонного возраста при появлении признаков аппендицита начинают принимать слабительные или ставить очистительные клизмы.
При этом и сам больной обращается к врачу поздно, и врач на этапе диагностики объясняет появление вздутия живота, запоров, тошноты проявлением нарушения перистальтики.
Лечение аппендицита
Самые распространенные ошибки в оказании первой помощи:
- наложение грелок (холодных или горячих);
- прием спазмолитиков или обезболивающих препаратов;
- прием обильного количества жидкости или пищи.
Горячая грелка провоцирует ускорение воспалительного процесса в брюшной полости, холодная – словно ледяной душ для больного горла. Спазмолитики и обезболивающие средства затрудняют диагностику. Поскольку единственное лечение аппендицита – удаление измененного аппендикса, перед наркозом нельзя принимать еду и пить. Питье и еда при перитоните верные шаги к гибели пациента.
Лечение одно, независимо от пола и возраста, а также при беременности – оперативное вмешательство с удалением аппендикса. Выполняется разрез примерно от пяти до десяти сантиметров в правой нижней боковой области живота.
Промывают район, где находился аппендикс, антисептиком, после чего рану ушивают. Хирург может оставить дренаж при признаках проникновения гноя в брюшную полость.
До, во время и после операции назначаются антибиотики внутривенно.
Последнее время данную операцию стали заменять на лапароскопическую методику. Через несколько проколов в брюшной полости при помощи оптической техники и манипуляторов производят удаление отростка. Плюс: отсутствие шва, меньшая травматизация тканей.
После аппендицита
Послеоперационный период после аппендэктомии отличается непродолжительным постельным режимом. При отсутствии осложнений разрешается вставать на третий-четвертый день.
Соблюдают диету: бульон, каша, яйцо всмятку в первые два дня, к третьему дню добавляют протертый суп, на пятый день – паровые котлеты. Швы снимают на седьмой день, у пожилых – восьмой-девятый. Снятие шва проходит безболезненно, после чего на коже остается рубец длиной до десяти сантиметров.
Обработку шва в послеоперационном периоде производят фукорцином, йодинолом. Возможно промывание перекисью водорода.
При сопутствующей беременности на живот не кладут холодных грелок, груз. Ведется борьба с нарушением перистальтики кишечника. Используется физиотерапия, позволяющая восстановить работу кишечника и способствующая сохранению беременности. Рекомендуется постельный режим.
При наступлении в раннем послеоперационном периоде родов их ведение отличается бережностью. Применяют спазмолитики, обезболивание.
Источник: https://WomanLady.net/zdorove/bolezni/appenditsit-u-vzroslykh-i-detej.html