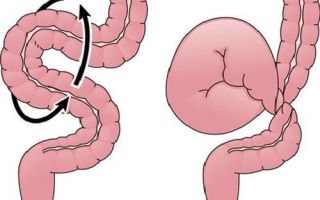
Заворот желудка – заболевание довольно редкое, к тому же, и мало известное врачам. Основные клинические проявления заворота желудка напоминают в принципе симптомы высокой непроходимости ЖКТ. При отсутствии диагностики и лечения заболевание опасно для жизни человека и заканчивается летальным исходом.
Условия для аномального разворота желудка вдоль поперечной или продольной оси создаются в результате сближения привратника и кардии, удлинения связочного аппарата, переполнения желудка, усиленной перистальтики и рвоты.
Больным необходима срочная госпитализация в стационарное хирургическое отделение для немедленного оперативного вмешательства, а именно — расправления заворота и с использованием зонда опорожнения полости желудка.
Заболевание встречается, согласно статистике, в любом возрасте, но более всего ему подвержены — 40-50- летние. Где-то 20% патологических заболеваний случаются у детей грудного возраста.
Существуют сведения, которые прямо указывают на возможность появления заворота желудка у лиц с гастроптозом, язвенной болезнью желудка, перигастритом, рубцовой деформацией, атонией желудка, опухолью желудка, при которой наблюдается в брюшной полости спаечный процесс, аэрофагией.
Заболевания диафрагмы – особо предрасполагающие факторы для прогрессирования заворота желудка. Особенно — параэзофагеальная грыжа. Намного реже заболевание случается в грыже скользящей пищеводного отверстия диафрагмы, грыжах Ларрея-Морганьи, Бохдалека, при релаксации диафрагмы и травматической диафрагмальной грыже.
- Имеются свидетельства заворота желудка и в случае оперативных вмешательств: селективной ваготомии, гастростомии, операции Льюиса, фундопликации по Ниссену.
- Пусковым фактором возникновения заболевания может оказаться повышение внутрибрюшного давления вследствие обильной еды, травмы живота, рвоты, физической нагрузки.
- Заворот желудка по своей этиологии разделяют на два типа — врожденный или приобретенный и идиопатический.
- Обычно идиопатический тип наблюдается у 2/3 всех больных и развивается из-за слабого состояния связочного аппарата желудка, что помогает сближению привратника и кардии при наполненном желудке.
- Второй тип наблюдается у 1/3 больных и напрямую зависит от приобретенных либо же врожденных отклонений, ведущих к излишней подвижности желудка.
Заворот желудка бывает острый и хронический. Первый встречается, как правило, реже хронического и происходит одинаково часто касательно обеих осей желудка. Что касается хронического типа, то заболевание является результатом поворота желудка касательно поперечной оси.
Симптомы обычно зависят от возраста пациента, темпов развития заболевания, степени перекрута желудка.
В клиническом течении заболевания различают две главные фазы:
- 1-я — заворот не достиг 180° и полного закрытия просвета пилорического и кардиального отделов желудка не имеется;
- 2-я – заворот достигает 180° и происходит полное закрытие определенных отделов желудка.
Острый заворот желудка возникает внезапно и в основном характеризуется возникновением в левом подреберье интенсивных болей и эпигастральной области, порою иррадиирующих в грудную клетку (нижние ее отделы) и спину.
Наблюдается многократная рвота при проходимой кардии. Облегчения больным не приносит. Наблюдается за счет вздутия в эпигастральной области асимметрия живота, при пальпации умеренно болезненного.
В первые часы после случившегося заворота желудка может быть стул и отхождение газов, также прослушиваются перистальтические усиленные шумы. В случае, когда привратник и кардия полностью закрываются — состояние больного ухудшается. Происходит вздутие живота, усиливаются боли.
Над вздутым участком живота при физикальном исследовании исчезают шумы кишечные и выявляется высокий тимпанит, случается после всего лишь нескольких глотков воды срыгивание, глотание практически невозможно, жажда нарастает.
При завороте желудка касательно продольной оси наблюдаются: непроизвольная повторная рвота, острая и сильная в эпигастральной области боль, невозможность или же трудность проведения зонда в желудок.
При остром завороте желудка (при заболеваниях и врожденных аномалиях диафрагмы) течение которого локализуется в плевральной полости, наблюдаются резкие боли в эпигастральной области и грудной клетке, отдающие в плечо, лопатку, наблюдается одышка.
Клиническая картина данного аномального заболевания напоминает ущемление диафрагмальной грыжи. Такое явление, как вздутие верхнелевого квадранта живота является отличительным признаком заворота желудка. Визуально наблюдается усиленная перистальтика желудка.
Релаксация левой половины диафрагмы является одной из наиболее встречающихся причин заворота желудка. Также возможен заворот желудка, если он оказывается в диафрагмальной грыже. Из-за непроходимости все попытки введения желудочного зонда оказываются безрезультативными. Уточняют диагноз с помощью рентгенологического исследования в стационаре, которое предпринимают немедленно.
Острое течение заворота желудка, как правило, проявляется выраженной интоксикацией, в паренхиматозных органах дистрофическими изменениями, метаболическими тяжелыми нарушениями и расстройствами гемодинамическими. Базируется диагноз в основном на данных клинического осмотра и рентгенологического исследования.
- Диагностировать заворот желудка касательно продольной оси довольно сложно, особенно если не наблюдается никакого дефекта диафрагмы.
- Удается выявить на рентгенограммах высокое стояние диафрагмы и существование большого газового пузыря с уровнем жидкости — горизонтальным.
- В желудке при завороте касательно поперечной оси органа при проведении рентгенологического исследования (больной находится в положении стоя) выявляются два уровня жидкости: первый — в дне желудка, второй — в теле желудка.
- Рентгеноконтрастное исследование важно и в выявлении заболеваний диафрагмы, приводящих к формированию хронического заворота желудка.
- Несмотря на то, что показатели щелочной фосфатазы и амилазы могут быть повышенными, лабораторные данные оказываются неспецифичными.
Заболевание настолько редкое, что особых профилактических мер на сегодняшний день не существует.
Лечение заворота желудка исключительно оперативное. Консервативные мероприятия иногда могут быть успешными, но причин, приводящих к завороту кишок, они не устраняют.
В случае заворота желудка должна быть проведена немедленно декомпрессия желудка.
Если не получается установить зонд, то попытки следует оставить, так как это вполне может способствовать перфорации стенки желудка, особенно у детей.
Несвоевременное оперативное лечение приводит к прогрессированию тяжелых осложнений и росту смертности.
Перфорация стенки с развитием перитонита, как и некроз — наиболее частые осложнения острого заворота желудка. Некроз стенки желудка из-за сильного кровоснабжения желудка случается лишь в 5-28% всех наблюдений. Осложнения, наиболее встречающиеся: острый панкреатит, разрыв селезенки, разрыв общего желчного протока, желтуха, желудочное кровотечение вследствие образования острых язв.
Летальность при остром завороте желудка колеблется от 30 до 50%, в случае осложнения некрозом его стенки — достигает 60%.
Наиболее частым оперативным вмешательством считают срединную лапаротомию. Заворот желудка, который осложнился некрозом стенки непосредственно в грыже отверстия пищеводного диафрагмы, является показанием к торакотомии.
Расправление желудка является основным этапом операции, но выполняется она исключительно после декомпрессии органа. Для этого производится гастростомия и пункция желудка.
Некроз стенки желудка также оказывается показанием к резекции желудка, а порою и гастрэктомии.
Часто после расправления заворота желудка возникает рецидив заболевания и здесь хирурги расходятся во мнении. Одни считают, что операцию следует заканчивать гастропексией, другие же — гастростомией. Некоторые хирурги используют, как правило, оба эти вмешательства.
Сегодня имеются данные о применении лапароскопического метода при хроническом завороте желудка.
Источник: https://nebolet.com/bolezni/zavorot-zheludka.html
Заворот кишок: симптомы, причины, лечение, операция
Обновление: Ноябрь 2018
Заворот кишок страшен не своей болью. Это состояние смертельно опасно из-за очень сильного отравления организма, обезвоживания и электролитных расстройств. Единственный способ выжить – своевременно удалить погибшие и гибнущие участки кишечника. Очень редко и только у детей хирурги справляются с этой кишечной непроходимостью без операции. Это возможно только при ранней диагностике.
Что такое заворот кишок
Так называется перекрут петли кишечника вокруг оси брыжейки. Что это означает?
Брыжейка – это такая серозная оболочка, в которой проходят питающие кишечник сосуды, а также идут нервы и лимфатические сосуды. Она представляет собой два листка брюшины (оболочки, которая в виде тонкой пленочки окутывает кишки сверху), между которыми проложена жировая ткань и проходит множество сосудов.
Брыжейка – это не только питающий, но и фиксирующий орган. Это часть брюшины, которая перешла на кишку, окутала ее со всех сторон и вернулась на заднюю стенку брюшной полости. В итоге кишка как будто висит на такой связке.
Брыжейка, подходящая к петлям кишечника, имеет разную длину. Так, тонкая кишка держится на довольно длинном участке, что позволяет всей массе кишок перемещаться. Брыжейка толстого кишечника короткая, поэтому ободочная кишка как будто припаяна к задней стенке брюшной полости.
Заворот кишок у взрослых – это когда петля кишечника поворачивается вокруг своей оси. В результате такого скручивания передавливаются и находящиеся в брыжейке сосуды. Кишка, не получая питания, отмирает, а продукты ее гибели отравляют весь организм.
Заворот кишечника может быть:
- частичным: если брыжейка повернулась до 270°;
- полным: если скручивание произошло на 270-360°;
- двойным или тройным полным (показан на рисунке).
Чистый заворот кишок у детей бывает редко. В основном, этим словом называют состояние, когда одна кишка «вставляется» в другую или эта одна петля проникает в себя же, как палец резиновой перчатки, когда вы ее снимаете. По-медицински это называется инвагинацией кишечника.
Почему развивается заворот
Причины заворота кишок – это сочетание одного из предрасполагающих и одного из производящих факторов.
- аномалии развития диафрагмы или брюшной стенки, из-за которых петля кишечника легко туда вставляется, из-за чего формируется грыжа;
- слишком длинная брыжейка, из-за которой петли кишечника свободно перемещаются и могут «закрутиться»;
- увеличенная толстая кишка (мегаколон);
- неполный поворот кишечника, когда последний уже закручен, и остается только дать провоцирующий фактор, чтобы развился заворот («поворот кишечника» означает, что во внутриутробном периоде кишечник поворачивается);
- «карманы» из брюшины, в которые могут попадать кишки и не иметь возможности развернуться;
- болезнь Гиршпрунга.
Это все врожденные факторы. Они могут послужить причиной заворота не обязательно в детском возрасте, но и стать причиной у взрослых – все зависит от того, когда подействует производящий фактор нужной силы.
Дополнительными предрасполагающими факторами, которые характерны больше для взрослых, являются:
- спайки брюшной полости;
- рубцы на внутренних органах;
- беременность, чаще всего – 3 триместр, когда матка смещает кишечник, в особенности, сигмовидную кишку;
- кишечная инфекция, в результате которой увеличиваются лимфатические узлы, находящиеся под слизистой оболочкой тонкой кишки;
- кистозный фиброз кишечника;
- опущение кишечника;
- дивертикул Меккеля.
Заворот кишок часто сопровождает и патологии нервной системы: рассеянный склероз, психические заболевания, старческую деменцию.
Теперь о производящих факторах. Ими являются:
- употребление большого количества овощей или фруктов, из-за чего резко повышается активность кишечника или развивается метеоризм;
- голодание, после которого человек начал сразу есть грубую пищу или большие ее объемы;
- прием медикаментов, усиливающих перистальтику (слабительные, психотропные);
- тяжелая физическая нагрузка, увеличившая внутрибрюшное давление;
- воспаление кишечника, возникшее, например, при попадании в пищу бактерий (например, сальмонеллы или дизентерийной палочки);
- длительные запоры;
- острый аппендицит.
Основное, от чего бывает заворот кишечника у грудничков – это введение прикорма. В этом случае острое состояние может развиться даже без предрасполагающих факторов, особенно если ребенку дали большое количество прикорма или взяли чересчур грубую пищу для этого.
В некоторых случаях ребенок заболевает, когда к прикорму вернулись, не подождав 4-5 недель после кишечной инфекции (в том числе, ротавирусной).
В этом случае лимфоузлы еще не успевают уменьшиться, а грубая пища уже заставляет кишечник активно работать, и в некоторых случаях петля начинает заворачиваться.
Статистика
Чаще всего перекручивается сигмовидная кишка (80% от всех заворотов кишечника), потом – тонкая (в 15% случаев), менее 5% приходится на толстую кишку, которая находится возле селезенки.
Сам заворот кишечника составляет всего 4-6% от всей кишечной непроходимости. Остальные случаи приходятся на перекрытие просвета кишки спайками или опухолью. Чаще всего болеют люди старше 60 лет.
При всех видах кишечной непроходимости смертность составляет 3-10%. После операций, к сожалению, умирает треть людей во всем мире.
Чем опасен заворот
В норме в просвет ЖКТ выделяется большое количество жидкости. У взрослых это:
- около 1,5 л слюны;
- 2 л желудочного сока;
- 1,5-2,5 л секрета поджелудочной железы;
- 3 л кишечного сока;
- до 1,5 л желчи.
90% этой смеси жидкостей должно всасываться в кровь.
Когда кишка закручивается вокруг своей оси, она перестает и образовывать и новый кишечный сок, и всасывать все, что в ней уже находилось на этот момент.
Жидкость, содержащаяся в кишке, вызывает отек ее стенки, и кровь из сосудов начинает выпотевать в просвет кишечника.
Уже в первые сутки болезни в кишечнике может остаться 5-6 л жидкости, и еще часть жидкости будет находиться в брюшной полости. Это значит, что для этого она должна выйти из сосудов и тканей.
В просвет скрученной кишки выпотевает не просто вода, а жидкость, богатая белком (от разрушения клеток). Она становится отличной питательной средой для микроорганизмов, обитающих там же. В результате:
- активируются более агрессивные из них;
- часть их смещается в другие отделы кишечника, которые для этого не приспособлены.
В результате своей жизнедеятельности микробы выделяют повышенное количество веществ, которые, совместно с воспалительными молекулами, массово всасываются в кровь. Интоксикация нарастает.
Еще через время микроорганизмы преодолевают кишечный барьер и попадают в брюшную полость. Развивается гнойный перитонит (воспаление брюшины), еще больше усиливающий интоксикацию и приводящий к серьезным нарушениям работы всех жизненно важных органов.
Нарушение кровообращения скрученной кишки и перерастяжение ее жидкостью приводят к тому, что в стенке кишечника появляется отверстие. Содержимое кишки выходит через это отверстие, усиливая явления перитонита.
Симптомы
Первым признаком заворота кишок является боль в животе. Она возникает внезапно, без предшествующего дискомфорта или тошноты. Если перед этим было голодание или обильный прием пищи, то эта боль сразу должна натолкнуть на мысль о кишечной непроходимости.
Боль:
- ощущается «под ложечкой» или возле пупка. При завороте сигмовидной кишки – в левой половине живота;
- она приступообразная (это связано с перистальтикой кишечника), периодически усиливается;
- при этом живот мягкий, его пальпация (прощупывание руками) не вызывает усиления боли.
Боль постепенно усиливается и вскоре захватывает весь живот.
Кроме боли, в начале болезни возникают такой симптом заворота кишок как рвота. Рвет вначале съеденной накануне пищей, затем желчью. Рвота не приносит облегчения и постепенно учащается. Через время рвотные массы приобретают запах кала, и это – очень плохой прогностический признак (говорит о высоком риске летальности).
Вместе с болью и рвотой появляется и еще один симптом – нарушение перистальтики, то есть движения кишечника.
Вначале она усиливается: живот урчит, могут быть даже слышны переливающиеся звуки, при этом кал и газы не отходят.
Короткий период времени могут отходить только газы – если заворот произошел в тонком кишечнике, или только кал – если перекрут произошел в области соединения тонкой и слепой кишок.
Когда организм «понимает», что протолкнуть содержимое через скрученную петлю не получится, перистальтика начинает уменьшаться. Живот все больше вздувается (ощущение, что живот переполнен, «дует»), заметно становясь асимметричным. Например, если заворот произошел в области сигмовидной кишки, то будет вздутие справа внизу, а слева внизу, наоборот, западение живота.
Если пытаться ухом послушать, как работает кишечник, ничего не слышно. На поздних стадиях заболевания при прикладывании уха к вздутому животу можно услышать стук сердца и дыхание.
Самое опасное в завороте кишок, что через время (иногда довольно короткое) кишечные симптомы уменьшаются:
- живот болит, но уже не так сильно и не схваткообразно;
- вздутие живота нарастает с меньшей скоростью;
- рвота становится не такой частой;
- кал и газы не отходят совсем.
Зато нарастают признаки интоксикации: учащение пульса, слабость, сонливость. Из-за потери жидкости язык становится сухим, обложенным грязно-серым налетом. В результате нарушения баланса натрия и калия появляются перебои в работе сердца. Температура тела снижается до 35°C или ниже.
Это – период мнимого благополучия, наступающий через 2-12 часов от начала первых симптомов. Он может ввести в заблуждение самого человека (он останется дома и не поедет в больницу) и врачей нехирургического профиля. На самом деле, именно эта стадия является последней возможностью спасти жизнь с помощью операции.
Следующий период развития болезни называется терминальным (то есть конечным). Он наступает через 12-36 часов от появления первых симптомов. Его симптомы:
- сознание человека угнетено в результате интоксикации;
- живот раздут и асимметрии вздутия уже почти не видно;
- шумов кишечника не слышно;
- пульс слабый, частый и аритмичный;
- артериальное давление низкое;
- язык сухой и обложенный;
- периодически развиваются приступы рвоты: рвотные массы носят каловый вид и запах;
- температура тела высокая за счет воспаления брюшины.
У детей симптомы заворота кишок почти такие же. Это и боль в животе, из-за которой маленькие дети поджимают ножки к животу, и отсутствие стула и газов, и симптомы интоксикации. Отличие в том, что ребенок быстро становится вялым, любая попытка покормить его или дать воды заканчивается рвотой.
Очень быстро нарастает вздутие живота, и появляются симптомы интоксикации. Пульс малыша учащается, кожа бледнеет, а затем и приобретает сероватый оттенок. Прикладывание грелки к животу или клизма не улучшают состояние.
Если это – инвагинация кишечника, то в начале болезни из прямой кишки может выделиться немного алой слизи.
У детей нельзя ждать появления каловой рвоты или угнетения сознания: перитонит у грудного ребенка развивается в разы быстрее, чем у взрослого. Кроме того, у них выше число токсинов, которые всасываются в кровь. Поэтому, при малейшем подозрении на заворот кишок нужно обращаться в детский стационар, где есть хирургическое отделение.
Диагностика
На современном этапе диагноз ставится довольно быстро. Еще на приемном покое хирург прощупывает и прослушивает живот. Далее он проводит пальцевое исследование прямой кишки, после чего назначает рентген кишечника без контраста. Обычно это исследование и определяет специфичные для заворота кишок признаки.
Иногда прибегают к УЗИ живота – чтобы увидеть перистальтику. Также обязательно нужно сдать мочу на определение в ней диастазы: если этот фермент повышен, скорее всего, у человека имеется не заворот кишок, а парез кишечника, связанный с воспалением поджелудочной железы.
Если ситуация неоднозначная, что при завороте кишок бывает крайне редко, хирурги прибегают к рентген-контрастному исследованию кишечника. Для этого они вводят в ЖКТ барий и делают серию рентгенограмм. Барий может вводиться через рот или в прямую кишку: все зависит от того, на каком уровне (толстый или тонкий кишечник) появилась непроходимость.
Также в затруднительных случаях может выполняться мультиспиральная компьютерная томография живота (МС-КТ). Этот метод очень информативен и часто позволяет избежать контрастного исследования, но соответствующая аппаратура есть не в каждой больнице.
Как лечится заворот
Лечение заворота кишок у взрослых – только хирургическое. Врачи делают большой разрез, через него вынимают и осматривают раздутые кишки.
Они быстро находят место заворота, а дальше их задача – не раскрутить кишечник, а оценить его жизнеспособность и удалить ту часть кишки, которая погибла.
Если это – сигмовидная кишка, то ее удаляют, а вышележащий участок кишечника выводят на переднюю брюшную стенку в виде стомы – чтобы оттуда выделялись кал и газы. Если заворот был в области тонкого кишечника, то после удаления отмершей кишки оставшиеся части сшивают (накладывают анастомоз).
При обнаружении перитонита стомой могут вывести слепую кишку. Тогда, после лечения воспаления брюшины, через 3 месяца можно выполнить реконструктивную операцию – вновь соединить выведенный кишечник с оставшейся в брюшной полости толстой кишкой.
У маленьких детей операция проводится не всегда сразу. В некоторых случаях хирурги пытаются «выправить» кишку из кишки с помощью воздуха, вводимого в виде такой специфической процедуры наподобие клизмы. Если это не удается, прибегают к операции.
После операции через весь кишечник проводят зонд, который выводят через нос. По отделяемому из зонда смотрят, как восстановилась перистальтика кишечника. Также в послеоперационном периоде обязательно назначаются антибиотики, капельницы с введением солевых растворов и глюкозы. Брюшная полость промывается через дренажи, установленные во время вмешательства.
Нужно сказать, что чем меньше времени прошло с момента заболевания до операции, тем больше шансов благоприятного прогноза.
Почему? Потому, что будет меньше нарушений водного, электролитного и кислотно-щелочного балансов, и это значит, что к операции можно будет приступить в кратчайшие сроки, без длительной предварительной подготовки. То есть – быстрее остановить отмирание еще большего участка кишечника.
Прогноз
Заворот кишечника имеет очень серьезный прогноз и летальность до 40%. Прогноз усугубляется, если:
- было позднее обращение (более суток с момента начала заболевания);
- у человека имеются хронические или врожденные болезни.
Профилактика рецидива
К сожалению, заворот кишок может рецидивировать. Чаще повторяется именно не заворот, а другой вид кишечной непроходимости, связанный с образованием спаек в брюшной полости.
Чтобы предупредить это, после выписки из больницы нужно держать связь с врачами поликлиники или стационара: они должны назначить процедуры и препараты, препятствующие образованию спаек.
Важно также в послеоперационном периоде соблюдать диету, предписанную врачом, и избегать запоров.
Кривега Мария Салаватовна врач-реаниматолог
Источник: http://zdravotvet.ru/zavorot-kishok-simptomy-prichiny-lechenie-operaciya/
Причины и лечение заворота желудка
Болезнь заворот желудка довольно редкое явление. Патология характеризуется поворотом органа от 180° до 360° вокруг своей оси (продольной и поперечной). Заболевание может образоваться независимо от пола и возраста человека. По клинической симптоматике напоминает острую непроходимость желудочно-кишечного тракта. Без соответственной терапии патология приводит к летальному исходу.
Причины образования
Заболевание возникает, как следствие сближения привратника и области обратного клапана. Это патологический процесс чаще всего образовывается под влиянием таких факторов:
- сильная рвота;
- нарушение перистальтики;
- травмы или аномалии развития связочного аппарата;
- сильное переполнение органа;
- поднятие тяжестей или физические перегрузки;
- повышенное внутрибрюшное давление разной этиологии.
Причины опущения желудка могут быть врожденные или приобретенные.
Заворот желудка протекает в хронической или острой форме. Острое проявление более редко встречается, но может развиваться касательно обоих осей. Хроническая форма подразумевает поворот желудка вокруг поперечной оси. Патология делится на два типа: врожденную и приобретенную. Некоторые болезни ЖКТ и диафрагмы могут запустить механизм развития заворота желудка. К ним относят:
- гастроптоз;
- язва;
- перигастрит;
- онкология ЖКТ;
- аэрофагия;
- параэзофагеальная грыжа;
- грыжа Ларрея-Морганьи;
- травматическая диафрагмальная грыжа;
- релаксация диафрагмы.
Иногда такие хирургические вмешательства, как гастростомия, селективная ваготомия, операция Льюиса или фундопликация по Ниссену, могут спровоцировать развитие болезни.
Источник: https://EtoZheludok.ru/zabolevania/esche/zavorot-zheludka.html
Заворот кишок
Заворот кишок – это перекрут кишечной петли вокруг оси брыжейки с нарушением питания и кровоснабжения кишечной стенки, формированием непроходимости пищеварительной трубки. Первый клинический признак — резкая схваткообразная боль в животе, через несколько часов сменяющаяся постоянной болью, чувством распирания, рвотой кишечным содержимым, отсутствием стула или диареей. Наиболее информативным методом диагностики является рентгенологическое исследование; обязателен контроль биохимического и кислотно-основного состояния крови. Лечение некоторых форм заворота кишок рекомендуется начинать с консервативных мероприятий, однако в большинстве случаев требуется операция.
Заворот кишок – механическая кишечная непроходимость, развивающаяся вследствие поворота петли кишечника вокруг брыжеечной оси. Наибольшую распространенность имеет среди пожилых пациентов (преимущественный возраст больных – 60 лет и старше).
В подавляющем большинстве случаев заворот локализуется в толстом кишечнике: в 80% случаев случается перекручивание сигмовидной кишки, 15% — слепой кишки, менее чем в 5% – поперечно-ободочной части кишечника, селезеночного угла.
Заворот кишок составляет около 5% всех случаев обструкции кишечника, 10-15% всех эпизодов толстокишечной непроходимости.
Для детей более характерен заворот в области тонкого кишечника, так или иначе связанный с врожденной патологией.
У беременных женщин данная форма непроходимости кишечника обычно встречается в третьем триместре, когда увеличенная матка смещает сигмовидную кишку, провоцируя ее перекрут.
Значительная часть пациентов с заворотом кишок представлена контингентом домов престарелых и психиатрических клиник.
Заворот кишок
Чаще всего происходит заворот сигмовидной и тонкой кишок. По степени перекрута заворот делят на частичный (до 270°), полный (270-360°), а также неоднократный.
Возникновение патологии обычно связывают с врожденными особенностями брыжейки кишечника и аномалиями ее прикрепления; спаечной болезнью, при которой спайки сближают отдельные петли кишки между собой, провоцируя застой содержимого и растяжение кишечника, фиксацию петель и брыжейки.
В этой ситуации возникают предпосылки для перекрута петель кишки вокруг оси слишком длинной брыжейки – от поворота на 90° до двух-трехкратного полного перекручивания, в результате которого происходит ущемление сосудов и нервов в брыжейке, возникает механическое препятствие продвижению пищевых масс.
Предрасполагают к развитию заболевания следующие факторы: резкое возрастание внутрибрюшного давления при физических нагрузках, поднятии тяжестей; внезапное усиление перистальтической работы кишечника после вынужденного голодания, значительного переедания, употребления непривычной пищи; длительные стойкие запоры.
При завороте тонкой кишки причиной в большинстве случаев выступает аномалия развития брыжейки, реже – спайки брюшной полости. Обычно поворот петель кишечника происходит по часовой стрелке, в процесс может быть вовлечен полностью весь тонкий кишечник.
Причинами заворота толстого кишечника служат спаечный процесс, большие опухоли и кисты брюшной полости, беременность, послеоперационный период при вмешательствах на органах брюшной полости, назначение лекарств, усиливающих перистальтику кишечника.
Чаще всего заворот происходит в области сигмовидного отдела, так как он имеет самую длинную брыжейку. Реже патология возникает в правой половине ободочной кишки, в области селезеночного угла.
Заворот кишок может осложнять течение таких заболеваний, как острый аппендицит, болезнь Гиршпрунга, кистозный фиброз кишечника, мегаколон, карциномы ЖКТ, энтероптоз, старческая деменция, различные психические расстройства, рассеянный склероз. Часто данная патология развивается на фоне приема психотропных средств, солевых и осмотических слабительных, после проведения колоноскопии.
Перекрут петель кишки вокруг брыжейки вызывает сдавливание сосудов и нервов, из-за чего нарушается питание и иннервация кишечника. Перистальтика сначала усиливается, а затем возникает парез приводящего отдела кишечника — развивается механическая кишечная непроходимость.
Клиника зависит от того, в каком отделе кишечника произошел перекрут. Общими критериями клинической диагностики являются абдоминальные боли, значительное вздутие и асимметрия живота, сопровождающиеся задержкой отхождения газов и стула; каловая рвота, отсутствие симптомов раздражения брюшины.
Через переднюю брюшную стенку может пальпироваться перераздутая приводящая петля кишечника, при толчковых надавливаниях на которую слышен шум плеска, а при перкуссии – тимпанит. Из-за выраженных потерь жидкости и электролитов развивается обезвоживание, которое сопровождается тахикардией.
При перекруте любого из отделов кишечника клиника будет зависеть от степени и скорости заворота кишок.
Заворот тонкого кишечника проявляется возникновением острых интенсивных схваткообразных болей в эпигастрии или околопупочной области, реже в нижних отделах живота. Появление боли сопровождается рвотой съеденной пищей, которая постепенно учащается и усиливается, рвотные массы становятся каловыми. На начальных стадиях может отходить кал, позже кал и газы не отходят.
В начале заболевания перистальтика кишечника значительно усиливается, однако в последующие часы она постепенно затухает и сменяется парезом кишечника.
Перераздутие петель кишки чаще встречается при частичном завороте, а при полном повороте у худощавых пациентов в брюшной полости можно прощупать конгломерат перекрученных петель.
Состояние больного крайне тяжелое, выражены явления интоксикации.
Перекрут сигмовидной кишки может протекать остро или подостро. Острый заворот сигмовидной кишки проявляется схваткообразными болями в левой половине живота, каловой рвотой, резким падением артериального давления.
При этой форме патологии некротизация происходит очень быстро, перитонит развивается в первые часы заболевания. Подострая форма перекрута сигмовидной кишки развертывается исподволь, протекает легче.
Чаще всего пациенты обращаются за медицинской помощью через несколько дней от начала заболевания, предъявляя жалобы на рецидивирующие боли, вздутие живота и лишь на поздних стадиях – рвоту.
При ректальном исследовании определяется расширенная и пустая ампула прямой кишки.
Для заворота сигмовидной кишки характерны симптом косого живота Байера (асимметрия живота за счет выпячивания раздутой петли кишечника, располагающейся слева направо сверху вниз); симптом Цеге-Мантейфеля (при постановке сифонной клизмы вся введенная жидкость быстро покидает кишечник, не содержит примесей кала и газы).
Заворот кишок в области илеоцекального угла может протекать по типу странгуляционной (при одновременном перекруте слепой и подвздошной кишок вокруг брыжейки) или обтурационной (при повороте слепой кишки вокруг своей продольной или поперечной оси) кишечной непроходимости. Задержка появления симптоматики в этом случае может составлять до десяти дней, хотя известны эпизоды предъявления жалоб уже через два часа после завершения перекрута.
Возникают приступообразные, очень интенсивные боли вокруг пупка, частая истощающая рвота. В начале заболевания возможно отхождение скудного количества каловых масс, затем стул и газы перестают выделяться.
В левой половине живота определяется перераздутая петля кишечника, над ней выслушивается тимпанический звук.
При пальпации живота в правом фланке определяется пустота, так как перекрученная слепая кишка смещается к центру или вверх.
Течение патологии может осложняться перфорацией кишки, перитонитом, развитием генерализованной инфекции, критического обезвоживания и гиповолемического шока. При длительном течении подострого заворота кишок возможно формирование кисты брыжейки, стеноза кишечной петли, хилезного асцита.
Первичные жалобы нередко заставляют пациента обратиться за консультацией гастроэнтеролога. После клинического осмотра и диагностики заворота кишок пациент направляется в хирургический стационар.
Диагностику осуществляет абдоминальный хирург. При завороте сигмовидной кишки обзорная рентгенография выявляет увеличенную в размерах кишку, верхняя граница которой может доходить до диафрагмы.
Четко видны два уровня жидкости – в проксимальном и дистальном отделах кишечника.
При завороте слепой кишки в правой половине брюшной области определяется округлая, перераздутая гаустрированная петля, ширина горизонтального уровня жидкости может достигать 20 см.
В случае перекрута петель тонкой кишки в ней также определяются множественные уровни жидкости; дистальный отдел кишечника узкий, спавшийся.
При рентгенографии пассажа бария по тонкому кишечнику отмечается задержка контраста на уровне заворота, отсутствие контраста в толстой кишке через 6-12 часов от начала исследования.
При проведении ирригографии в месте заворота сигмовидной кишки определяется симптом «клюва», над которым кишечник значительно перераздут. По ориентации кончика «клюва» определяют направление перекрута – по часовой стрелке или против.
При завороте слепой кишки контраст не проходит далее середины восходящей части ободочной кишки. Наиболее информативным методом исследования является мультисрезовая спиральная компьютерная томография органов брюшной полости.
На МСКТ в месте заворота определяется «спираль», петли кишечника расширены, явно визуализируется утолщение стенки кишки и брыжейки за счет отека.
Лабораторные анализы могут указать на умеренное повышение уровня лейкоцитов и скорости оседания эритроцитов в начале заболевания, но по мере нарастания некроза кишечника эти показатели будут значительно увеличиваться.
Биохимический анализ крови не выявляет патологии, однако отмечается снижение уровня альбумина в крови, на фоне рвоты снижается количество калия и хлора.
Кислотно-основное состояние крови нарушается в сторону ацидоза, снижения уровня бикарбонатов.
Диагностика патологии при беременности затруднена, так как использование рентгенологических методик ограничено. Обследование беременной начинают с УЗИ брюшной полости, при подозрении на заворот выполнять колоноскопию не рекомендуется, наиболее информативным методом будет диагностическая лапароскопия.
Дифференциальный диагноз проводят с дивертикулезом, опухолями и конкрементами, спайками кишечника. Заворот сигмовидной кишки по клинике схож с раком толстой кишки, ишемией брыжейки.
Заворот слепой кишки наиболее часто путают с острым аппендицитом, разрывом кисты и апоплексией яичника, почечной коликой, воспалительной патологией толстой кишки.
В начале диагностического поиска пациент может находиться в отделении гастроэнтерологии, однако после постановки диагноза он должен быть переведен в отделение абдоминальной хирургии.
Консервативную терапию и подготовку к операции начинают с введения назогастрального зонда для разгрузки кишечника, выведения застойного содержимого и газов. Целью инфузионной терапии является восстановление жидкостного баланса, водно-электролитного равновесия крови, уровня белка.
Антибактериальная терапия обязательна, если подозревается перитонит или сепсис – её начинают немедленно после госпитализации больного в стационар, если же данные осложнения исключены – за два часа до операции.
Заворот тонкого кишечника лечится исключительно оперативным путем. Во время операции хирург должен попытаться расправить перекрут петель, при наличии некроза кишок производится сегментарная резекция тонкой кишки, наложение анастомоза тонкой кишки в тонкую или толстую.
Если же во время операции выявляется перитонит – накладывается илеостома, через три месяца производится реконструктивная операция. Операция при завороте слепой кишки преследует своей целью проведение гемиколэктомии с наложением межкишечного анастомоза либо илеостомы (при наличии воспалительного экссудата в брюшной полости).
У ослабленных больных может быть проведена чрескожная тифлостомия – она позволит улучшить состояние кишечника, стабилизировать пациента.
Терапию заворота сигмовидной кишки предпочтительно начинать с ректороманоскопии или колоноскопии, во время которых в сигмовидную кишку вводят гибкую трубку для разгрузки кишечника.
При необходимости после декомпрессии производится радикальная операция, показаниями к которой являются острый заворот сигмовидной кишки, отсутствие эффекта от консервативной терапии.
После операции необходимо продолжить массивную антибактериальную и инфузионную терапию, осуществлять наблюдение за пациентом для раннего выявления осложнений: присоединение инфекции, несостоятельность швов на кишке, образование межкишечных абсцессов и свищей, развитие генерализованной инфекции.
Так как заворот кишок в подавляющем большинстве случаев развивается у пожилых пациентов, прогноз при этом заболевании достаточно серьезен, обусловлен плохим исходным состоянием здоровья, наличием тяжелой сопутствующей патологии. Смертность при позднем выявлении патологии (более трех суток от начала заболевания) достигает 40%, а послеоперационная летальность – 30%. После эндоскопического лечения у половины пациентов случаются рецидивы заболевания.
Для профилактики требуется контроль назначения и приема психотропных и слабительных средств, препаратов, усиливающих или замедляющих перистальтику кишечника. Количество грубых пищевых волокон в рационе должно быть достаточным, но не избыточным. После оперативных вмешательств в обязательном порядке должна проводиться профилактика образования спаек.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/volvulus
Заворот кишок: причины заболевания, основные симптомы, лечение и профилактика
Тяжелое патологическое состояние, при котором отмечается острая непроходимость кишечника.
Причины заворота кишок
Наиболее распространенная причина развития заворота кишок — это спаечный процесс в брюшной полости, который может возникнуть вследствие оперативных вмешательств в данной области, разного рода воспалительных процессов. Причиной может стать также образование грыж, опухолевые процессы в кишечнике. К провоцирующим факторам принадлежат: неправильное питание, длительное голодание, переедание.
Симптомы заворота кишок
Основной симптом – схваткообразная боль в животе нарастающего характера. Через непродолжительный срок боль становится постоянной.
У больного отсутствует стул, газы не выделяются, в дальнейшем состояние пациента значительно ухудшается, возникает вздутие живота, тошнота и рвота.
При завороте тонкой кишки у человека возникают очень яркие симптомы: сильная боль нарастающего характера в области пупка, тошнота, рвота, бледность кожных покровов, учащенное сердцебиение, понижение артериального давления.
Диагностика заворота кишок
Для постановки диагноза выполняется обзорная рентгенограмма, на снимке четко видны — кишечная петля, нахождение кишки в неправильном анатомическом положении. Контрастное исследование проводится в целях выявления зоны кишечной непроходимости. Существуют такие патологии как: заворот тонкой, сигмовидной или слепой кишок.
Наиболее распространенная патология это заворот сигмовидной кишки, который сопровождается острой непроходимостью кишечника. Заворот тонкой кишки встречается достаточно редко, так же как и заворот слепой кишки. Больному следует как можно скорее обратиться за помощью, так как в большинстве случаев прогноз неблагоприятный.
Лечение заворота кишок
Лечение возможно только оперативным путем, самую важную роль играет ранняя диагностика и неотложное хирургическое лечение, так как при завороте тонкой кишки очень быстро развивается её гангрена. В ходе оперативного лечения, часть кишки иссекается с наложением анастомоза. Существует высокая опасность развития калового перитонита, что составляет опасность для жизни пациента.
Профилактика заворота кишок
К профилактическим мероприятиям можно отнести рациональное питание небольшими порциями, исключение переедания, следует исключить или уменьшить употребление продуктов содержащих грубую клетчатку. Для предупреждения рецидивов болезни, выполняется операция по фиксации сигмовидной кишки к брюшной стенке.
Источник: https://www.obozrevatel.com/health/bolezni/zavorot-kishok.htm
Непроходимость кишечника: симптомы и лечение
Кишечная непроходимость — опасное заболевание, выражающееся нарушением процесса продвижения каловых масс по кишечнику.
Непроходимость кишечника может случиться у любого: патологии подвержены все возраста от новорожденных до стариков, при этом проявления недуга остаются приблизительно одинаковыми.
При развитии патологии показано срочное хирургическое вмешательство, поэтому важно знать все про непроходимость кишечника симптомы у взрослых, чтобы успеть своевременно обратиться за врачебной помощью. В противном случае болезнь может привести к гибели человека.
Разновидности непроходимости кишечника
По механизму развития выделяются механическая и динамическая непроходимость кишечника. Механическая непроходимость развивается в результате закупорки кишки разнообразными препятствиями.
Причинами закупорки бывают:
- внутри — инородные тела, клубки глистов, камни, рубцы, опухоли, прочие образования;
- снаружи — сдавливающие образования.
Все вышеперечисленные варианты являются обтурационной непроходимостью.
Если произошел заворот кишок, ущемление, узлообразование и как следствие — сдавливание брыжейки, диагностируется странгуляционная непроходимость.
При врастании одной части кишки в соседнюю петлю развивается инвагинационный вид. Если кишки сдавили спайки — это наиболее распространенная и часто диагностируемая спаечная непроходимость кишечника.
Динамическая непроходимость кишечника происходит в результате нарушения перистальтики кишки. Такое может произойти при его расслаблении или спазме (перенапряжении). Чаще всего именно эта патология чаще диагностируется у пожилых. Спровоцировать её начало может инфаркт кишечника, ложная обструкция.
По течению непроходимость может быть острой и хронической. Также непроходимость кишечника может быть полной или частичной.
Симптомы непроходимости кишечника
Что должно насторожить человека и побудить заподозрить кишечную непроходимость:
- боль в области живота;
- метеоризм;
- задержка стула;
- тошнота и рвота.
- Основной отличительный признак непроходимости кишечника — болевые ощущения в кишечнике, появляющиеся независимо от еды. Боль носит схваткообразный, очень выраженный характер. Периодичность болевых ощущений зависит от перистальтики кишечника: боль усиливается при каждой волне. На лице могут при этом появиться признаки шока — холодный пот, бледность, усиленное сердцебиение. Если к концу дня боль уменьшилось, это может означать омертвение кишки и некроз. При таком симптоме через 2-3 дня можно ожидать развитие грозного осложнения перитонита, которое может привести к летальному исходу.
- При непроходимости кишечника транспорт кала останавливается, из-за чего кал и газы накапливаются и растягивают стенки, что вызывает нестерпимую боль. Снаружи фиксируется вздутие живота.
- Частый спутник патологии — рвота. Сначала она возникает в результате продвижения кала по ЖКТ. Если содержимое кишок возвращается в желудок, рвотные массы будут пахнуть калом. В дальнейшем периоде заболевания рвоту можно считать признаком отравления.
Как определить механическую непроходимость
В преобладающем большинстве случаев диагностируется механическая форма патологии. Если процесс развивается в тонком кишечнике, симптоматика усугубляется очень быстро. Выражено начинают проявляться схваткообразные боли вокруг пупка. Дальше развиваются тошнота и рвота.
При полной непроходимости происходит задержка дефекации, при частичной — понос. В животе усиливаются перистальтические звуки на волне боли. При нарастании некротических явлений они прекращаются.
В толстой кишке патология развивается более долго. Первоначальный запор сменяется полным исчезновением дефекации и метеоризмом. Затем начинается боль, которая постепенно усиливается. Боль может возникнуть в одном месте или разлиться по всей площади. Рвота может проявиться однократно или отсутствовать вовсе.
При завороте кишок болезнь развивается быстро с сильно-выраженными схваткообразными болями.
В развитии механической непроходимости можно выделить этапы:
- Появление перво начальной симптоматики — боль, рвота, метеоризм и пр., что вызывается растяжением кишок.
- К концу первого дня развивается интоксикация организма, что приводит к усилению рвоты, повышению температуры, нарастающей слабости и даже обморокам. Боль постепенно становится меньше из-за начавшегося некрозирования кишок.
- Перитонит — последняя стадия заболевания. В стенках кишечника образуются некротические очаги, что приводит к перфорированию стенок и выходу кала в брюшную полость. Боль возрастает во много раз, живот становится болезненным. Развивается шоковое состояние. Перитонит может развиться уже на следующие сутки от начала заболевания.
Симптомы динамической формы непроходимости
Динамическая форма характеризуется нарушением перистальтики и встречается довольно редко. В кишке прекращаются сократительные движения чаще всего после травмирования или операций. Можно выделить следующие стадии динамической непроходимости:
- спазмирование сосудов после операции компенсаторного характера. Обычно эта стадия не характеризуется какими-либо выраженными явлениями кроме слабости;
- в стадии органических изменений происходят патологии кровоснабжения. Боли носят спастический характер, живот вздутый, усиливается тошнота, начинается рвота;
- при стадии морфологических изменений развивается омертвение кишок. Боли и перистальтики нет. Развивается шок. Требуется оперативное вмешательство, чтобы избежать летального исхода.
Диагностика непроходимости кишечника
При осмотре врач проводит перкуссию и аускультацию живота. Определяется симптом Склярова — наличие всплесков в районе петель кишечника. Дополнительно проводятся рентген с контрастным веществом, УЗИ, МРТ. Биохимия крови и мочи покажет общее состояние. По возможности проводится колоноскопия.
Похожую симптоматику выдают такие распространенные заболевания как аппендицит, язва, холецистит и некоторые гинекологические заболевания.
Лечение
Для терапии заболевания на самых ранних стадиях проводится медикаментозная терапия. При её слабой эффективности, при остром состоянии или при наличии определенных анатомических изменений назначается операция.
Этапы коррекции состояния состоят из:
- обезболивания таблетками, уколами и капельницами;
- введения медпрепаратов, стимулирующих моторику;
- введения медпрепаратов, уменьшающих спазмы;
- восстановления электролитных нарушений, происходящих в результате интоксикации организма;
- восстановления проходимости верхнего участка кишечника зондированием через рот, нижнего участка — клизмированием или оперативным путем.
Оперативное вмешательство обычно эффективно и малотравматично. Оно применяется при:
- заворотах кишки;
- закрытии просвета желчными камнями;
- узлах;
- внедрении участка кишечника в соседний.
При перитоните показана санация и дренирование полости.
После операции назначаются антибиотики для предотвращения воспалительных процессов происходящих в организме. Также нормализуется водно-солевой обмен, нарушенный во время заболевания специальными лекарственными средствами.
Диета при кишечной непроходимости
Для восстановления нормальной работоспособности ЖКТ требуется лечебная диета. После операции в течение 12 часов кушать нельзя вообще, чтобы зажили стенки кишечника.
Дальше в зависимости от степени тяжести заболевания и состояния больного питательный раствор может вводиться внутривенно.
Если операция прошла успешно назначается диета из:
- нежирных бульонов и овощных отваров;
- слизистых отваров из овса, льна и крахмала.
В дальнейшем, после перенесенной кишечной непроходимости категорически запрещаются продукты, вызывающие метеоризм и провоцирующие запоры.
Нужно исключить из меню:
- жирное мясо и рыбу;
- плохоперевариваемые крупы;
- бобовые;
- копченое, острое, соленое, маринады, печеное;
- кофе, алкоголь, шоколад;
- сдобная выпечка, свежий хлеб;
- яблоки;
- молочные и кисломолочные продукты.
Необходимо ввести в рацион ржаной хлеб и отруби, потреблять ежедневно не меньше одной столовой ложки растительного масла. Будут полезны чернослив, свекла, овсянка.
Физические упражнения
При некоторых патологиях кишечника — например, развитии спаечной болезни, показаны физические занятия хотя бы по полчаса ежедневно. Помогут усилить перистальтику кишечнику такие упражнения, как:
- лежа на спине, на выдохе подвести к голове колено и задержать его. Отвести обратно и повторить со второй ногой. Повторить 20 раз;
- оба колена притянуть к голове и задержать. Вернуть обратно. Повторить 10 раз;
- согнув одну ногу в колене, достать ей пол со стороны другой ноги. Плечи и спина не должны подниматься. Повторить с каждой ногой по 10 раз;
- встав с кровати, ноги поставить на ширину плеч и медленно присесть на выдохе, не отрывая от пола пяток. Повторять до 10 раз.
Ежедневные несложные упражнения во время утреннего подъема или за час перед сном избавят от многих проблем.
Видео — непроходимость кишечника, как от нее избавиться?
Профилактика
Профилактические меры очень просты:
- необходимо следить за состоянием кишечника и своевременно пролечивать все выявленные заболевания — паховые грыжи, опухоли, спайки;
- при необходимости оперативного вмешательства выбирать лапароскопические операции;
- перейти к здоровому питанию: в рационе должны быть разнообразные овощи и пряности, стимулирующие кишечную непроходимость;
- придерживаться принципов дробного питания;
- пить каждый день не меньше 2 литров воды (не чая или сока, а именно воды);
- вести активный образ жизни, по возможности проходить в день пешком не меньше трех километров;
- своевременно лечить глистные инвазии.
Источник: https://zen.yandex.ru/media/id/5a7bf2178139baa694016d48/5a89842e8139ba0d23cf4a1d