Нейроэндокринные опухоли (НЭО) образуются из апудоцитов, или APUD-клеток. Эти клетки разбросаны по всему организму и составляют самую древнюю часть эндокринной системы. Они одновременно похожи на нервные клетки и клетки желез внутренней секреции, так как могут реагировать на сигналы извне или изменения состояния организма, способны производить гормоны, выполняющие разные функции.
Опухоли APUD-системы встречаются редко, и их бывает сложно диагностировать. Чаще всего они возникают в желудочно-кишечном тракте, но могут поражать и другие органы. Особенность нейроэндокринных новообразований в том, что опухолевые клетки производят повышенное количество гормонов, и из-за этого могут возникать определенные симптомы.
Согласно данным американского реестра SEER, в 2004 году заболеваемость нейроэндокринными опухолями в США составила 5 случаев на 100 тысяч населения. В России статистика, к сожалению, отсутствует, но, вероятно, заболеваемость находится на аналогичном уровне.
По данным американских экспертов, распространенность нейроэндокринных опухолей ежегодно растет. В первую очередь это связывают с изменениями в характере питания, неблагоприятной экологической обстановкой.
По данным все того же реестра SEER, новообразования APUD-системы часто диагностируются на поздних стадиях: в 50% случаев опухоль успевает распространиться на окружающие ткани, в регионарные лимфоузлы, дать отдаленные метастазы.
Причины развития
У некоторых людей нейроэндокринные опухоли возникают в результате генетических заболеваний:
- Множественная эндокринная неоплазия (МЭН, MEN) вызвана мутацией в гене MEN, RET или CDKN1B. У больных может развиваться множество нейроэндокринных новообразований и опухолей в железах внутренней секреции. Некоторые из этих опухолей доброкачественные, некоторые — злокачественные. Выделяют четыре типа множественной эндокринной неоплазии: MEN1, MEN2A, MEN2B и MEN4. При MEN1 чаще всего возникают нейроэндокринные опухоли в паращитовидных железах, поджелудочной железе, гипофизе, иногда в пищеварительном тракте и легких. У большинства пациентов с MEN2A и MEN2B обнаруживают медуллярные карциномы (разновидность опухоли щитовидной железы), в некоторых случаях — аденомы паращитовидных желез, феохромоцитому. При MEN4 чаще всего встречаются аденомы гипофиза и паращитовидных желез.
- Болезнь Гиппеля-Линдау возникает при мутации в гене VHL. У больных в разных частях тела развиваются кисты и опухоли. Среди этих опухолей встречаются нейроэндокринные, в том числе НЭО поджелудочной железы, феохромоцитома.
- Нейрофиброматоз I типа вызван мутацией в гене NF1. Некоторые люди получают эту мутацию от родителей, у других она возникает спонтанно. Основное проявление заболевания — множество доброкачественных новообразований нервов и кожи. Повышен риск развития опухолей APUD-системы в желудочно-кишечном тракте, поджелудочной железе, феохромоцитомы.
- Туберозный склероз приводит к возникновению доброкачественных новообразований в разных органах, включая кожу, глаза, головной мозг, сердце, легкие, почки. Повышен риск развития НЭО.
У людей, которые не являются носителями этих мутаций, нейроэндокринные новообразования тоже могут возникать. Причины до конца не известны. Многие исследования показали, что одним из важнейших факторов риска является наследственность.
Если в семье есть люди, у которых была обнаружена нейроэндокринная опухоль, то у остальных членов риски тоже повышены, особенно у ближайших родственников больных (родителей, детей, сестер и братьев).
Кроме того, риск опухолей APUD-системы повышен в семьях с отягощенным анамнезом по раку толстой кишки, молочной железы, легкого.
Известны и другие факторы риска, но их роль нельзя считать полностью доказанной:
- Курение может способствовать развитию нейроэндокринных опухолей в легких, желудке, тонкой кишке и поджелудочной железе.
- Хронический атрофический гастрит, как показали некоторые исследования, способствует развитию НЕО в желудке.
- Сахарный диабет связывают с возникновением новообразований APUD-системы в поджелудочной железе, желудке.
Ученые пока не могут сказать, повышаются ли риски при частом употреблении алкоголя, нездоровом питании (много животных жиров), у людей с лишним весом. Нужны дополнительные исследования.
Запись
на консультацию
круглосуточно
Особенности нейроэндокринных опухолей
Нейроэндокринные клетки не привязаны к какому-либо конкретному органу. Они разбросаны по всему организму. Хотя опухоли чаще всего и возникают в пищеварительном тракте, в более редких случаях они обнаруживаются и в других местах. В 15% случаев найти первичную опухоль не удается.
Нейроэндокринные опухоли могут производить гормоны, которые вызывают в органах определенные эффекты, и из-за этого пациент испытывает те или иные симптомы. Такие новообразования называют функционирующими. Если гормоны не вырабатываются — это нефункционирующая опухоль.
Классификация нейроэндокринных опухолей
Существуют разные классификации нейроэндокринных опухолей. Ниже в таблице представлены основные группы:
| В зависимости от того, производит ли опухоль гормоны |
|
| В зависимости от локализации |
|
| В зависимости от степени дифференцировки — насколько сильно опухолевая ткань отличается от нормальной. |
|
| Опухоли поджелудочной железы, которые производят определенные гормоны |
|
Стадию нейроэндокринных опухолей определяют в соответствии с общепринятой системой TNM:
- T — размер первичной опухоли, ее прорастание в окружающие ткани.
- N — поражение регионарных (близлежащих по отношению к опухоли) лимфатических узлов.
- M — наличие отдаленных метастазов.
Классификация по стадиям различается в зависимости от того, в каком органе находится нейроэндокринное новообразование.
Например, стадию опухоли APUD-системы в легком определяют так же, как для немелкоклеточного рака легкого.
Для нейроэндокринных новообразований в желудке, тонкой кишке, червеобразном отростке, ободочной, прямой кишке и поджелудочной железе разработаны собственные системы классификации по стадиям.
Виды нейроэндокринных опухолей и их симптоматика
Так как существуют разные типы нейроэндокринных опухолей, и они могут находиться в разных органах, то и симптомы различаются. Можно выделить три основные группы проявлений. Первая — это общие симптомы, характерные для любого типа рака: слабость, повышенная утомляемость, снижение аппетита, потеря веса без видимой причины.
Вторая группа симптомов связана с локализацией опухоли и ее размерами, сдавлением анатомических структур и нарушением функции пораженного органа. Беспокоят боли в определенной части тела, тошнота, упорный хронический кашель, расстройства стула, мочеиспусканий, кровотечения, необычные выделения. При поражении печени, желчных протоков, поджелудочной железы развивается механическая желтуха.
Третья группа симптомов вызвана гормонами, которые продуцируют нейроэндокринные клетки:
- диарея — жидкий стул более трех раз в сутки;
- постоянная жажда, голод, частые мочеиспускания, — признаки повышения уровня глюкозы в крови;
- повышенная утомляемость, раздражительность, дрожь, головокружение, судороги, потери сознания — признаки снижения уровня глюкозы в крови;
- язвенная болезнь, которая не поддается лечению;
- тревожность;
- сыпь на коже.
Нейроэндокринные опухоли желудочно-кишечного тракта
Желудочно-кишечный тракт — наиболее распространенное место локализации нейроэндокринных опухолей. Такие новообразования часто называют карциноидными опухолями. Частота поражения разных отделов пищеварительного тракта:
- тонкая кишка — 39%;
- прямая кишка — 15%;
- червеобразный отросток (аппендикс) — 7%;
- толстая кишка — 5–7%;
- желудок — 2–4%.
Опухоли в пищеварительном тракте вызывают классический карциноидный синдром. Он проявляется в виде покраснения и ощущения тепла в области лица, диареей, одышкой, симптомами, напоминающими бронхиальную астму, слабостью, учащенным сердцебиением, увеличением веса без видимой причины, высоким артериальным давлением, его частыми колебаниями.
Другие нейроэндокринные опухоли
Вторым по частоте местом локализации опухолей APUD-системы после НЭО ЖКТ являются легкие. Примерно в 30% случаев нейроэндокринное новообразование возникает в бронхиальной системе.
В 7% случаев НЭО поражают поджелудочную железу. В данной ситуации применяется термин «опухоли островковых клеток».
Феохромоцитома — опухоль надпочечников (иногда в других частях тела), которая вырабатывает гормоны стресса: адреналин и норадреналин.
В результате избыточного уровня гормонов возникают приступы (кризы), во время которых человек испытывает беспокойство, страх, озноб, дрожь, головную боль и боль в грудной клетке, его кожа становится бледной, учащается сердцебиение, возникают экстрасистолы, тошнота, рвота.
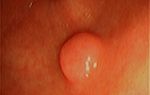
Рак из клеток Меркеля — злокачественная опухоль кожи. Она встречается очень редко, но отличается высокой агрессивностью, рано распространяется в лимфатические узлы, метастазирует. Патология проявляется в виде одного или нескольких узелков на коже красного и синюшного цвета. Они могут изъязвляться. Рак из клеток Меркеля сложно диагностировать, зачастую его выявляют уже на поздних стадиях.
Диагностика заболевания
В большинстве случаев нейроэндокринные новообразования обнаруживаются случайно, когда человек проходит обследование по другому поводу. Опухоль можно обнаружить с помощью таких методов диагностики, как:
- Ультразвуковое исследование.
- Эндоскопические исследования: гастроскопия, колоноскопия, бронхоскопия.
- Рентгенография с контрастным усилением. Перед исследованием пациенту дают выпить раствор, который помогает четко увидеть контуры желудка, кишечника.
Диагноз подтверждается с помощью биопсии. Обнаружив патологическое образование, врач удаляет из него фрагмент ткани и отправляет в лабораторию для исследования под микроскопом. Если опухоль предположительно является феохромоцитомой, к биопсии прибегают только в крайних случаях, так как она сопряжена с серьезными рисками.
Компьютерная томография и МРТ помогают обнаружить опухоль, оценить ее размеры, локализацию, степень распространения в организме, обнаружить метастатические очаги. Для поиска метастазов применяют ПЭТ-сканирование.
Врач может назначить анализы, которые помогают обнаружить гормоны, вырабатываемые опухолью, например, исследование мочи на 5-HIAA — продукт обмена серотонина.
Определение уровня хромогранина А в крови помогает контролировать эффективность лечения.
Лечение
Выбор лечения зависит от типа опухоли, ее локализации, степени злокачественности, стадии.
В некоторых случаях, если нейроэндокринное новообразование является высокодифференцированным и практически не растет, врач назначает активное наблюдение.
Нужно периодически являться на осмотры, проходить КТ, МРТ, сдавать анализы крови. Как только появляются признаки роста или распространения в организме, начинают активное лечение.
В большинстве случаев нейроэндокринные новообразования успешно лечатся хирургическим путем. Во время операции удаляют саму опухоль и некоторое количество окружающих тканей. Затем удаленный материал изучают в лаборатории. Если получен негативный край резекции, это означает, что опухолевая ткань удалена полностью.
Если радикальное вмешательство невозможно, может быть выполнена циторедуктивная операция, во время которой стараются удалить как можно большее количество опухолевой ткани.
Если у пациента имеются признаки карциноидного синдрома, есть риск, что его состояние во время операции может сильно ухудшиться. Врач-анестезиолог должен быть осведомлен о такой возможности и принять необходимые меры.
При неоперабельных опухолях назначают медикаментозное лечение, лучевую терапию. Применяют различные виды химиопрепаратов, таргетные препараты, иммунотерапию. Терапия аналогами соматостатина помогает справиться с симптомами и замедлить рост опухоли.
Если нейроэндокринные опухолевые очаги имеются в печени, может быть проведена радиочастотная аблация, эмболизация артерии, питающей опухоль. Врачи Европейской клиники обладают большим опытом в проведении таких вмешательств.
Прогноз выживаемости
Прогноз зависит от того, какой вид опухоли был диагностирован, насколько она агрессивна, на какой стадии находится. Лечение преследует одну из двух целей:
- Полностью удалить опухолевые очаги. Если по результатам обследований не выявляются признаки присутствия опухоли в организме, констатируют ремиссию.
- Избавить пациента от симптомов и сдержать рост новообразования. При этом больной может прожить довольно долго.
Стоит поговорить с врачом перед началом лечения, спросить, какой будет цель, какого результата можно ожидать, и что планируется делать в случае, если ситуация ухудшится, опухоль рецидивирует.
Запись
на консультацию
круглосуточно
Источник: https://www.euroonco.ru/oncology/endokrinnyj-rak/nejroendokrinnaja-opuhol
Нейроэндокринные опухоли
Нейроэндокринные опухоли (НЭО) – группа новообразований различной степени злокачественности, происходящих из клеток диффузной нейроэндокринной системы, способных продуцировать пептидные гормоны и биогенные амины.
Нейроэндокринные опухоли относятся к числу редко встречающихся онкологических заболеваний. Обычно поражают пищеварительную и дыхательную системы, но могут выявляться и в других органах.
Возникают спорадически или являются следствием одного из нескольких наследственных синдромов, сопровождающихся развитием множественных нейроэндокринных опухолей в различных органах.
Статистические показатели заболеваемости составляют 2-3 человека на 100 тыс. населения, однако специалисты указывают на то, что в процессе аутопсии нейроэндокринные опухоли обнаруживаются у 8-9 человек на 100 тыс.
населения, что свидетельствует о низком уровне прижизненной диагностики. Обычно выявляются у взрослых, мужчины страдают чаще женщин.
Лечение осуществляют специалисты в сфере онкологии, гастроэнтерологии, пульмонологии, эндокринологии и других областей медицины (в зависимости от локализации новообразования).
Нейроэндокринные опухоли
С учетом особенностей эмбриогенеза различают три группы нейроэндокринных опухолей:
- Новообразования, происходящие из верхнего отдела первичной эмбриональной кишки, дающего начало легким, бронхам, пищеводу, желудку и верхней части двенадцатиперстной кишки.
- Нейроэндокринные опухоли, происходящие из среднего отдела первичной эмбриональной кишки, являющегося предшественником нижней части двенадцатиперстной кишки, тощей кишки и верхних отделов толстого кишечника, включая аппендикс, слепую, подвздошную и восходящую ободочную кишку.
- Нейроэндокринные опухоли, происходящие из нижнего отдела первичной эмбриональной кишки, дающего начало нижним отделам толстого кишечника и прямой кишке.
С учетом локализации выделяют бронхопульмональные нейроэндокринные опухоли и новообразования пищеварительной системы. НЭО бронхов и легких составляют около 3% от всех онкологических заболеваний дыхательной системы и примерно 25% от общего количества нейроэндокринных опухолей.
НЭО пищеварительной системы составляют около 2% от всех онкологических процессов данной локализации и более 60% от общего числа нейроэндокринных опухолей. Поражения пищеварительной системы, в свою очередь, подразделяются на эндокринные карциномы (устаревшее название – карциноиды) и другие новообразования (инсулиномы, випомы, глюкагономы, соматостатиномы, гастриномы).
Эндокринные карциномы чаще всего встречаются в аппендиксе и тонкой кишке, другие неоплазмы – в поджелудочной железе.
В отдельных случаях нейроэндокринные опухоли образуются из клеток, являющихся производными эндодермы, нейроэктодермы и эмбрионального нервного гребешка, и локализуются в передней доле гипофиза, щитовидной железе, паращитовидных железах, надпочечниках, предстательной железе, молочной железе, почках, коже или яичниках. Нейроэндокринные опухоли, расположенные за пределами дыхательной системы и желудочно-кишечного тракта, составляют около 15% от общего количества новообразований данной группы.
Согласно классификации ВОЗ, все нейроэндокринные опухоли пищеварительной системы вне зависимости от их вида и локализации подразделяются на три категории:
- Высокодифференцированные новообразования с доброкачественным течением или неопределенной степенью злокачественности.
- Высокодифференцированные нейроэндокринные опухоли с низким потенциалом злокачественности.
- Низкодифференцированные новообразования с высоким потенциалом злокачественности.
В отличие от новообразований ЖКТ, нейроэндокринные опухоли дыхательной системы сохранили старое название карциноид. В соответствии с классификацией ВОЗ выделяют четыре категории таких неоплазий:
- Карциноиды с низким потенциалом злокачественности.
- Карциноиды со средним потенциалом злокачественности.
- Крупноклеточные нейроэндокринные карциномы.
- Мелкоклеточный рак легкого.
Наряду с перечисленными «обобщенными» классификациями существуют классификации ВОЗ для нейроэндокринных опухолей различной локализации, созданные с учетом диаметра первичного новообразования, глубины прорастания подлежащих тканей, степени вовлечения нервов, лимфатических и кровеносных сосудов, наличия или отсутствия метастазов и некоторых других факторов, оказывающих влияние на течение и прогноз заболевания.
Нейроэндокринные опухоли ЖКТ (эндокринные карциномы, карциноидные опухоли ЖКТ) чаще всего выявляются в области червеобразного отростка. Второе место по распространенности занимают неоплазии тонкого кишечника.
Нейроэндокринные опухоли толстого кишечника и прямой кишки составляют 1-2% от общего количества онкологических процессов этой анатомической зоны. Новообразования желудка и двенадцатиперстной кишки встречаются относительно редко.
У 10% пациентов выявляется генетическая предрасположенность к возникновению множественных нейроэндокринных опухолей.
Все эндокринные карциномы выделяют пептиды и биогенные амины, однако перечень биологически активных соединений и уровень активности секреторных клеток новообразований может существенно варьировать, что обуславливает возможные различия в клинической картине заболевания.
Наиболее характерным признаком нейроэндокринных опухолей ЖКТ является карциноидный синдром, обычно возникающий после появления метастазов в печени, сопровождающийся приливами, диареей и болями в животе.
Реже при данном синдроме встречаются поражения сердечных клапанов, расстройства дыхания и телеангиэктазии.
Приливы наблюдаются у 90% пациентов с нейроэндокринными опухолями. В качестве основной причины развития приступов рассматривают выброс в кровь большого количества серотонина, простагландинов и тахикининов.
Приливы развиваются спонтанно, на фоне употребления алкоголя, эмоционального напряжения или физической нагрузки и длятся от нескольких минут до нескольких часов.
Во время приливов у пациентов с нейроэндокринными опухолями выявляется гиперемия лица или верхней половины туловища в сочетании с гипотонией (редко – гипертонией), тахикардией и головокружением.
Диарея может отмечаться как на фоне приступов, так и в их отсутствие и выявляется у 75% больных нейроэндокринными опухолями. Поражение сердечных клапанов развивается постепенно, встречается у 45% пациентов.
Патология обусловлена фиброзом сердца, возникающим в результате длительного воздействия серотонина.
У 5% пациентов с карциноидным синдромом наблюдается пеллагра, проявляющаяся слабостью, нарушениями сна, повышенной агрессивностью, невритом, дерматитом, глосситом, фотодерматозом, кардиомиопатией и когнитивными расстройствами.
У 5% больных нейроэндокринными опухолями отмечается атипичное течение карциноидного синдрома, обусловленного выбросом в кровь гистамина и 5-гидрокситриптофана. Обычно этот вариант выявляется при НЭО желудка и верхней части двенадцатиперстной кишки.
Атипичный карциноидный синдром при нейроэндокринных опухолях проявляется головной болью, приливами, бронхоспазмом и слезотечением. Во время приливов выявляется непродолжительная гиперемия лица и верхней половины туловища, сопровождающаяся жаром, потливостью и кожным зудом.
По окончании приливов в области покраснения образуются многочисленные телеангиэктазии.
Опасным осложнением нейроэндокринных опухолей является карциноидный криз.
Обычно такой криз развивается на фоне хирургического вмешательства, инвазивной процедуры (например, биопсии) или сильного стресса, но может возникать и без видимых внешних причин.
Состояние сопровождается резким падением артериального давления, выраженной тахикардией и сильным брохноспазмом. Представляет опасность для жизни, требует проведения неотложных лечебных мероприятий.
Другие нейроэндокринные опухоли
Инсулиномы – нейроэндокринные опухоли, в 99% случаев возникающие в тканях поджелудочной железы, в 1% случаев – в области двенадцатиперстной кишки. Как правило, протекают доброкачественно, обычно бывают одиночными, реже – множественными.
Женщины страдают чаще мужчин. У 5% больных нейроэндокринные опухоли развиваются на фоне генетических нарушений. Проявляются гипогликемией, чувством голода, нарушениями зрения, спутанностью сознания, гипергидрозом и дрожанием конечностей.
Возможны судороги.
Гастриномы – нейроэндокринные опухоли, в 70% случаев локализующиеся в двенадцатиперстной кишке, в 25% — в поджелудочной железе, в остальных случаях – в желудке или тонком кишечнике. Обычно протекают злокачественно. Чаще встречаются у мужчин. У 25% пациентов обнаруживается генетическая предрасположенность.
На момент постановки диагноза у 75-80% больных нейроэндокринными опухолями выявляются метастазы в печень, у 12% — метастазы в кости. Основным проявлением становятся одиночные или множественные пептические язвы. Часто наблюдается тяжелая диарея.
Причинами летального исхода могут стать кровотечение, перфорация или нарушения функций органов, пораженных отдаленными метастазами.
Випомы – нейроэндокринные опухоли, обычно возникающие в поджелудочной железе, реже – в легких, надпочечниках, тонкой кишке или средостении. Панкреатические нейроэндокринные опухоли, как правило, протекают злокачественно, внепанкреатические – доброкачественно.
Наследственная предрасположенность выявляется у 6% больных. Основным симптомом нейроэндокринной опухоли являются опасные для жизни, изнуряющие хронические поносы, вызывающие нарушения водно-электролитного баланса с развитием судорог и сердечно-сосудистых расстройств.
Среди других проявлений болезни – гиперемия верхней половины тела и гипергликемия.
Глюкагономы – нейроэндокринные опухоли, всегда локализующиеся в поджелудочной железе. В 80% случаев протекают злокачественно, обычно метастазируют в печень, реже – в лимфоузлы, яичники и позвоночник. Возможна диссеминация брюшины.
Средний размер нейроэндокринной опухоли на момент постановки диагноза составляет 5-10 см, у 80% больных при первичном обращении выявляются метастазы в печени. Глюкагономы проявляются снижением веса, диабетом, расстройствами стула, стоматитом и дерматитом.
Возможны тромбозы, тромбоэмболии и психические нарушения.
Диагноз устанавливается на основании клинических симптомов, результатов лабораторных и инструментальных исследований. При эндокринных карциномах определяют уровень серотонина в крови и 5-ГИУК в моче. При инсуломах проводят исследование крови на содержание глюкозы, инсулина, проинсулина и С-пептида.
При глюкагономах выполняют анализ крови на глюкоген, при випомах – на вазоактивный интестинальный пептид, при гастриномах – на гастрин. Кроме того, план обследования больных с подозрением на нейроэндокринную опухоль включает в себя УЗИ органов брюшной полости, КТ и МРТ органов брюшной полости, ПЭТ, сцинтиграфию и эндоскопические исследования.
При подозрении на злокачественный характер опухоли осуществляют биопсию.
Радикальным методом лечения нейроэндокринной опухоли является ее оперативное иссечение в пределах здоровых тканей.
Из-за множественности новообразований, затруднений при определении расположения небольших узлов и высокой частоты метастазирования полное удаление нейроэндокринных опухолей у значительной части больных не представляется возможным.
Для уменьшения клинических проявлений заболевания назначают симптоматическое лечение с использованием октреотида и других аналогов соматостатина. При быстром росте злокачественных новообразований показана химиотерапия.
Прогноз при нейроэндокринных опухолях
Прогноз зависит от типа, степени злокачественности и распространенности неоплазии. Средняя пятилетняя выживаемость больных эндокринной карциномой составляет 50%. У пациентов с карциноидным синдромом этот показатель снижается до 30-47%.
При гастриноме без метастазов до пяти лет с момента постановки диагноза удается дожить 51% больных. При наличии метастазов пятилетняя выживаемость пациентов с такой нейроэндокринной опухолью снижается до 30%.
Прогноз при глюкагономе неблагоприятен, однако средние показатели выживаемости точно не установлены из-за редкой встречаемости данного типа нейроэндокринной опухоли.
Источник: https://www.KrasotaiMedicina.ru/diseases/oncologic/neuroendocrine-tumor
Нейроэндокринные опухоли желудка с признаками синдрома Золлингера-Эллисона
Карнаухов Н. С., Дерижанова И. С. Нейроэндокринные опухоли желудка с признаками синдрома Золлингера-Эллисона // Молодой ученый. — 2016. — №29.2. — С. 16-18. — URL https://moluch.ru/archive/133/37381/ (дата обращения: 03.11.2019).
Проведен патоморфологический скрининг проявлений синдрома Золлингера-Эллисона при нейроэндокринных опухолях желудка, изучены их клинико-морфологические особенности. Гистологические срезы окрашивались гематоксилином-эозином, алциановым синим + PAS — реакция.
Для подтверждения нейроэндокринной дифференцировки и оценки пролиферативной активности проводилось иммуногистохимическое исследование c антителами к Сhromogranin A, Synaptophysin, Neuron-Specific Enolase (NSE), Ki-67, gastrin, somatostatin.
В 19 % наблюдений (у 4 пациентов) имелись различные признаки синдрома Золлингера-Элисона, но у всех четырех больных ключевым клиническим симптомом были различные осложнения язвенной болезни желудка (кровотечение, перфорация, стеноз желудка).
Гастриномы желудка могут иметь очень маленькие размеры, быть множественными, что значительно затрудняет их диагностику, и требует при патологоанатомическом исследовании резецированных желудков с множественными язвами — проведения параллельных серийных разрезов всего желудка с субтотальным гистологическим исследование операционного материала.
Ключевые слова: синдром Золлингера-Эллисона, нейроэндокринные опухоли, гастринома.
Актуальность.
Нейроэндокринные опухоли (НЭО) желудка раньше считались редкими новообразованиями, встречающимися в 1–2 случаев на 100 000 человек в год и составляющих около 8,7 % всех подобных новообразований желудочно-кишечного тракта.
В последнее время их частота увеличивается, составляя до 5 наблюдений в год на 100 000 пациентов [6, 7].
Многие из них протекают клинически бессимптомно и из-за малых размеров остаются нераспознанными и при жизни, и после смерти [8, 13].
Все НЭО гастроэнтеропанкреатической системы согласно классификации опухолей Всемирной организации здравоохранения (2010г) делятся на высокодифференцированные опухоли и на низкодифференцированные карциномы [1, 11].
В зависимости от пролиферативного индекса ki-67 высоко дифференцированные НЭО делятся на опухоли с низким потенциалом злокачественности — G1 (ki-67 меньше 3 %), и опухоли с умеренным потенциалом злокачественности — G2 (ki-67 от 3 % до 20 %).
Низко дифференцированные нейроэндокринные карциномы расцениваются как опухоли высокой степени злокачественности (G3), индекс пролиферативной активности ki-67 в них больше 20 % [5]. Отдельной нозологической единицей является смешанная адено-нейроэндокринная карцинома, в которой нейроэндокринный компонент составляет от 30 до 70 % [8].
Иногда НЭО клинически проявляются синдромом Золлингера-Эллисона (ЗЭС), наиболее характерным симптомом, которого считаются рецидивирующие язвы желудка или кишечника, возникшие вследствие наличия гастрин-продуцирующей опухоли (гастриномы) [2, 9]. Описываются так же и другие проявления ЗЭС — гипергастринемия, повышение агрессивности желудочного сока за счет гиперсекреции соляной кислоты и/или пепсина, язвенный рефлюкс-эзофагит, диарея [3, 4].
По вопросу о локализации гастрином нет единого мнения. Наиболее часто они выявляются в двенадцатиперстной кишке и в поджелудочной железе, но могут встречаться и в подвздошной и тощей кишке, яичниках, лимфатических узлах и других органах [10, 12].
Большинство гастрином (70–80 %) являются спорадическими и обычно одиночными, в 25–30 % семейными, чаще множественными, ассоциированными с синдромом множественной эндокринной неоплазии 1 типа (МЭН-1).
Синдром МЭН-1 выявляется у 30–40 % больных с панкреатическими гастриномами, а ЗЭС в свою очередь проявляется у 20–60 % пациентов с синдромом МЭН-1. До сих пор неясно, насколько часто проявления ЗЭС встречаются при НЭО желудка.
Цель исследования: Провести скрининг проявлений ЗЭС при НЭО желудка, изучить клинико-морфологические особенности этих новообразований, дать практические рекомендации по их морфологической диагностике.
Материалы и методы.
Ретроспективно изучены истории болезни и исследованы биоптаты слизистой оболочки желудка и операционный материал (эндоскопически иссеченные опухоли и резецированные отделы желудка) 21 больного с НЭО желудка. Использовались обычные методы и иммуногистохимическое исследование.
Для выявления нейроэндокринных дифференцировки и пролиферационного индекса использовались иммуногистохимические (ИГХ) методики с антителами к хромогранину А (Thermo scientific, разведение 1:400), синаптофизину (клон SP11, Thermo scientific, разведение 1:100), NSE (клон V1-H14, DBS, разведение 1:75), Ki-67 (клон SP6, Thermo scientific, разведение 1:200), гастрину, соматостатину [8].
Результаты.
За период с января 2000 по март 2015 года на кафедре патологической анатомии Ростовского государственного медицинского университета были консультированы 21 пациент с НЭО желудка, оперированные в различных медицинских учреждениях г. Ростова-на-Дону.
В 62 % случаев до постановки правильного диагноза пациенты подвергались неоднократным эндоскопическим исследованиям со взятием биопсии (от 2 исследований до 6-ти в разных случаях) — в препаратах выявлялись гиперпластические изменения эпителиальных, мышечных элементов и эндокринноцитов, но диагноз НЭО не был поставлен до полного удаления опухоли.
17 опухолей были расценены как доброкачественные G1 НЭО (размером менее 1,0 см, ki-67
В 19 % наблюдений (у 4 пациентов) имелись различные признаки синдрома Золлингера-Элисона, но у всех четырех больных ключевым клиническим симптомом были различные осложнения язвенной болезни желудка (кровотечение, перфорация, стеноз желудка). 75 % больных — мужчины. Возраст больных был ниже, чем у больных без ЗЭС — 16–39 лет (средний — 25).
Два пациента, длительно страдающие хронической язвенной болезнью, поступили в клинику с признаками острого желудочного кровотечения, и взяты в операционную — в ходе операции были выявлены опухоли в подслизистом слое на границе фундального и антрального отделов желудка диаметром 1,0 см, произведена резекция дистальных отделов желудка вместе с опухолью. При гистологическом исследовании им был поставлен диагноз НЭО, который подтвердился при ИГХ-исследовании и уточнен гистогенез — гастриномы. После операции рецидивов язвенной болезни не было.
В двух других случаях у пациентов с похожей клинической картиной неоднократно выполнялась фиброгастродуоденоскопия, в ходе которой были обнаружены множественные язвы желудка и двенадцатиперстной кишки.
Была назначена терапия ингибиторами протонной помпы, которая не давала выраженного эффекта, язвенная болезнь прогрессировала, вплоть до стеноза привратника в одном случае, в результате чего была выполнена резекция желудка.
В подслизистом слое фундального отдела были обнаружены множественные микрокарциноиды (диаметром менее 0,05 см). При ИГХ-исследовании эти опухоли не попадали в срезы, и диагноз ставился на основании гистологического исследования и клинической картины. После резекции желудка рецидивов язвенной болезни не было.
В другом случае у больного заболевание проявилось диареей, рвотой и изжогой, что было расценено, как пищевое отравление, но состояние больного не улучшалось, было выполнено ФГДС, в ходе которого выявлено до десяти язв желудка.
Во всех наблюдениях гастриномы располагались в антро-пилорическом отделе. В фундальном отделе у всех больных имелась выраженная гиперплазия и гипертрофия обкладочных клеток, что, наряду с клинической картиной и ИГХ-исследованием являлось подтверждением секреции опухолевыми клетками гастрина [6].
- Выводы.
- 1) Ни в одном наблюдении не было классического проявления синдрома Золлингера-Эллисона, общим и характерным признаком были различные проявления и осложнения язвенных поражений желудка (кровотечение, боли в эпигастрии, стеноз привратника);
- 2) Гастриномы желудка могут иметь очень маленькие размеры, быть множественными, что значительно затрудняет их диагностику, и требует при патологоанатомическом исследовании резецированных желудков с множественными язвами — проведения параллельных серийных разрезов всего желудка с субтотальным гистологическим исследование операционного материала;
- 3) Иммуногистохимическое исследование с антителами к Хромогоранину А, синаптофизину и гастрину необходимо использовать не только для подтверждения диагноза, но и для выявления гиперплазии нейроэндокринных клеток и исключения вторичной гипергастринемии (вследствие гиперплазии G-клеток).
- Литература:
- Дерижанова И. С., Карнаухов Н. С. Номенклатура и классификация нейроэндокринных опухолей разной локализации и степени дифференцировки // Евразийский онкологический журнал. 2014. № 3 (3). С. 959-960.
- Дерижанова И. С., Коломийцев А. К. Морфологические изменения системы блуждающего нерва при язвенной болезни // Известия высших учебных заведений. Северо-Кавказский регион. Серия: Естественные науки. — 2006. — S15. — c. 57–60.
- Дерижанова И. С., Головицкий В. Ф. Гистологические особенности и морфогенез острых пептических поражений слизистой оболочки при гастроэзофагельной рефлюксной болезни. // Известия высших учебных заведений. Северо-Кавказский регион. Серия: Естественные науки. 2006. — № S15. — С. 53–56.
- Дерижанова И. С., Головицкий В. Ф., Дерибас В. Ю. Патоморфологическая диагностика эрозивно-язвенного рефлюкс-эзофагита по биопсии слизистой оболочки пищевода. // Архив патологии. — 2012. — Т. 74. № 6. — С. 3–7.
- Карнаухов Н. С. Оценка степени злокачественности нейроэндокринных опухолей желудка // Евразийский онкологический журнал. 2014. № 3 (3). С. 1000.
- Карнаухов Н. С., Кит О. И., Дерижанова И. С., Новикова И. А., Ульянова Е. П., Трифанов В. С. Изменения слизистой оболочки при нейроэндокринных опухолях желудка // Современные проблемы науки и образования. — 2016. — № 5., с.87. URL: http://science-education.ru/ru/article/view?id=25268.
- Кит О. И., Дерижанова И. С., Карнаухов Н. С. Вопросы классификации нейроэндокринных опухолей желудка // Вопросы онкологии. 2016. Т. 62. № 5. С. 573–579.
- Кит О. И., Дерижанова И. С., Карнаухов Н. С., Новикова И. А., Ульянова Е. П., Трифанов В. С. Скрининг нейроэндокринного компонента в раке желудка // Современные проблемы науки и образования. — 2016. — № 5., с.3. URL: http://science-education.ru/ru/article/view?id=25092.
- Коломийцев А. К. Состояние нейронов ретикулярной формации продолговатого мозга в зависимости от возраста // Международный научно-исследовательский журнал. — 2015. — 9–4 (40). — С. 48–49.
- GrażynaRydzewska1, AndrzejCichockietal. Gastroduodenal neuroendocrine neoplasms including gastrinoma — management guidelines Endokrynologia Polska 2013; 64 (6).
- Karnaukhov N. Neuroendocrine tumors of the stomach // Virchows Archiv. — 2014. — Vol.465. — p.205.
- Karnaukhov N., Derizhanova I. Gastric neuroendocrine tumors with manifestations of Zollinger-Ellison syndrome. // Virchows Archiv — 2015 — Vol.467 — p.125.
- Karnaukhov N., Derizhanova I. Screening neuroendocrine component in advanced gastric cancer // Virchows Archiv. — 2016. — № 469. — p.160.
Основные термины (генерируются автоматически): NSE, DBS, PAS, желудок, операционный материал, опухоль, пациент, пролиферативная активность, синдром Золлингера-Эллисона.
(Материалы IV международного конгресса по раку желудка (Нью Йорк, США, 2001).
Предполагалось, что трансформированный клон пролиферирует сам по себе, а все остальные элементы опухоли — строма, сосуды, фибробласты — являются лишь пассивными…
Опухоли классифицируются по степени злокачественности G (Grade), которая основана на определении степени дифференцировки (митотического индекса) и пролиферативной активности.
Материал и методы. Дистанционно опрошены 28 пациентов после резекции желудка
– n=1 (3,58 %) у пациента отсутствует болевой синдром, из диспепсических расстройств
Елизаров Ю. А. Гастродуоденальный анастомоз в хирургии рака желудка, язвенной болезни желудка и…
Материалы и методы. В основу исследования положены результаты ретроспективного анализа историй болезни, а
Осложнение в виде кровотечения из опухоли было у 130 больных (53.3%), в виде стеноза желудка у 93 больных (38,1%) и перфорация опухоли была у 21 больного (8,6%).
Поэтому, исследования направленные на изучение роли инфицированности НР у пациентов язвенной болезнью желудка и
В лаборатории материал микроскопировали по Граму, тестировали на уреазную активность и высевали на кровяной хеликобактерный агар.
Материалы иметоды.
Методом случайной выборки выделено 500 историй болезни пациентов отделения гастроэнтерологии и гепатологии.
язвенной болезни желудка и двенадцатиперстной кишки, ассоциированной с H.рylori, и достоверно реже − комбинация…
Неуклонное прогрессирование атрофии слизистой оболочки желудка у пациентов с хроническим НР-ассоциированным гастритом может привести к развитию
> 55 мг/л – высокий риск развития язвы желудка, синдром Золлингера—Эллисона.
Данные опухоли обнаружены в разных отделах ЖКТ: в желудке (76%), тонкой (15%) и
В результате блокируется киназная активность рецептора KIT, прерывается
Основные термины (генерируются автоматически): GIST, KIT, NSE, SMA, опухоль, клетка, Пермский край, общее…
(Материалы IV международного конгресса по раку желудка (Нью Йорк, США, 2001).
Предполагалось, что трансформированный клон пролиферирует сам по себе, а все остальные элементы опухоли — строма, сосуды, фибробласты — являются лишь пассивными…
Опухоли классифицируются по степени злокачественности G (Grade), которая основана на определении степени дифференцировки (митотического индекса) и пролиферативной активности.
Материал и методы. Дистанционно опрошены 28 пациентов после резекции желудка
– n=1 (3,58 %) у пациента отсутствует болевой синдром, из диспепсических расстройств
Елизаров Ю. А. Гастродуоденальный анастомоз в хирургии рака желудка, язвенной болезни желудка и…
Материалы и методы. В основу исследования положены результаты ретроспективного анализа историй болезни, а
Осложнение в виде кровотечения из опухоли было у 130 больных (53.3%), в виде стеноза желудка у 93 больных (38,1%) и перфорация опухоли была у 21 больного (8,6%).
Поэтому, исследования направленные на изучение роли инфицированности НР у пациентов язвенной болезнью желудка и
В лаборатории материал микроскопировали по Граму, тестировали на уреазную активность и высевали на кровяной хеликобактерный агар.
Материалы иметоды.
Методом случайной выборки выделено 500 историй болезни пациентов отделения гастроэнтерологии и гепатологии.
язвенной болезни желудка и двенадцатиперстной кишки, ассоциированной с H.рylori, и достоверно реже − комбинация…
Неуклонное прогрессирование атрофии слизистой оболочки желудка у пациентов с хроническим НР-ассоциированным гастритом может привести к развитию
> 55 мг/л – высокий риск развития язвы желудка, синдром Золлингера—Эллисона.
Данные опухоли обнаружены в разных отделах ЖКТ: в желудке (76%), тонкой (15%) и
В результате блокируется киназная активность рецептора KIT, прерывается
Основные термины (генерируются автоматически): GIST, KIT, NSE, SMA, опухоль, клетка, Пермский край, общее…
Источник: https://moluch.ru/archive/133/37381/
Нейроэндокринные опухоли
В нейроэндокринных опухолях являются редкой группой заболеваний , очень неоднородных как для локализации агрессии, которая берет свое начало от нейроэндокринной системы клеток.
Однако их объединяют некоторые биологические характеристики, которые во многих случаях позволяют специалистам использовать аналогичные стратегии для диагностики и лечения.
Нейроэндокринные опухоли медленно растут и обычно менее агрессивны, хотя в некоторых случаях они могут быстро расти и вести себя более злобно.
Нейроэндокринные опухоли островков поджелудочной железы
Это болезни, которые происходят из агрегатов эндокринных клеток, присутствующих в поджелудочной железе .
Они обычно расположены в поджелудочной железе, но также могут встречаться в двенадцатиперстной кишке .
Только небольшой процент (5-10%) опухолей поджелудочной железы происходит из эндокринных клеток, в то время как подавляющее большинство представлены карциномами, которые происходят из клеток протоков.
Некоторые панкреатические эндокринные опухоли называются «функционирующими», потому что они производят избыток гормональных веществ, ответственных за различные симптомы; по большей части, однако, эти опухоли не производят никакого вещества и поэтому называются «не функционирующими». Основными типами функционирующих опухолей являются:
- Инсулинома : это наиболее распространенная функциональная опухоль; Он производит избыток инсулина, гормона, который регулирует значения глюкозы (сахара) в крови. При наличии этой опухоли уровни глюкозы в крови снижаются, и это вызывает такие симптомы, как чувство недостатка, головокружение, потливость, тахикардия
- Гастринома : этот тип рака вырабатывает гастрин, гормон, который увеличивает выработку кислоты желудком, что вызывает образование язв и появление диареи
- Glucagonoma : этот редкий тип опухоли производит глюкагон, вещество, которое вызывает появление диабета и кожной сыпи
- Соматостатинома : также особенно редкая, представляет собой опухоль, характеризующуюся диабетом, камнями желчного пузыря и трудностью переваривания жирных продуктов
- VIPoma : вызывает повышенное производство вазоактивного кишечного пептида (VIP), гормона, который контролирует секрецию и абсорбцию воды из кишечника и характеризуется обильной диареей.
Плохо дифференцированные нейроэндокринные опухоли
Меньшинство нейроэндокринных опухолей, расположенных в желудочно-кишечно-панкреатическом тракте , состоит из слабо дифференцированных и быстро растущих опухолевых клеток, которые могут происходить из всех районов. Эти опухоли обрабатываются иначе, чем другие хорошо дифференцированные формы нейроэндокринных опухолей, медленно растущие и обычно не очень агрессивные опухоли.
Факторы риска
Они мало известны за пределами семейной истории синдрома множественных типов эндокринных новообразований (MEN 1), редкого генетического заболевания, которое может вызвать появление опухолей паращитовидной железы, гипофиза, поджелудочной железы, с образованием различных гормонов и последующие гормональные синдромы.
Каковы симптомы нейроэндокринных опухолей?
В зависимости от гормона, продуцируемого опухолью, могут возникать различные симптомы; основные из них:
- диабет
- гипогликемия
- желчнокаменная болезнь
- язвы двенадцатиперстной кишки
- понос
В дополнение к симптомам, связанным с производством гормонов, есть и другие, связанные с массой эффекта той же опухоли , присутствующей особенно в случае нефункционирующей опухоли. Основные из них:
- боль
- желтуха
- похудение
- рвотное
диагностика
Часто нейроэндокринная опухоль обнаруживается случайно, во время выполнения диагностических тестов, выполненных по другим причинам.
В других случаях подозревается на основании симптомов: анализы крови могут в этих случаях выявлять повышенные уровни гормонов (таких как инсулин, гастрин и т. Д.
) Или другие вещества, продуцируемые опухолью, особенно хромогранина А (белка, продуцируемого эндокринными опухолями в целом).
Чтобы подтвердить предполагаемый диагноз, укажите точное местоположение опухоли и ее размер, проверьте, уже ли она распространилась на другие органы, и если она хирургически удалена, обычно проводятся следующие инструментальные тесты:
- Компьютерная томография (КТ) брюшной полости с трехфазной техникой: изображения приобретаются в течение трех различных фаз контрастного прохода через печень, чтобы получить более точную информацию о возможном распространении опухоли в лимфатические узлы или в печень.
- Магнитный резонанс (МРТ) брюшной полости.
- Экоэндоскопия : это исследование проводится путем вставки эндоскопа (тонкой гибкой трубки) через рот до желудка и двенадцатиперстной кишки, к которой прикреплен небольшой ультразвуковой зонд, который позволяет точную визуализацию поджелудочной железы через стенки желудка и двенадцатиперстной кишки. Этот метод также позволяет брать небольшие образцы опухоли (аспирационная игла), чтобы иметь возможность анализировать их позже.
- PET-CT (позитронная эмиссионная томография с синтезом ТС) : в настоящее время это одно из наиболее важных исследований для диагностики и восстановления нейроэндокринных опухолей благодаря развитию радиофармацевтических препаратов, специфичных для этого типа неоплазии.
- ПЭТ-КТ с ДДГОМ использует радиофармпрепарат , который накапливается в опухолевых поражениях , характеризующихся высоким метаболизмом сахара и , следовательно , предоставляет информацию о агрессивности опухолей.
- ПЭТ-КТ с допамином использует предшественник некоторых веществ , секретируемых нейроэндокринные опухоли и , следовательно , позволяет идентифицировать эти опухоли из – за их специфический метаболизм.
- ПЭТ-КТ с галлий-DOTA-пептида с использованием радиофармацевтического препарата , способного связываться с рецепторами соматостатина очень часто присутствует в избытке на поверхности нейроэндокринных опухолей. Приемлемое исследование этих новообразований не только позволяет идентифицировать, но и выбирать для некоторых видов терапии, которые используют аналогичные радиофармацевтические препараты соматостатина.
- Рецепторная сцинтиграфия : она способна идентифицировать нейроэндокринные опухоли благодаря наличию рецепторов соматостатина. В настоящее время это устаревшее обследование в центрах, где имеется ПЭТ с Gallio-DOTA.
- Биопсия : это коллекция опухолевой ткани, которая затем исследуется под микроскопом. Важно понимать, является ли это слабо дифференцированной нейроэндокринной карциномой.
- Генетический анализ синдрома MEN1.
Лечение
Терапия эндокринных опухолей часто является многодисциплинарной и может включать в себя различные комбинации:
- Хирургия Хирургическое удаление опухоли – первое и наиболее эффективное лечение. Опухоли, находящиеся в поджелудочной железе и двенадцатиперстной кишке, могут быть удалены с вмешательствами, которые в некоторых случаях менее разрушительны, чем те, которые обычно выполняются в случаях панкреатической карциномы. Иногда операцию можно выполнять лапароскопически, с минимально инвазивным подходом, который уменьшает боль и продолжительность послеоперационного пребывания.
- Биотерапия Пациенты, у которых опухоль не может быть удалена хирургическим путем, могут быть обработаны ежемесячными инъекциями синтетического аналога соматостатина (октреотид или ланреотид). Эта терапия может улучшить симптомы (при функционировании опухолей) и медленный рост опухоли.
- Химиотерапия Обычно он предназначен для случаев, когда опухоль увеличивается, несмотря на гормональное лечение, или содержит клетки с быстрой способностью к росту (недифференцированные опухоли). В последнее время два новых препарата оказались эффективными, сутиниб и эверолимус, способные избирательно вмешиваться в механизмы, которые позволяют опухоли расти и давать метастазы.
- Радиационная или радиорецепторная терапия Высокая плотность рецепторов соматостатина на поверхности нейроэндокринных опухолей является предпосылкой для терапии радиометоприемником. Используется аналогичное лекарственное средство соматостатина (сродство к рецепторам, присутствующим в изобилии на опухолевых клетках), отмеченное радиоактивной частью (иттрием или лютецией). Внутривенно внутривенно радиофармацевтический препарат способен распознавать свою «мишень» благодаря связыванию аналога соматостатина с рецепторами, присутствующими на новообразованиях. Таким образом, радиоактивная часть действует целенаправленно, при сравнении тех опухолевых клеток, с которыми связан радиофармацевтический препарат.
Источник: https://dogerli.ru/nejrojendokrinnye-opuholi/