Здоровое питание – залог долголетия и вечной молодости. Особенно правильное питание важно при патологиях поджелудочной железы, например, панкреатит. Научной медициной доказано, что одно лишь соблюдение строгой диеты, без применения каких-либо лекарственных средств, способно вылечить заболевание или добиться его стойкой ремиссии.
Каким образом диета помогает в лечении воспаления поджелудочной железы
Диетическое питание — основа консервативной терапии панкреатита (или воспаления поджелудочной железы), особенно если воспаление сопряжено с заболеваниями желчного пузыря и печени.
Дело в том, что при воспалении важно создать функциональный покой железе, а этого можно добиться только при соблюдении правил диетического питания.
Правильная пища, которая благоприятно действует на работу пищеварительного тракта, меньше воздействует на рецепторы слизистой оболочки желудка и двенадцатиперстной кишки, что рефлекторно приводит к подавлению секреции и нормализации выделения поджелудочного сока.
Важно! При начальных стадиях воспаления основу лечения представляет диета. Её назначает лечащий врач, с которым вы всегда можете посоветоваться насчёт употребления в пищу отдельных продуктов.
Также врачи рекомендуют вести пищевой дневник, куда записываются все продукты, съеденные в течение дня, и пометки о реакции на них пищеварительного тракта и организма в целом.
Уже через несколько недель совместно с лечащим врачом вы сможете понять какие продукты можно добавлять в рацион питания, а от употребления которых стоит отказаться из-за непереносимости.
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Что нужно знать о диете
В первую очередь из рациона исключается жирная пища. Дело в том, что жиры могут расщепляться на составные элементы единственным ферментом нашего организма — липаза.
Так как данный фермент вырабатывается исключительно поджелудочной железой, то поступление обильной пищи богатой жирами вызывает нагрузку в работе данного органа.
И если здоровая поджелудочная способна справиться с возросшей нагрузкой, то больная это сделать не в состоянии, что ещё больше ухудшает воспаление.
Во вторую очередь исключается всё сладкое. Пища богатая глюкозой вызывает повышенную выработку инсулина поджелудочной железой, что также плохо сказывается на её функциональном состоянии.
Диета при болезни поджелудочной железы также подразумевает исключение раздражающих блюд: острой, копчёной, маринованной, жареной, пряной пищи. Они содержат особые вещества, которые рефлекторно повышают её работу, что нежелательно при воспалении.
Можно ли употреблять абрикосы и персики
Особенности диеты при обострениях
Основную диету соблюдают в период ремиссии, то есть между обострениями. Само обострение воспалительного процесса несёт опасность для здоровья, поэтому здесь особенно важно снизить нагрузку на железу. Для этого в первые 3-4 дня пациенту запрещают употреблять какую-либо пищу, разрешено лишь употребление воды в небольших объёмах.
Далее по мере улучшения общего состояния в рацион вводятся нежирные мясные бульоны, травяные отвары и чаи. К концу недели разрешены каши и диетические супы. Диету строго соблюдают до самой выписки, после чего продуктовую корзину, помимо злаковых и овощей, можно пополнить фруктами, кисломолочными продуктами, хлебобулочными изделиями.
Важно! Расширяйте рацион питания постепенно, отслеживая реакцию организма на новый продукт. Не позволяйте себе переедать, но и голодать не нужно. Питайтесь небольшими порциями 4-5 раз на дню.
Что можно есть при диете страдающим заболеваниями поджелудочной железы
Перечень продуктов, разрешённых диетой, не такой уж и большой. Однако, сочетая их между собой, можно приготовить массу полезных и вкусных блюд. Примерный список продуктовой корзины при воспалении поджелудочной железы таков:
- Нежирные сорта мяса: птица (курица, индейка), кролик, телёнок, постная говядина.
- Нежирные сорта рыбы и морепродукты.
- Все крупы, кроме пшённой и перловой. Также не желательно кушать кукурузную крупу и бобовые.
- Все виды овощей.
- Фрукты: яблоки, бананы, груши. Кушать их нужно в небольшом количестве, перед употреблением лучше запечь в духовке.
- Различные ягоды.
- Кисломолочные напитки: нежирный кефир, ряженка, сметана, творог, натуральный йогурт. За день можно употребить кусочек нежирного бутербродного сливочного масла.
- Хлебобулочные изделия: чёрный хлеб в виде сухариков или чуть подсушенный, но не свежий.
- Напитки: свежие чаи, отвары и настои трав, компоты. Разрешены кисели, ягодные морсы.
Что запрещено диетой при панкреатите
Список запрещённых продуктов довольно обширен, однако употреблять их действительно не стоит, чтобы не спровоцировать очередное обострение и не усугубить воспаление в органе.
- Из мучных изделий диетой запрещены сдобные изделия (печенье, белые булки и т.д.), а также свежий хлеб.
- При приготовлении бульонов и мясных блюд нельзя использовать баранину, жирную говядину, свинину, колбасы.
- Диетой запрещены любые консервированные продукты.
- От соусов и приправ лучше отказаться. Они подержат пряности, которые раздражают рецепторы поджелудочной.
- Экзотические виды фруктов.
- Твёрдые жиры: сало, маргарин и т.п. Жидкие растительные жиры (масла) употреблять можно, но не более чайной ложки в день.
- Из напитков строго запрещён алкоголь, кофе. Газировки и соки также пить не нужно, так как в них содержится много простых углеводов.
Какая должная быть диета при панкреатите
Основные принципы диеты, предназначенной для лечения поджелудочной железы
За день устраивают 4-5 приёмов пищи примерно с одинаковым интервалом времени. Питаться лучше в одно и то же время день ото дня. Чтобы соблюдать этот основополагающий принцип, пищу лучше готовить заранее и носить с собой в контейнерах, если вы знаете, что не сможете быть дома в нужное время.
Блюда готовятся на пару, отбельные овощи и супы отваривают. В первой половине дня потребляют основную часть калорий, ближе к вечеру пища должна быть некалорийной и легко усваиваемой. При приготовлении не добавляют пряности и специи, соль добавляют минимальное количество.
Основной упор при выборе продуктов и блюд меню делается на белковую пищу (мясо и рыба), употребление жиров сводят к минимуму. При подаче проверьте температуру блюда, оно не должно быть горячим или холодным. Температура тела человека – наиболее благоприятна для употребления.
Важно! Придерживаться диеты нужно пожизненно. Соблюдение правил диетического меню должно стать для вас своеобразным кредо по жизни. Даже вне обострения имеется риск прогрессирования воспаления.
Полезное видео: Диета при заболеваниях поджелудочной железы
Примерное меню идеальной диеты на 1 неделю
Меню составляется на неделю вперёд согласно основным принципам диетического питания. В нём отображаются только те продукты, которые хорошо переносятся организмом, поэтому меню может меняться для каждого человека индивидуально.
| Меню на 1 день | Утро:
День:
Вечер: |
| Меню на 2 день | Утро:
День:
Вечер: |
| Меню на 3 день | Утро:
День:
Вечер: |
| Меню на 4 день | Утро:
День:
Вечер: |
| Меню на 5 день | Утро:
День:
Вечер: |
| Меню на 6 день | Утро:
День:
Вечер: |
| Меню на 7 день | Утро:
День:
Вечер: |
Как видите, составить меню при воспалении поджелудочной железы совсем не сложно. Вы можете приготовить несколько блюд за один вечер, а затем просто распределить их на завтрак, обед, ужин и на перекусы.
Польза правильного питания
Питаясь так всего пару месяцев, вы почувствуете облегчение основных симптомов воспаления, улучшите процесс усвоения и переваривания пищи. Здоровая пища снижает риск возникновения обострения в будущем, улучшает прогноз заболевания в целом.
Диета благотворно влияет на состояние не только поджелудочной железы, но и соседних органов: печени, желчного пузыря, которые зачастую поражаются вместе с железой.
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник: https://pankreatit.su/dieta-dlya-lecheniya-podzheludochnoi-zhelezy-menyu/
Диета при болезнях поджелудочной железы
Поджелудочная железа — очень важный орган в процессе пищеварения и для всего метаболизма. За каждый час она вырабатывает около двух литров сока, содержащего 20 мг незаменимых ферментов и их предшествующих биохимических форм. Сбой работы серьезно отражается на организме, требует длительного лечения. В терапии значительную роль отводят диете для поддержки поджелудочной железы.
При каких заболеваниях требуется диета?
Самые частые болезни органа — это острый и хронический панкреатиты, на них приходится около 10% всех поражений желудочно-кишечного тракта.
Кроме воспалительных заболеваний, в поджелудочной железе обнаруживают: функциональные расстройства, кистозные изменения, сосудистую патологию, опухоли, последствия профессиональной интоксикации, хронических инфекционных болезней (туберкулеза, сифилиса), паразитарной инвазии.
Нельзя исключать внутрисекреторную деятельность поджелудочной железы; нарушения способны вызвать изменения синтеза гормона инсулина с развитием у пациента гипергликемического синдрома в ответ на повышение глюкозы в крови
Проблемы с поджелудочной железой возникают у больных с гастритами, заболеваниями кишечника, сбоем желчевыделения, поскольку орган страдает при общем нарушении пищеварения. В схеме терапии и предупреждения обострений нельзя обойтись без правильного питания.
На каких принципах основана диета?
Для разгрузки поджелудочной железы при обострении воспаления потребуется голод на срок не более двух дней. На живот больному кладут холодную грелку, разрешается смачивать губы, полоскать рот, даже питье воды ограничено. Со второго-третьего дня назначается строгая диета для поджелудочной железы.
Специфика рациона:
Лечение панкреатита голоданием
- количество потребляемого с едой белка увеличивается за счет блюд из мяса, рыбы, творога до 150 г;
- углеводы ограничивают до 300–350 г, исключаются легкоусвояемые виды из сахара, ограничен мед;
- противопоказаны продукты для поджелудочной железы, стимулирующие выделение сока (концентрированные бульоны, отварная капуста);
- снижено количество жиров до 70–80 г;
- требуется готовить пищу в щадящем виде, протертой;
- соблюдается график питания — через каждые 3–4 часа;
- нельзя допустить значительного увеличения объема пищи, перерывов в питании;
- температура блюд при кормлении должна приближаться к 38 градусам, горячие и холодные разновидности запрещены;
- готовить можно только способами варки, тушения, запекания, на пару;
- включается достаточное количество воды (от 1,5 до 2 л/сут.).
Составлять меню диеты нужно обязательно с учетом индивидуальных проявлений патологии и состояния других органов. Особенные сложности вызывает питание при болезни поджелудочной железы у больных с пищевой аллергией, сахарным диабетом.
Диета малокалорийная (1800 ккал/сут.), рекомендуется на несколько дней
Какой диетический стол подходит?
Среди разнообразия диетических вариантов из классификации Певзнера, то при больной поджелудочной железе используются подтипы столов №4 и №5.
Стол № 4г — применяется при сочетании обострения хронического панкреатита с патологией кишечника.
Он назначается в фазе затухания острых симптомов панкреатита сразу после «голодной» диеты, при выраженной дисфункции кишечника (болях, диареи), когда рано переходить на типичный стол №5.
Разрешает вегетарианские жидкие перетертые супы (из тыквы, кабачков, цветной капусты). Пациентам рекомендуются сладкие ягоды и фрукты в протертом состоянии без кожицы, допускается немного меда, если нет повышенной чувствительности и продукт хорошо переносится.
Стол 5п — показан тоже в переходный период, но при отсутствии выраженного поражения кишечника. Предусматривает уменьшение в питании количества жиров и углеводов, но нарастающую долю белковых продуктов. Не разрешены любые фрукты и ягоды, мед. Для приготовления киселей используют сорбит, ксилит. В фазу ремиссии пациента переводят на классический стол №5.
Диетическое питание при заболевании поджелудочной железы приходится соблюдать пациентам всю жизнь.
К разрешенным продуктам питания относятся:
- подсушенный (вчерашний) белый хлеб;
- овощные супы (кроме капустного), с крупяными заправками, мелкой вермишелью в объеме ½ взрослой порции на прием;
- блюда из нежирных сортов мяса, рыбы, птицы, приготовленные из дважды перекрученного фарша паровыми или в отварном виде (котлеты, пюре, фрикадельки, суфле);
- молоко цельное нежирное, рекомендуют добавлять в чай, готовить молочный суп;
- обезжиренный кефир, йогурт;
- полужидкие каши (исключается пшенная) готовят на воде с добавкой молока;
- свежий некислый обезжиренный творог, можно кушать в творожной запеканке, пудинге;
- овощи только отварные в пюре;
- лапша и вермишель;
- из фруктов наиболее показаны яблоки в тушеном или запеченном виде;
- для подслащения киселя, компота, фруктового желе используют сахарозаменители;
- сыры только неострые твердых сортов.
Из напитков разрешается отвар шиповника, некрепкий зеленый чай. Сливочное масло чайную ложку можно класть в готовые блюда, лучше использовать оливковое. Из яиц рекомендуется готовить белковый паровой омлет, отваривать всмятку не чаще одного раза в неделю.
Стол №5 показан также больным с патологией печени и желчного пузыря
Что запрещено есть при проблемах с поджелудочной железой?
При заболеваниях поджелудочной железы категорически запрещены:
- алкогольсодержащие напитки (включая пиво, бальзамы, настойки);
- наваристые бульоны из мяса, рыбы, капусты;
- пряности, острые приправы;
- сало, маргарин;
- блюда из жирных сортов мяса и рыбы,
- любые консервы, соленья, копчености;
- свежий хлеб и кондитерские изделия (пирожные, булочки);
- конфеты, шоколад;
- из зелени щавель, кинза.
Противопоказаны все газированные напитки, черный чай, кофе. Питание при каждом обострении заболевания начинается с периода голода. При необходимости длительного голодания пациента питают путем введения специальных растворов в вену. Затем разрешаются овощные супы, жидкие каши. При стабилизации состояния пациента диета расширяется.
Примерное меню для пациентов на день
Взрослым мужчинам и женщинам, детям с патологией или функциональным срывом поджелудочной железы необходимо, кроме обычного трехразового питания, предусмотреть второй завтрак и полдник для перекуса. Таким образом, еда будет поступать равномерно без перегрузки пищеварения. Приводим вариант меню, на примере которого в домашних условиях можно готовить диетические полезные блюда.
Взрослым подойдет:
- на первый завтрак — рисовая каша на воде с добавлением молока, зеленый чай, сухие хлебцы;
- на второй завтрак — запеченное яблоко;
- в обед — протертый суп из курицы с лапшой, овощное пюре, ягодный кисель;
- на полдник — кисель с белыми сухариками;
- к ужину ― каша из гречневой крупы, отвар шиповника.
Для ребенка:
- Первый завтрак — каша манная на разбавленном молоке, ромашковый чай с ложкой меда.
- Второй — яблоко тушеное.
- Обед — рыбный суп, заправленный крупой, овощное пюре, отвар шиповника.
- Полдник — кисель из ягод, сухое печенье или сухарики.
- Ужин — жидкая молочная овсяная каша, зеленый чай с сухим печеньем.
Запеченное яблоко заменяет свежие фрукты
Вариант меню на неделю
Надеемся, что при самостоятельном составлении меню вы будете ориентироваться на общий дневной расход: каждое блюдо должно составлять по весу не более 150 г, для взрослого человека с нормальным весом разрешено употребление 200 г сухого белого хлеба, 30 г сахара.
Понедельник
- Первый завтрак — жидкая овсянка на разбавленном молоке, отвар шиповника.
- Второй — запеканка из творога, фруктовый компот.
- Обед — протертый суп вегетарианский, паровая котлета с гречкой, чай зеленый.
- Полдник — йогурт с галетами.
- Ужин — овощное пюре с рыбой, подслащенный чай с молоком.
Вторник
- Первый завтрак — каша из гречки на воде, зеленый чай.
- Второй — запеченный картофель, кефир.
- Обед — куриный суп-лапша, каша рисовая с кусочком куриного мяса, компот.
- Полдник — тушеное яблоко.
- Ужин — запеканка из творога с изюмом, ягодный кисель.
Среда
- Первый завтрак — каша рисовая на разведенном молоке, чай с медом.
- Второй — запеченные кабачки, сыр.
- Обед — суп из нежирной рыбы с перловкой, отвар шиповника.
- Полдник — кисель с галетами.
- Ужин — куриная паровая котлета с лапшой, кефир.
Четверг
- Первый завтрак — паровой белковый омлет (можно заменить яйцом всмятку), подслащенный медом зеленый чай с сухариками.
- Второй — запеченная груша.
- Обед — молочный суп с вермишелью, паровая котлета из курицы, отвар шиповника.
- Полдник — творожная запеканка, кисель.
- Ужин — тефтели с картофельным пюре, зеленый чай.
Пятница
- Первый завтрак — каша рисовая с тыквой, кефир.
- Второй — отварное яблоко.
- Обед — вегетарианский суп с крупой, отварная рыба куском с картофельным гарниром, ягодный кисель.
- Полдник — кабачок, запеченный с рисом.
- Ужин — творожная запеканка с медом, отвар шиповника.
Суббота
- Первый завтрак — каша овсяная на разбавленном молоке, подслащенный зеленый чай.
- Второй — кефир с галетами.
- Обед — куриный суп, тушеные овощи с рисом, кисель.
- Полдник — творог с медом.
- Ужин — мясной запеченный рулет, кефир с галетами.
Воскресенье
- Первый завтрак — творожная запеканка с медом, зеленый чай.
- Второй — яблоко тушеное.
- Обед — суп овощной, фрикадельки из мяса, яблочное желе на ксилите.
- Полдник — пюре из моркови, компот.
- Ужин — отварная курица, чай с молоком и сухариками.
Перед сном разрешено пить кисломолочные изделия, если нет противопоказаний
Рецепты диетических блюд
Диета при заболевании поджелудочной железы требует навыков в приготовлении блюд. Организовать питание работающего человека значительно сложнее, поскольку придется носить с собой обед и продукты для перекуса, искать место для разогрева. Для молодых и неопытных кулинаров мы приводим примеры некоторых диетических блюд с описанием технологического процесса приготовления.
Суп вегетарианский
Предлагаем рецепт супа с крупой и овощами. На одну порцию потребуется: крупы 20 г (рис, овсянка), полстакана молока, одна картофелина и морковка, по чайной ложке растительного и сливочного масла. Чистую крупу засыпать в кипящую воду, отварить до полной готовности (время зависит от вида крупы).
Очистить картофель и морковь, порезать, потушить в другой кастрюле. Слегка подсолить и растолочь в пюре с маслом, хорошо перемешать. Готовую крупу протереть сквозь сито, перемешать отвар с тушеными овощами, при закипании добавить горячее молоко. Сливочное масло лучше положить в тарелку перед едой.
Суфле из моркови и творога
На порцию нужно 2 средних морковки, 50 г творога, полстакана молока, одно яйцо, столовая ложка манной крупы, 5 г сливочного масла. Морковь после чистки порезать небольшими кусками и варить в молоке до мягкой консистенции.
Ее нужно протереть вместе с творогом, желтком от яйца, добавить манку и хорошо перемешать. Взбить белок и вмешать его в массу. Все выложить в приготовленную формочку для последующего запекания в духовке варки на пару. Добавить немного меда или ксилита.
Фрикадельки паровые
Готовятся из мяса, очищенного от сухожилий и жира, мясного фарша. Подойдет куриный или из индюшки. На порцию потребуется 150 г фарша, 20 г мякоти белого хлеба, немного сливочного масла.
В готовый фарш добавляется размоченный в воде и отжатый белый хлеб, вся масса дважды прокручивается через мясорубку. Формируются небольшие шарики, варятся на пару.
Можно бросить в кипящую воду, добавить крупы и сделать суп с фрикадельками.
Кисель из ягод
Кисель готовят из свежих или замороженных ягод. Если используется замороженное с лета сырье, то оно не требует предварительного размораживания. Ягоды заливаются водой и отвариваются. Состав процеживают для очищения от кожицы. Одновременно делают загуститель из крахмала. Его добавляют столовой ложкой в горячую воду и помешивают. Количество определяется требуемой густотой киселя.
Затем соединяют ягодный напиток с крахмальной основой, хорошо размешивают. Можно использовать готовый кисель в пачках. Внимательно следует посмотреть на срок годности и количество сахара. Если больному необходимо ограничение, то готовить кисель придется из ягод с добавлением сахарозаменителя.
Проблемы питания при заболеваниях поджелудочной железы не менее важны, чем лекарственные препараты. Пациенты знают, что при нарушении диеты им угрожает обострение с весьма неприятными симптомами.
Источник: https://vrbiz.ru/raznoe/dieta-boleznyah-podzheludochnoy-zhelezy
Питание при панкреатите, меню на каждый день
Панкреатит – это заболевание поджелудочной железы воспалительного характера, причиной которого, является нарушение скорости и количества оттока сока и прочих ферментов, отвечающих за пищеварение, которые, вырабатывает поджелудочная железа в двенадцатиперстную кишку.
Данное заболевание, негативно сказывается на сосудистой системе, может провоцировать воспаления и камни в желчном пузыре и даже стать причиной летального исхода. Поэтому важно, оказывать должное лечение при наличии диагноза, а так же, придерживаться специальной диеты, что бы болезнь не обострялась и не прогрессировала дальше.
Питание при панкреатите в период обострения
Зачастую, в фазу обострения заболевания, больной попадает в больницу, где ему первым делом промывают желудок. Всегда, независимо от того, находитесь вы в домашних или больничных условиях, в первые несколько суток, запрещено употреблять любую пищу, то есть, 2-3 дня можно пить только воду, очищенную негазированную, либо щелочную Боржоми (предварительно нужно выпустить газ), называется этот этап лечения – нулевая диета.
Суточный объем воды должен составлять не более 1,5 литра (5-7 стаканов). Если же, нулевую диету продлевают на более длительный срок, то начиная с четвертого дня, внутривенно вводят различные питательные компоненты, а с шестого-седьмого дня, допускается введение жидкой пищи через зонд в кишечник.
- После того, как симптомы приглушаются, и общее состояние пациента улучшается, постепенно в рацион вводятся определенные продукты и напитки: каши, приготовленные на воде; несладкие компоты, кисели; супы-пюре.
- Пищу можно употреблять в теплом виде, категорически нельзя горячую, либо холодную, она должна готовиться без добавления растительного либо животного жира, содержать, как можно меньше белков, а так же по консистенции должна быть жидкой, либо полужидкой, с минимальной калорийностью.
- Когда самочувствие и состояние больного стабилизируется, можно расширить свой рацион до овощей, нежирных сортов мяса, рыбы, картофеля в отварном или паровом виде, дробления до пюреобразного состояния данный этап заболевания уже не требует.
- Принципы питания при обострении панкреатита и сразу после него:
- дробные, частые приемы пищи, от 5 до 7 раз вдень;
- маленькие порции по размеру;
- исключить алкоголь, специи, соусы, масла, жаренные и кисломолочные продукты;
- ограничить сдобу и соль;
- можно небольшое количество вчерашнего, а лучше позавчерашнего, подсушенного хлеба.
А так же, организму необходима грамотная медикаментозная поддержка, для скорейшего восстановления общих сил и функциональности поджелудочной железы.
Диета при панкреатите, что можно и нельзя есть
Безусловно, при наличии панкреатита, своеобразной диеты следует придерживаться всегда, но по правде говоря, мало кому это удается, ведь все живые люди, и иногда пациенты позволяют себе нарушать правила рациона. Самое главное, соблюдать правильность и режим питания первые 2-3 месяца, что бы поджелудочная окрепла и вошла в привычный режим работы.
Что можно есть при панкреатите:
- Нежирное мясо (кролик, курица, телятина) в отварном или рубленом виде – котлеты, тефтели, фрикадельки, мясное суфле.
- Нежирная рыба (судак, минтай, треска, щука) приготовленная на пару в чистом виде, или в виде паровых котлет.
- Крупы, приготовленные на воде, или на молоке с водой в пропорции 1:1 (гречка, манка, овсянка, рисовая), от остальных каш лучше воздержаться, или готовить их крайне редко.
- Макароны твердых сортов, можно 1-2 раза в неделю с добавлением растительного масла, лучше оливкового.
- Ряженка, творог, кефир, простокваша с низким процентом жирности, но не обезжиренные, так же можно ленивые вареники, сырники или запеканки.
- Качественный твердый сыр, с жирностью до 50%, в размере 30-40 грамм в день.
- Яйца один раз в 7-10 дней, в виде омлета или приготовленные всмятку.
- Овощи в виде пюре, супов, запеканок: картошка, кабачки, свекла, цветная капуста, тыква, морковь, зеленый горошек, огурцы; помидоры и белокочанная капуста в ограниченном количестве.
- Фрукты в виде пюре, киселей, компотов: клубника, авокадо, абрикосы, сладкие яблоки, ананас; арбуз и дыня в минимальном количестве.
- Белый, подсушенный хлеб; сухое галетное печенье.
- Сладости, десерты: желе собственного приготовления (не магазинное в пакетиках), зефир без шоколада по половинке раз в 2-3 дня.
- Вода без газа, отвар шиповника, несладкий и некрепкий чай.
Что нельзя есть при панкреатите:
- Жирное мясо: баранина, гусь, свинина, утка, в особенности в жареном виде (шашлык, котлеты и т.д.), консервы, колбасы, тушенку, наваристые бульоны.
- Жирная рыба: осетр, скумбрия, лосось, сельдь, сом, копченая рыба, икра, рыбные консервы.
- Жирный творог, глазурованные сырки, сладкие творожки, острые либо копченые сорта сыра.
- Яйца сваренные вкрутую, яичница.
- Овощи: редька, сырой лук, чеснок, редиска, фасоль, бобы, сладкий перец, щавель, шпинат, салат. Грибы запрещено употреблять в любом виде.
- Фрукты: цитрусовые, ягоды, содержащие большое количество кислоты, такие как клюква, брусника, а так же сладкие и тяжелые для переваривания – инжир, виноград, бананы, финики.
- Сладости: шоколад, булочки, мороженное, любые орехи, кокосовое молоко.
- Напитки: кофе, крепкий чай, газированная вода, квас.
Категорически запрещается употребление любого алкоголя, так как, даже самый незначительный его прием, может стать причиной рецидива и обострения поджелудочной железы.
Меню при панкреатите
Каждый знаком с фразой – « Лучшие друзья печени, желудка, поджелудочной – ХОЛОД, ГОЛОД и ПОКОЙ», поэтому важно вставать из-за стола с легким чувством голода, кушать порцию, способную поместиться в ладошку и сохранять эмоциональное спокойствие, тогда протекание заболевания пройдет легче и последует скорейшее выздоровление.
Диета при панкреатите, не так ужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной. Предлагаем ознакомиться с ней.
Примерное меню на каждый день
Первый день
- Завтрак: омлет на пару из одного яйца, некрепкий чай с хлебом;
- Перекус: 2-3 штуки галетного печенья с сыром;
- Обед: 150 грамм гречневой каши (в готовом виде), кабачок, отварной или запеченный без специй и масла, 100-150 грамм творога с жирностью до 9%;
- Перекус: тертое, сладкое яблоко, либо запеченное в духовке;
- Ужин: овсянка на воде 150-200 грамм, салат из тертой свеклы (можно с добавлением отварной моркови).
Второй день
- Завтрак: 200 грамм творога с чаем или компотом;
- Перекус: салат из отварного зеленого горошка и моркови, заправленный несколькими каплями растительного масла;
- Обед: 200 грамм отварной говядины с тушенным в собственном соку без масла помидором, хлеб 1-2 кусочка, 150 грамм овсяной каши на воде;
- Перекус: 250 мл киселя из разрешенных ягод/фруктов, с минимальным количеством сахара;
- Ужин: овощной суп без мяса 300 -400 грамм, стакан нежирного йогурта или ряженки без красителей и подсластителей.
Третий день
- Завтрак: 150 грамм рисовой каши на молоке, 2 сухарика;
- Перекус: одно запеченное яблоко с творогом;
- Обед: 300 мл супа на курином бульоне с мясом, кусочек хлеба, запеченный или отварной овощ;
- Перекус: 2 штуки кураги / кисель или йогурт (150-200 мл);
- Ужин: морковное пюре в объеме 150 грамм, одна средняя котлета на пару.
Четвертый день
- Завтрак: порция творожной запеканки или 2 сырника без яиц и масла, чай или отвар шиповника с сахаром;
- Перекус: 30 грамм твердого сыра;
- Обед: суп на мясном бульоне с овсяными хлопьями или вермишелью, кусочек хлеба, котлета или порция мяса на пару;
- Перекус: фруктовое желе 150-200 грамм;
- Ужин: 150 грамм картофельного пюре без масла, 200 грамм рыбы, приготовленной на пару, 1-2 соцветия отварной цветной капусты.
Пятый день
- Завтрак: котлета на пару, 150 грамм тертой, отварной свеклы, чай;
- Перекус: стакан воды без газа, 2 сухаря или галетного печенья;
- Обед: овощной бульон, гречневая каша 100 грамм, 100 грамм отварного куриного филе, хлеб;
- Перекус: стакан натурального йогурта;
- Ужин: макароны твердых сортов 200 грамм, такое же количество салата из отварного горошка, свеклы, моркови заправленный несколькими каплями оливкового масла, половинка зефира.
Шестой день
- Завтрак: запеченная тыква с половиной чайной ложки меда, стакан кефира, хлеб;
- Перекус: 100 грамм творога;
- Обед: суфле из риса и куриного мяса запеченное в духовке, порция должна быть не более 300 грамм, паровой кабачок, отвар шиповника.
- Перекус: запеченная груша или яблоко / кисель из фруктов;
- Ужин: овсяная каша на воде 200 грамм, 100 грамм отварной телятины, чай с ложкой молока, 1 курага.
Седьмой день
- Завтрак: манная каша на молоке – 200 мл, сладкий компот с хлебом;
- Перекус: яблочное пюре/ творожная запеканка – 100 грамм;
- Обед: овощное пюре 200 грамм, 1-2 рыбных паровых котлеты, стакан йогурта;
- Перекус: желе либо кисель из ягод, фруктов – одни стакан;
- Ужин: куриный бульон с картофелем и морковью -250-300 мл, кусочек хлеба, 1 отварная свёкла, некрепкий чай.
Так же овощи и мясо можно тушить в собственном соку без добавления масла, употреблять такие блюда рекомендуется, не ранее, чем через 1,5 месяца после периода обострения поджелудочной железы. По согласованию с врачом, можно вводить новые продукты и расширять рацион другими, интересными блюдами.
Придерживайтесь рационального питания, с полноценным сочетанием белков и углеводов, не переедайте и пейте достаточное количество чистой, негазированной воды. Такие простые правила питания, помогут поддерживать функции поджелудочной железы, позволят заболеванию не прогрессировать дальше и послужат хорошей профилактикой и полезной привычкой для остальных членов семьи.
Оценить статью:
(28
Источник: https://kak-lechit-doma.ru/zdorovoe-pitanie/pitanie-pri-pankreatite-menyu-na-kazhdyj-den
Диетическое питание при болезнях ЖКТ: панкреатите и гастрите
Панкреатит и гастрит это болезни пищеварительной системы, основной причиной, которых является нарушение режима питания, и проявляются эти заболевания болью в животе, повышенным газообразованием, нарушением стула и другими симптомами. Диета при панкреатите и гастрите является неотъемлемой частью лечения данных заболеваний.
Причины болезней ЖКТ
Для начала следует разобраться в причинах данных заболеваний.
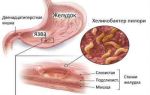
Гастрит – это воспаление слизистой оболочки желудка, вследствие повышенной выработки соляной кислоты, что приводит к нарушению пищеварения всего желудочно-кишечного тракта. Причин заболевания много, но основные это:
- Употребление в пищу острой, жареной и жирной пищи;
- Нерегулярное питание;
- Стрессы;
- употребление кофе и курение на голодный желудок;
- инфицирование Хеликобактер пилори;
- другие заболевания ЖКТ (холецистит);
- злоупотребление алкоголем;
Проявляется гастрит такими симптомами – болью в эпигастрии, особенно после еды, отрыжкой, вздутием, тяжестью в желудке после еды, расстройством стула (запоры или поносы). Если гастрит не лечить, то болезнь не только нарушает трудоспособность, но и может перейти в язвенную болезнь желудка.
Поскольку, это хроническое заболевание, то при отсутствии лечения и поддерживания диеты, болезнь периодически будет обостряться. Для лечения гастрита используют диетическое питание. Главная цель его это обеспечить организм необходимой энергетической ценностью, использую продукты, щадящие для слизистой желудка.
Что такое панкреатит
Панкреатит – это заболевание поджелудочной железы, в основе которого лежит нарушение выработки ферментов для нормального переваривания пищи. Причинами панкреатита являются так же нарушение режима питания, употребления жирной пищи, злоупотребление алкоголем, другие заболевания ЖКТ.
Проявления панкреатита:
- Опоясывающая боль в животе после еды;
- Нарушение физиологических испражнений;
- Снижение веса;
- Тошнота и возможная рвота;
- Спазмы в животе, за счет повышенного газообразования.
Общие рекомендации по питанию при гастрите и панкреатите
Лечение гастрита и панкреатита начинается с правильного питания. Существуют несколько общих рекомендаций по построению диеты при этих заболеваниях:
- Еда употребляется небольшими порциями, до 5-6 раз в день;
- В рационе должны присутствовать перетертые легкие супы, приготовленные по диетическому рецепту, не допускается еда всухомятку;
- Вечерний прием пищи включает легкий салат или стакан кефира, не позже чем за 2-3 часа до сна;
- Термическая обработка продуктов длительно время — тушеные или на пару, не допускается жареная еда;
- Блюда не готовятся на жирном бульоне (первый бульон сливается).
На вопрос можно ли мед при панкреатите и гастрите следует ответить, что в стадии обострения, мед употреблять нельзя. При гастрите медом можно подслащивать чай или молоко, добавлять в запеканки или фруктовые пюре.
А вот при обострении панкреатита, мед не рекомендуется употреблять, в связи с тем, что при заболевании страдает эндокринная функция поджелудочной железы, поэтому ограничиваются любые сладкие продукты, в том числе и мед.
Продукты, исключающиеся из меню
Рассмотрим продукты, которые нельзя включать в меню при обострении гастрита и панкреатита. Исключаются:
- Шоколада, какао и кофе;
- Специи (допускается лишь чуть подсоленная еда);
- Алкоголь;
- Сдобные булочки, блины, свежий хлеб;
- Грибы в любом виде;
- Яйца в вареном виде (только всмятку);
- Жирные сорта сыра и жирный творог;
- Свежие фрукты и ягоды;
- Овощи в сыром виде (белокочанная капуста, лук, щавель, огурцы, свекла);
- Рыба и мясо жирных сортов;
- Свиное мясо;
- Любая газировка, соки.
Диета при обострении панкреатита и гастрита подбирается очень тщательно, что бы сохранить калорийность пищи и сбалансированность питания, но при этом употреблять щадящую для желудка еду. Итак, рассмотрит, что можно есть при гастрите и панкреатите.
Диета при обострении гастрита
В медицине существуют столы, разработанные М.И. Певзнером – основателем диетотерапии, которые назначаются при разных заболеваниях внутренних органов. При хроническом гастрите с повышенной кислотностью, в период обострения применяют диету №1.
Характеристика стола №1
Режим питания – небольшими объемами по 6 раз в день.
Объем жидкости – 1,5 – 2 литра. Между приемами пищи рекомендуют не газированную минеральную (слабой или средней минерализации) воду в течение всего дня, некрепкий черный чай, компоты и узвары.
На завтрак рекомендуют протертые каши из риса, гречки, геркулеса. Дополнительно яйцо всмятку, некрепкий чай с молоком и бисквитное печенье или сухарики.
Исключается крупа – пшено, перловка, бобовые, кукуруза.
Второй завтрак (ланч) – запеченной яблоко или творожная запеканка, паровой омлет. Еще один вариант – пюре из сладких овощей (морковь, тыква).
- Обед: протертый суп на молоке или не жирном бульоне, паровые котлеты или фрикадельки и фруктовый кисель или узвар.
- Полдник: отвары трав или фруктовый мусс, сухари или несдобная булочка.
- Ужин: протертая каша из разрешенных круп на молоке, запеченная или приготовленная на пару нежирная рыба и стакан чая с молоком.
- За 2 часа до сна: стакан нежирного молока или кефира.
Диета при обострении панкреатита
При хроническом панкреатите в стадии обострения рекомендуют стол №5 по Певзнеру, который подразумевает дробное щадящее питание каждые 2 часа.
Ассортимент продуктов питания
Крупы. Разрешенные — рисовая, гречневая, манная, овсяная. Из крупы готовят каши на молоке разведенные пополам с водой и слизистые протертые вегетарианские супы.
Запрещенные крупы – геркулес, перловка.
Хлебобулочные изделия. Разрешенные – пшеничный хлеб вчерашний, галетное печенье, сухари.
Запрещенные – ржаной и любой свежий хлеб, булочки,
Мясо. Разрешенное – нежирные сорта птицы (курица, кроль, говядина, индейка, телятина).
Запрещенные – свинина в любом виде.
Рыба. Разрешенные – любые нежирные сорта рыбы (минтай, судак, щука).
Запрещенные –
Молоко. Разрешается использовать только в разведенном виде для приготовления каш и молочных супов.
Запрещается в свежем виде.
Кисломолочные продукты. Разрешается – нежирный творог, кефир, ряжанка, простокваша, сметана.
Запрещается – любые кисломолочные продукты высокой жирности.
Овощи. Разрешаются – только в проваренном, тушеном или запеченном виде. Картофель, тыква, морковь, свекла, цветная капуста, кабачок.
Запрещаются любые овощи в свежем виде.
Фрукты. Разрешаются – запеченные фрукты несладкие.
Запрещаются фрукты в свежем виде.
Напитки. Разрешаются – некрепкий чай с молоком, несладкий кисель, узвар, ягодные компоты, отвар шиповника, негазированные минеральные воды малой и средней минерализации.
Запрещаются – алкоголь содержащие напитки, какао, цельное молоко, газированные напитки
Примерное меню на 1 день при панкреатите
- Завтрак: каша манная (варианты – овсяная, рисовая, гречневая) без масла и сахара и некрепкий чай без сахара или несладкий компот.
- Второй завтрак (ланч): омлет на пару
- Обед: слизистый суп на воде и пюре из отварных овощей (свекла, морковь, тыква, цветная капуста) и несладкий узвар.
- Полдник: пюре из печеного яблока
- Ужин: протертая каша на молоке (пополам с водой) и отвар из шиповника
За 2 часа до сна: несладкий кисель или нежирный кефир.
Мы рассмотрели основные рекомендации, как питаться при панкреатите и гастрите.
Обратите внимание, что диетическое питание дополняет основное медикаментозное лечение, назначенное лечащим врачом. Но следует помнить, что придерживаться диеты следует не только в момент обострения заболеваний ЖКТ, но постоянно, для предупреждения рецидивов болезни.
Источник: https://pankreotit-med.com/dieticheskoe-pitanie-pri-boleznyax-zhkt-pankreatite-i-gastrite/
Диета при болезни желудка и поджелудочной
Лечебная диета при болезни желудка исключает копчености, жирное мясо, газированные напитки
Серьезные погрешности в питании могут привести к гастриту и язвенной болезни. Если этот диагноз уже поставлен, то крайне важно научиться соблюдать щадящую диету, даже если давно не было обострений.
Основные принципы питания при язве желудка:
- Дробные приемы пищи. Желательно есть каждые 3 часа. Нельзя допускать ни голода, ни переедания
- Температура готовой еды должна быть примерно равна температуре тела
- Следует избегать грубой, волокнистой пищи. Она излишне нагружает стенки желудка
- Следует выбирать тушеные и вареные блюда
Продукты, которых следует строго избегать:
- жирное мясо и рыба
- копченое, острое, соленое, кислое
- грубое волокнистое мясо
- кислые и недозрелые фрукты и ягоды с жесткими шкурками
- концентрированный бульон
- алкоголь
- грибы
- газированные напитки
- мука грубого помола
Все эти продукты вызывают чрезмерное раздражение стенок желудка и могут привести к обострению болезни
Рекомендуемые продукты:
- крупы при условии хорошего разваривания
- молоко, сметана, йогурт, нежирный творог
- нежирная рыба
- хорошо вываренное мясо, паровые котлеты
- протертые и склизкие супы
- вторичный бульон
- белый вчерашний хлеб
- яйца всмятку или паровые омлеты
- молочные супы
При соблюдении противоязвенной диеты важно добиваться максимально возможного разнообразия в рационе.
Продукты из запрещенного списка допустимо вводить постепенно и только после разрешения доктора
Поджелудочная железа – важнейший орган, она способствует выработке пищеварительных ферментов и инсулина. Проблемы с ней могу привести к серьезным последствиям, вплоть до диабета. Если доктор заподозрил нарушения в ее работе, нужно как можно скорее пройти обследование и соблюдать особую диету.
Принципы питания при проблемах с поджелудочной железой и желудком:
- Разделение приемов пищи на 5−6 частей. Это позволит не перегружать железу и будет способствовать равномерной выработке ферментов
- Преимущественно белковое и маложирное питание. Куриные грудки, творог, постная говядина, белки яиц – идеальные продукты
- Исключить жарение, выбирайте варку, тушение или запекание в собственном соку. Избегайте излишнего жира – это утяжеляет работу поджелудочной
- Исключите острое, копченое, газированные напитки, алкоголь. Все эти продукты чрезмерно нагружают желудок и вызывают излишнюю выработку ферментов
При соблюдении предписаний доктора вам наверняка удастся облегчить острое течение болезни и избежать осложнения.
Соблюдение правильного режима питания – основной принцип в лечении заболеваний желудка и поджелудочной железы
Также интересно почитать: промывание носа.
Источник: https://www.wday.ru/moda-shopping/gar/lechebnaya-dieta-pri-bolezni-jeludka-i-podjeludochnoy-jelezyi/







 Перед сном разрешено пить кисломолочные изделия, если нет противопоказаний
Перед сном разрешено пить кисломолочные изделия, если нет противопоказаний